-
- ひざ関節
- 再生治療
膝が腫れたときの治療期間は、原因・症状で変化する 我々は日々の生活の中で立つ、座る、歩く、走るなどの動作で無意識のうちに膝関節を使っています。その膝関節には歩くときには体重の2倍くらいの負荷が借るなどかかるなど、大きな負荷を受けることが多く、痛みや腫れを発症することもよくあることです。 膝に腫れが生じた場合、どれくらいで治るのかが気になると思います。そこで今回は、「膝の腫れはどれくらいで治るのか」につい解説します。また、膝に水が溜まることについても紹介します。 こちらもご参照ください 膝の腫れはどれくらいで治るの? 膝は人の身体のなかでも複雑で不安定な構造をしていて、軟骨の擦り減りや大きな衝撃などいろいろな原因で損傷が起こりやすい箇所になります。その際に炎症を起こしてしまうこともよくあります。 炎症によって膝が腫れると、膝の腫れはどれくらいで治るか気になると思いますが、急性の炎症の場合、患部を冷やして安静にしておくことで1、2日くらいのうちに治るケースもあります。 ただし、膝の腫れの状態や原因によってさまざまですから、一概に必ずどれくらいで治る!ということはできません。 膝の腫れが治るまでの期間は原因、症状で変化する 膝の腫れがどれくらいで治るかどうかは、単に腫れているだけなのか、水が溜まっているかで大きく異なります。 膝に溜まる水とは、正確に言うと関節液です。関節液は関節を包んでいる袋(関節包)を覆っている滑膜から分泌されている液で、普段は分泌と吸収のバランスがとれているため膝に水が溜まることはありません。 しかし、炎症が起きるとそのバランスが乱れてしまって関節液が膝に溜まってしまいます。 そのため、炎症が治まって関節液の分泌と吸収のバランスが元に戻ることで、水が溜まったことによる膝の腫れも小さくなっていきますが、炎症の具合はもちろん、個人差もあるので、どのくらいの期間で治るのかを一概に言うことは難しいのが実情です。 膝に溜まった水を抜く理由 膝に水が溜まることで膝の腫れが生じている場合、炎症が治まれば自然に少なくなっていきますが、炎症が治まらない状態が続くと水が溜まったままになってしまいます。 水が溜まると膝が重くなってだるさを感じますし、溜まっている水には炎症を引き起こす物質も含まれているため、そのままにしておくとさらに炎症が起きるという悪循環に陥ってしまいます。そのため、医療機関では水を抜く治療が検討されます。 「膝の水を抜くと癖になる」と言われることもありますが、水を抜いたからといって癖になることはありません。水が溜まっている場合は抜くのが正解です。たまった水を癖になるからと放置しないようにしましょう。 水を抜かなければ膝の腫れが治らないばかりか、重症化するリスクもあります。 まとめ・膝が腫れたときの治療期間は、原因・症状で変化する 膝の腫れがどれくらいで治るかについて、また、膝に溜まる水について紹介しました。膝の腫れは短期間で治るケースもあれば、慢性的になって症状もどんどんつらくなってしまうケースも少なくありません。 膝の痛みや腫れが長引いていて、薬物療法を始めとする保存治療でも改善できないという場合、再生医療という新しい治療方法なら、手術を避けることができて、入院も不要という選択肢があるので検討してみてはいかがでしょうか。 再生医療について興味があればお問い合わせ下さい。 監修:リペアセルクリニック大阪院
2020.06.09 -
- ひざ関節
- 再生治療
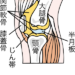
日常生活で多くの方が経験する膝の痛み、特に内側の痛みは歩行や動作に影響を与え、つらいものです。 薬や湿布に頼るだけでなく、何か自分でできるケアはないかとお探しの方もいらっしゃるでしょう。 東洋医学に基づく「ツボ押し」は血行を促進し、筋肉の緊張を和らげることで、膝の痛みを緩和する手軽なセルフケアとして古くから活用されてきました。 本記事では、膝の内側の痛みに効果が期待できる代表的なツボを6つ厳選し、それぞれの正確な位置と期待できる効果を解説します。 膝の内側の痛みでお悩みの方はぜひこの記事を参考にして、つらい症状の改善にお役立てください。 膝の内側が痛いときのツボ6選 膝の内側に痛みを感じる場合、特定のツボを刺激することで、血行が促進され症状の緩和が期待できる代表的なツボを6つご紹介します。 内膝眼(ないしつがん) 委中(いちゅう) 梁丘(りょうきゅう) 足三里(あしさんり) 陰陵泉(いんりょうせん) 血海(けっかい) それぞれのツボの正確な位置と、期待できる効果について詳しく見ていきましょう。 内膝眼(ないしつがん) 内膝眼は、膝のお皿(膝蓋骨)の真下にあり、お皿を支える靭帯(膝蓋腱)の内側に位置するくぼみにあります。 膝を軽く曲げたときに、お皿のすぐ下にできる内側のへこみを探すと見つけやすいでしょう。 このツボは、膝の内側に特化した痛みに対して有効とされており、押すことで膝関節周辺の血の巡りを良くし、炎症や腫れを抑える効果が期待できます。 膝の内側がズキズキと痛む、腫れぼったいといった症状でお困りの際に試してみてください。 委中(いちゅう) 委中は、膝を曲げたときにできる膝裏のくぼみの、ちょうど真ん中にあります。 膝裏にある太い腱と腱の間に位置し、指で押すと少し痛みを感じるものの、気持ちの良い刺激があるポイントです。 このツボは膝の痛み全般を和らげる効果が期待できます。 足全体の血行を促進する作用があるため、長時間の立ち仕事やたくさん歩いた後の足のだるさ、むくみ、そして膝裏の張りのような不快な症状の解消にも有効とされています。 梁丘(りょうきゅう) 梁丘は、膝のお皿(膝蓋骨)の外側のラインに人差し指を当て、そこから指2~3本分、太ももの方へ上がったところの少しへこんだ部分にあります。 太ももの外側を膝から上に向かってさすっていくと、骨の出っ張りの少し手前に見つかるくぼみが目安です。 このツボは、スポーツなどで急に膝を痛めてしまった際の鋭い痛みや、炎症による腫れ、関節がスムーズに動かせないといった症状に対して、痛みを鎮め、炎症を抑える効果が期待されています。 また、膝関節の動きを滑らかにする働きもあると言われています。 足三里(あしさんり) 足三里は、まず膝のお皿のすぐ下、外側にあるくぼみに人差し指を当てます。 そこから指4本分(人差し指から小指までの幅)下がったところで、すねの骨の少し外側に位置します。 押すと軽くへこみを感じ、少し響くような感覚があるのが特徴です。 このツボは、膝の痛みや歩き疲れによる足の重だるさを和らげる効果に加え、胃腸の調子を整える作用が高いとされています。 陰陵泉(いんりょうせん) 陰陵泉は、まず膝を軽く曲げ、すねの内側を足首の方から膝に向かってゆっくりと指でなぞり上げていきます。 すると、膝のすぐ下あたりで太い骨の出っ張り(脛骨内側顆)に触れます。 その出っ張りのすぐ下、骨の際に指がすっと入るようなくぼみが陰陵泉です。 このツボは、膝の内側に起こりやすい鵞足炎(がそくえん)などによる痛みや炎症に対して有効とされています。 血海(けっかい) 血海は、膝のお皿の内側上端から、指2~3本分(人差し指・中指・薬指の幅)まっすぐ上に上がったところにあります。 このツボは血液循環と深く関わっており、押すことで膝周りをはじめとする下半身の血行を促進し、痛みや冷え、関節のこわばり、しびれなどの症状を和らげる効果が期待できます。 血行不良に起因する婦人科系の不調の改善にも用いられることがあります。 膝の内側のツボを利用した血流改善が痛みに効果的な理由 膝のツボを刺激して血行を改善することは、痛みの原因となる物質(発痛物質)の排出を促し、硬くなった筋肉の緊張を和らげるため、膝の痛みの緩和に効果的と考えられています。 血流改善が痛みに効くメカニズム ツボ刺激により局所の血流が促進され、発痛物質が洗い流される 筋肉の緊張が緩和し、炎症が鎮まることで痛みが和らぐ 東洋医学でいう「ツボ(経穴)」は、体のエネルギーラインである経絡(けいらく)上の重要なポイントとされ、ここを適切に刺激することで特定の部位の血流を促す効果が期待できます。 膝の内側のツボを押すときのポイントと注意すべきこと 膝の内側のツボ押しは、正しい方法で行うことでその効果をより高め、安全にセルフケアを実践できますが、いくつかのポイントと注意点を守ることが大切です。 ツボを押す時のポイント ツボを押す時の注意点 以下を参考に、様子を見ながら丁寧に行いましょう。 ツボを押す時のポイント ツボを押す基本的な強さは、「痛いけど気持ちいい」と感じる程度がおすすめです。 効果的なツボの押し方 息を吐きながら3〜5秒かけて押し、2〜5秒ほど保持する 次に息を吸いながら、3〜5秒かけてゆっくりと力を抜く 親指の腹を使い、1箇所につき3~5回程度、1日2〜3回まで 心地よいリズムと強さで行うことが、リラックス効果も高め、ツボ押しの効果を引き出すコツです。 ツボを押す時の注意点 ツボ押しは手軽なセルフケアですが、行うべきでない体の状態や、注意すべき点があります。 ツボ押しを避けるべきケースと注意点 発熱時や膝に強い炎症・腫れがある時は避ける 妊娠中、特に妊娠初期は自己判断せず慎重に。専門家へ相談。 出血しやすい体質の方(薬服用中など)は強く押さない ツボを押してみて逆に痛みが強くなったり、不快な症状が出たりした場合はすぐに中止しましょう。 症状が改善しない場合や悪化する場合は早めに医師や理学療法士などの専門家に相談することが重要です。 膝の内側のツボ以外に痛みを解消する方法 膝の内側の痛みを改善するためには、ツボ押し以外にもいくつかの方法があります。 ツボ以外のセルフケア 温熱療法(カイロ、入浴等)で血行促進、筋肉をほぐす 痛くない範囲でストレッチや軽い運動を行い柔軟性を維持 靴や歩き方、姿勢を見直し膝への負担を軽減する 上記のセルフケアを試しても痛みが数日以上続く場合や、痛みが強い、膝に腫れや熱感があるといった場合は、変形性膝関節症など他の病気が隠れている可能性も考えられます。 自己判断せずに早めに整形外科を受診し、適切な診断と治療を受けましょう。 早期の対応が症状の悪化を防ぎ、回復を早めることにつながります。 また、急に膝の内側が痛くなった場合は、以下の記事で原因や対処法を紹介しているので、参考にしてください。 膝の内側のツボを押しても痛みが続くときは医療機関を受診しよう ツボを刺激することで血行が改善され、痛みの原因となる物質の排出が促されたり、筋肉の緊張が和らいだりすることで、症状の緩和が期待できます。 ツボ押し以外のセルフケアとして、温熱療法による血行促進、無理のない範囲でのストレッチや軽い運動、そして日常生活での靴選びや姿勢の見直しといった、膝への負担を軽減するための方法もあります。 また、膝の内側の痛みは、我慢せずに適切なケアを行うことが大切です。 この記事で紹介したツボ押しやセルフケアは、あくまで症状緩和の一助としてご活用ください。 ツボ押しを試しても痛みが改善しない、痛みが強い、腫れや熱感を伴うといった場合は、自己判断せずに必ず整形外科などの医療機関を受診しましょう。
2020.06.05 -
- ひざ関節
- 再生治療
半月板損傷を経験した方の中には「また同じ箇所を痛めて半月板損傷が再発してしまうのでは?」という不安を抱えている方も、多いのではないでしょうか。 特にスポーツや膝に負担のかかる動作をする方にとって、再発のリスクは無視できない問題です。 そこで本記事では、半月板の損傷が再発する原因や予防法・治療法について解説します。 また、手術が不要な治療法である再生医療についても紹介しているので参考にしてみてください。 当院で半月板損傷に対して再生医療を受けられた患者様の症例は、こちらからもご覧いただけます。 半月板損傷が再発する原因 半月板損傷は一度治療を受けても、適切なケアが行われない場合に再発する可能性があります。 半月板損傷が再発する原因は、以下の通りです。 半月板損傷の手術を受けたあとはリハビリを慎重に行い、筋力や柔軟性のアップを目指しましょう。 また、スポーツをしていない方でも、40歳を超えると「膝を捻った」など少しの変化で半月板が傷つく可能性があるので注意が必要です。 半月板損傷とは? 半月板損傷とは、膝に無理なひねりの負担が加わることで半月板が傷ついたり亀裂が入ったりする疾患です。 半月板は膝の組織の一部でCの形になっていて外側と内側の2か所にあり、クッションのような役割を果たしています。 症状としては、膝に引っかかるような違和感や痛みを感じます 初期段階では、膝の違和感が続く程度ですが、重症化した場合は以下のような症状が見らられます。 半月板は一度損傷すると自然治癒が難しい組織なので、膝に痛みや違和感がある方は医療機関の受診を検討しましょう。 半月板損傷の再発を防止するためには? 半月板損傷は治療をしても、無理をしたりケアを怠ったりすると再発するリスクがあります。 特にスポーツや日常生活で膝に負担がかかる方は、再発防止のための対策をしっかり行うことが重要です。 以下に、半月板損傷の再発を未然に防ぐ方法をご紹介します。 下記では具体的な予防方法について紹介していくので、ぜひ参考にしてみてください。 スポーツの再開時期に注意する 半月板損傷の再発を防止するには、スポーツの再開時期に注意しましょう。 半月板損傷の手術後は1~2週間の入院や長期的なリハビリが必要です。 受けた手術や症状の重さによってリハビリ期間は異なります。 主な目安を下記の通りです。 手術方法 外来によるリハビリ 松葉杖の使用 スポーツの復帰 切除術 2~3カ月 使用しない場合が多い 術後1ヶ月 縫合術 3~6カ月 術後2週間~2カ月 術後10週間~5カ月 リハビリを十分に終える前にスポーツを再開してしまうと、半月板損傷が再発するリスクが高まります。 特に、膝周りの筋力が回復していない場合や、関節の安定性が十分でない状態では、再び損傷を引き起こしやすくなります。 筋力トレーニングや膝に負担のかからない正しい姿勢を身につけましょう。 日常的にケアを施す 半月板損傷の再発防止には、日常的に膝をケアをすることも大切です。 サポーターやテーピングにはさまざまなタイプがあります。 使用する際は、医師に相談して使い方を確認しましょう。 半月板損傷の治療法 半月板損傷の治療法は、損傷の程度や症状の進行状況によって異なります。 ここでは、一般的に行われる治療法を3つご紹介します。 下記では症状ごとの具体的な治療方法について紹介しているので、ぜひ参考にしてみてください。 保存療法 半月板損傷が軽度な場合や加齢が原因で損傷した際は、保存療法で様子を見るケースがあります。 具体的な治療方法は、以下の通りです。 長い目で治療に取り組む必要がありますが、手術をしないで半月板を温存できます。 しかし、保存療法は対症療法のため、半月板損傷の根本的な治療にならない点は注意が必要です。 手術療法 スポーツが原因による半月板の損傷や、症状が重度の方の治療には手術療法が検討されます。 手術には損傷した半月板を縫い合わせる縫合術と、断裂した部分を取り除く切除術の2種類があります。 どちらも関節鏡と呼ばれる小型のカメラを用いるので手術による傷は小さくて済みます。 一方で、下記のようなデメリットが考えられるのも事実です。 手術を受ける際は、慎重に検討しましょう。 再生医療 再生医療は、半月板損傷の再発予防に期待できる治療法です。 再生医療とは患者さまの脂肪から採取および培養した幹細胞を膝関節に注射します。 幹細胞は、損傷した半月板を修復する効果が期待できます。 効果には個人差がありますが、当院で60代の女性が幹細胞治療を受けたところ、治療前の痛みが10段階中10であったのが半年後に0.5まで減少しました。 入院や手術が不要なので、長期的なリハビリや半月板損傷の再発に不安を覚える方は検討してみましょう。 半月板損傷の再発には十分なケアや再発防止策が有効 半月板損傷が再発する原因として、以下が挙げられます。 再発を防ぐには、膝に負担がかかりすぎないようにして、スポーツを再開するタイミングに注意しましょう。 サポーターやテーピングなどを用いて日常的に膝をケアするのも有効です。 また、再発予防に効果のある治療として再生医療が挙げられます。 リペアセルクリニックでは丁寧なカウンセリングによりお客様に寄り添い治療を進めていきますので、リハビリ期間を短くしたい方や、半月板損傷の再発が心配な方は、当院までお気軽にご相談ください。 以下の動画では、実際に当院リペアセルクリニックで再生医療を受け、半月板損傷が改善された患者さまの症例を紹介していますので、併せて参考にしてください。
2020.06.03 -
- ひざ関節
- 再生治療
膝の腫れが引かない原因と、その対処方法をご紹介 膝を何かにぶつけたりしたわけでもないのに膝が腫れてきて、その腫れが引かないという状況になると、「今後どうなるのだろう」「どのように対処すればいいのだろう」と不安になると思います。 今回は、膝の腫れが引かない原因について、また、対処方法について紹介します。 膝の腫れが引かない主な原因 転倒したり、何かにぶつかったりしたというように思い当たるようなことがなく、膝が腫れてきて、膝の腫れが引かないという場合の原因で多いのが以下の3つです。 変形性膝関節症 膝の軟骨の擦り減りによって、骨と骨がぶつかり合うことで炎症が起きて膝に痛みや腫れが生じます。遺伝や加齢のほか、姿勢や肥満などが原因につながると言われています。 リウマチ 自己免疫疾患の一つで、免疫システムが間違って自分の細胞を攻撃することで、関節を覆っている滑膜に炎症が起きてこわばり、痛み、腫れなどが生じます。関節リウマチの症状は手のこわばりがよく知られていますが、膝関節の腫れも症状の一つです。 痛風・偽痛風 痛風は溜まった尿酸が結晶化することで炎症を引き起こすもので、激しい痛みや腫れが生じます。足の親指の付け根やくるぶしの他にも膝が腫れるケースもあります。同じような症状で、ピロリン酸カルシウムが結晶化するのが原因の偽痛風というものもあります。 膝の腫れが引かないときの対処方法 膝の腫れが引かない場合、膝に熱をもっていたら冷やすのが効果的です。氷枕やアイスノンを使用したり、タオルを水に濡らしたりして患部を20分から30分くらい冷やすというのを1日2、3回おこないましょう。 症状が軽度であれば患部を冷やしていると2、3日くらいで腫れが引いてくるでしょう。 また、普段の生活で、できるだけ膝に負担がかからないようにすることが大切です。体重が増えるとそれだけ膝にかかる負担が大きくなるので、肥満の人は減量することで膝への負担を軽減することができます。 また、立ち仕事など長時間立っていることが多い人は、短時間でもいいのでこまめに休憩をとるようにしましょう。 膝の腫れが引かない時は早めに医療機関を受診が正解 膝が腫れたので患部を冷やして安静にしていたけど膝の腫れが引かないといときは、できるだけ早めに医療機関を受診するのがおすすめです。 医療機関を受診する際には、いつごろから腫れたのか、普段の生活で膝に負担がかかるようなことをしているかなど、できるだけ多くの情報を伝えることができるようにまとめておくと正確な診断を得ることができるので、おすすめです。 まとめ・膝の腫れが引かない原因と、その対処方法をご紹介 膝の腫れが引かない原因や治療方法について紹介しました。 膝は骨や関節、靭帯、腱などの構造が不安定な部位であるため、普段の姿勢などちょっとしたことが原因で膝へ負担がかかり、炎症が起きて腫れや痛みが生じやすい部位になります。 膝の腫れや痛みなどの治療を受けても改善されず、手術しかないのだろうかと思っている人は再生医療という治療方法もあります。治療法の選択肢として、再生医療も検討してみてはいかがでしょうか。 監修:リペアセルクリニック大阪院 ▼こちらもご参照ください 半月板損傷かも?そんな場合に症状をチェックする方法 変形性膝関節症の人がしてはいけない仕事とその理由
2020.06.01 -
- ひざ関節
- 再生治療
膝が突然動かなる状態を「ロッキング」といいます。 膝が突然動かなくなるのはなぜか不安に思う方も多いのではないでしょうか。 この記事では膝のロッキングとはどのような状態か、原因や治す方法について解説します。 早期に治療を始めることが大切なので、膝に痛みを感じたときには病院で診察してもらいましょう。 当院リペアセルクリニックの公式LINEでは、ロッキングの原因となる膝関節疾患を手術せずに治療できる再生医療に関する情報を公開中です。 「膝の痛みをなんとかしたい」「治したいけど手術したくない」という方は、ぜひご参考ください。 また、以下のページでも、膝関節に対する再生医療の症例を公開しているため、併せて参考にしてください。 >再生医療による膝関節の症例はこちら 膝に起こるロッキングとは|初期症状はある? 膝が突然動かなくなるロッキングとはどのような状態なのか、以下の項目について解説していきます。 ロッキングとは ロッキングの初期症状・前兆 事前に異変を察知できるような初期症状や前兆が見られるのかについて詳しく解説します。 ロッキングとは ロッキングとは、突然膝が動かなくなり、激しい痛みが現れる症状のことです。 まるでロックされたかのように、急に起こることが特徴的です。 ロッキングが起こる原因は、関節の隙間へ、膝関節内にある骨や軟骨、半月板組織などの浮遊した物質が挟まるためです。 浮遊物が挟まるのは、なんらかの拍子で起こることもあれば、膝関節の疾患が原因のケースもあります。 ロッキングの初期症状・前兆 膝のロッキングが起こる前には、以下のような初期症状・前兆とされる症状が見られることがあります。 膝に引っかかるような痛みがある 膝に力が入らない 膝が抜けるような感覚がある 膝関節に腫れや膨らみがある 膝を強く打った後の痛みが長引く 以下のような症状が出た際には、ロッキングが起こるサインである可能性があり、注意が必要です。 以下の記事では、ロッキングの前によく起こるキャッチングについて詳しく解説しているので、合わせてご覧ください。 膝にロッキングが起こる原因となる疾患 膝にロッキングが起こる原因となる主に疾患を3つ紹介します。 半月板損傷 変形性膝関節症 離断性骨軟骨炎 それぞれの疾患について、詳しく見ていきましょう。 半月板損傷 半月板損傷とは、外部からの衝撃や加齢により半月板に亀裂や断裂が入る状態のことで、ロッキングが起こりやすい疾患の一つです。 損傷した半月板が関節の隙間に挟まったときに、膝のロッキングが起こります。 また、半月板には膝関節にかかる衝撃を緩和するクッションのような役割がありますが、損傷すると膝をスムーズに動かせなくなります。 以下の記事では、半月板損傷を放置した場合のリスクについて詳しく解説しているので、合わせてご覧ください。 変形性膝関節症 ロッキングが起きる疾患の一つとして、膝関節の軟骨がすり減ってしまう変形性膝関節症が挙げられます。 すり減って欠けた軟骨や損傷した半月板が膝関節の隙間に挟まることでロッキングが起こる場合があります。 変形性膝関節症の痛みの特徴として、歩きはじめや動きはじめに痛みを感じ、次第に慢性的な痛みへと変化していきます。 症状が進行してしまうと、膝関節の変形や骨の損傷が見られる状態となります。 離断性骨軟骨炎 離断性骨軟骨炎は、外部からの強い衝撃によって軟骨が剥がれる疾病です。 膝をスムーズに動かすには、軟骨の存在が大きく関係しています。 軟骨が剥がれ落ちると膝の動きに問題が起こるだけでなく、剥がれた軟骨が関節の隙間に挟まれば、ロッキングが起こるのです。 スポーツなどで同じ動作を繰り返すことも、軟骨が剥がれる原因の一つとされ、10代の男性に多く見られます。 膝のロッキングを自分で治す方法(解除方法)はある? 膝のロッキングを自分で治す方法などネットや動画で紹介されているケースもありますが、自分で対処することは控えた方が良いです。 不用意に自分で解除しようとすると、治るどころか症状が悪化する原因になる可能性があります。 何度もロッキングが起きている場合には、局部麻酔を行った上で膝を動かして関節に挟まったものを外して治るケースがあります。 しかし、ロッキングの原因となる疾患が治るわけではないため、以下のような治療が行われます。 保存療法 手術療法 再生医療 保存療法は手術を伴わない「薬物療法」や「運動療法」によって、痛みの緩和や症状の進行を遅らせることが目的となります。 そのため、原因を根本的に治療するには手術によって、損傷した部位を治療する必要があります。 しかし、近年の治療では、手術をしないで膝の疾患を根本的に治す治療として、再生医療が注目されています。 再生医療は、人間の持つ再生力を活かし、損傷した膝関節の修復・再生を促すことで疾患の根本的な改善が期待できる治療法です。 膝のロッキングに関するよくある質問 膝のロッキングについてよくある質問を紹介します。 ロッキングはすぐに治る? ロッキングを繰り返すときの予防法は? 上記のような疑問をお持ちの方や、ロッキングが起きて不安に思われている方は参考にしてみてください。 ロッキングはすぐに治る? 残念ながら、ロッキングはすぐに治るとは限りません。 膝を曲げられなかったり、伸ばせなかったりする状態が、何日間か続く可能性があります。 また、すぐに治った場合でも短期間での再発や、ロッキングが繰り返し何度も起こることがあります。 ロッキングを根本的に治すには、原因となる「半月板損傷」「変形性膝関節症」を治療しましょう。 ロッキングを繰り返すときの予防法は? 膝のロッキングが何度も起こる場合の予防方法は、以下の通りです。 膝関節を安定させるために、膝周辺のストレッチや筋力トレーニングなどの適度な運動が大切です。 また、日常生活スポーツを楽しむ際には、膝にできるだけ負担がかからないように気をつけましょう。 しかし、何度もロッキングを繰り返してしまうときは、膝関節の疾患が進行してしまう前に医療機関の受診をおすすめします。 膝のロッキングを治すには原因となる疾患の特定・治療が重要 膝が突然動かなくなる「ロッキング」は、さまざまな疾病が原因となるケースが多いです。 突然の痛みに襲われ、一体何が起きたのかと焦ってしまうかもしれませんが、早めに医療機関を受診することが推奨されます。 ロッキングが起こるということは、膝関節が大きくダメージを受けていて、症状が進んでいる可能性があります。 そのため、ロッキング症状を治す方法よりも、ロッキングの原因となる疾患を治療することが重要です。 近年の治療では、手術せずに膝関節を治療ができる可能性がある再生医療が注目されています。 再生医療の治療を検討したい方は、ぜひ当院リペアセルクリニックまでご相談ください。
2020.05.30 -
- ひざ関節
- 再生治療
痛風と診断された方の中には「突然膝に激痛が走った」という経験がある方もいらっしゃるのではないでしょうか? 痛風による痛みは足の指に起きるというイメージが強いかもしれませんが、膝関節にも痛風の発作は起こる可能性があります。 本記事では、痛風による膝の痛みの特徴、初期症状や痛みが起こる原因について解説します。 膝に原因不明の激しい痛みを感じている方、あるいはすでに痛風と診断され膝の症状にお困りの方は、ぜひこの記事を参考にしてください。 当院リペアセルクリニックの公式LINEでは、膝の痛みに対する再生医療に関する治療法や症例を公開中です。 「膝の痛みが長引いて困っている」という方は、先端医療である再生医療がどのような治療を行うか知っておきましょう。 痛風による膝の痛みの特徴 痛風の発作が起こりやすい場所は足の親指の付け根ですが、実は膝の関節にも痛風は発症することがあり、決して珍しいことではありません。 ここでは、痛風による膝の痛みがどのようなものか、その代表的な特徴3つを紹介します。 突発的に激痛が走る 熱がこもりじわじわ痛みを感じる 膝関節がこわばり可動域が制限される ご自身の膝の痛みが痛風によるものかどうか、確認してみましょう。 突発的に激痛が走る 痛風による発作が膝関節に発症した場合、突発的に激痛が走るケースがあります。 痛みの現れ方 ある日突然、激しい痛みに襲われる 夜間や何かのきっかけで急激に痛みが強くなる 前日まで異常がなくても、急に赤く腫れる 電撃が走るような鋭い痛みを感じる 「変形性膝関節症」のように徐々に痛みが悪化していく疾患とは異なり、痛風による膝の痛みは突然起こるケースが多いです。 熱がこもりじわじわ痛みを感じる 痛風による膝の痛みの特徴として、奥からじわじわと湧き上がってくるような痛みを感じるケースがあります。 痛風の発作が膝の関節内で起こると、激しい炎症反応が引き起こされます。 この炎症によって膝への血流が増加することで関節全体が赤く腫れ上がり、触ると熱をもっていることがわかります。 膝関節がこわばり可動域が制限される 痛風発作が膝に起こると関節が腫れ上がり、膝全体が硬くこわばることで可動域が制限されるケースがあります。 膝を曲げようとしても、関節の中で何かが引っかかるような違和感があり、思うように動かせなくなってしまいます。 膝を曲げたり伸ばしたりする動作の際に関節に鋭い痛みが走るため、痛みを避けるように自然と膝を動かさなくなり、結果として可動域が狭まってしまうのです。 痛風による膝の痛みの初期症状と原因について ここでは、痛風が膝に現れるときの初期症状と原因について解説します。 膝関節のこわばり 夜間に激しく痛む 初期症状サインに気づき、原因を理解することで、適切な対処に繋げることができます。 膝関節のこわばり 痛風による膝の痛みの初期症状として、膝関節のこわばりが挙げられます。 朝目覚めて起き上がろうとしたときや、長時間座っていて急に立ち上がろうとしたときに「膝がスムーズに動かせない」「鈍い痛みを感じる」といった症状に気づくことがあります。 こわばりが起こる主な原因は、血液中の尿酸値が高い状態が続くことで関節の中に尿酸の結晶が少しずつ溜まっていき、それが刺激となって軽い炎症を引き起こすためです。 痛風発作の特徴である突然の激しい痛みが起こる数時間前や数日前に、このような軽い違和感やこわばりを感じる方もいます。 夜間に激しく痛む 痛風の痛みは、日中よりも特に夜間から明け方にかけて、前触れなく突然激しい痛みに襲われることが多いという特徴があります。 原因は、就寝中の体液バランスの変化や体温の低下などが、関節内での尿酸の結晶化を促しやすいためと考えられています。 さらに、寝ている間は水分が摂れないため、体が軽い脱水状態になりやすく、血液中の尿酸が濃縮されることも発作を誘発する一因とされています。 痛風による膝の痛みに対する治療法・対処法 痛風による膝の痛みは非常につらいものですが、適切な治療法や対処法があります。 この章では、痛風による膝の痛みがあるときの具体的な治療法から、普段の生活で意識したい対処法まで、以下の4つのポイントに沿って解説していきます。 薬物療法 運動療法 食事療法 尿酸値管理 正しい知識を身につけ、つらい痛みと上手に付き合いましょう。 薬物療法 激しい痛みに襲われたときまず行われるのは、炎症と痛みを鎮めるための薬物療法です。 一般的には、「NSAIDs」と呼ばれる非ステロイド性の消炎鎮痛薬が用いられます。 非ステロイド性の薬が効かない場合、強い抗炎症作用を持つステロイドが用いられるケースがあります。 しかし、ステロイドを短期間に繰り返して内服することで、高血圧のリスクを高めたり、骨密度の低下につながったりするため注意が必要です。 薬物療法は、根本的な治療ではなく「今起きている発作の症状を和らげる」ことが目的となることを覚えておきましょう。 運動療法 急性期には安静が基本ですが症状が落ち着いてきたら、医師の指導のもとで膝に負担をかけない程度の軽い「運動療法」を取り入れることが重要です。 主に以下のような有酸素運動を無理のない範囲で始めましょう。 ウォーキング サイクリング 水泳 上記のような運動を取り入れることで、体重管理による膝への負荷軽減や血行改善により痛みを和らげる効果が期待できます。 体調と相談し、無理のない頻度と時間で楽しみながら長く続けていくことが、痛風と上手に付き合っていくための秘訣といえるでしょう。 食事療法 痛風は、血液中の尿酸値が高い状態が続くことで起こる病気のため、日々の食事内容を見直すことが重要です。 尿酸値を上げやすい要因をできるだけ取り除く食生活に改善しましょう。 食事のポイント 内容 プリン体の多い食品を制限 レバー類、白子、エビ、イワシやサンマの干物、魚卵といった、プリン体を特に多く含む食品の摂取はできるだけ控える アルコールの摂取を控える ビールはプリン体を多く含むため要注意 アルコール自体に尿酸値を上げやすくする作用があるため飲酒を控える 十分な水分補給を心がける 水やお茶をこまめに飲み、1日の尿量を増やすことで体内の尿酸を尿と一緒に排泄しやすくする 適切なカロリー摂取と体重管理 摂取カロリーを適正範囲に抑えることで体重をコントロールし、肥満の改善や予防を行う 特定の栄養素だけを制限するような偏った食事ではなく、野菜や果物、海藻類なども積極的に取り入れ、主食・主菜・副菜のそろったバランスの良い食事を心がけることが大切です。 尿酸値管理 痛風による膝の痛みが一度治まっても、根本的な原因である高い尿酸値をそのままにしておくと、繰り返し発作が起こります。 そのため、日頃から血中の尿酸値を適切な範囲(一般的に6.0mg/dL以下)にコントロールし続ける「尿酸値管理」が重要なポイントです。 尿酸値管理のためにも「食事療法」と「運動療法」を並行して行いましょう。 生活習慣の改善だけでは尿酸値が目標値まで下がらない場合や、すでに何度も痛風発作を繰り返しているような場合には、医師の判断により「尿酸降下薬」という、血液中の尿酸値を下げるためのお薬の服用が検討されます。 痛風による膝の痛みについてよくある質問 ここでは、痛風による膝の痛みに関してよくある質問に回答していきます。 痛風による膝の痛みはどんな痛み? 痛風で膝が曲がらないのはなぜ? 痛風の膝の痛みはいつ治る? 不安なことはここで解消しておきましょう。 痛風による膝の痛みはどんな痛み? 痛風によって膝に生じる痛みの多くは、前触れなく突然始まる「激痛」といわれます。 痛みの特徴 突然始まる耐え難いほどの激痛 膝関節が赤く腫れ上がり、熱をもつ ズキズキと脈打つように痛む 少し触れたり動かしたりするだけでも激痛 「風が吹いても痛い」と表現されるほどの痛み このような激しい痛みは適切な治療を行わない場合、数日間続くこともあります。 痛風で膝が曲がらないのはなぜ? 痛風で膝が曲がらなくなる主な原因は、膝関節に強い炎症が起こり、関節内が腫れているためです。 また、物理的な腫れやこわばりに加えて、膝を少しでも動かそうとすると激しい痛みが走るため、無意識のうちに膝を動かさないようにかばってしまいます。 つまり、関節内部の「腫れ」による物理的な動きの制限と、痛みを避けるための体の「防御反応」が相まって、膝がまるでロックされたかのように曲げ伸ばしできなくなってしまうのです。 痛風の膝の痛みはいつ治る? 痛風による膝の痛みは、発作が起きてから半日~1日程度でピークに達し、その後は徐々に和らいでいきます。 軽い痛風発作であれば2~3日程度で痛みが収まることもありますが、関節が真っ赤に腫れるような重度の場合は7~14日ほど痛みと腫れが続き、自然軽快するケースもあります。 早めに医療機関を受診し、炎症を抑えるお薬の服用や注射といった適切な治療を受けることで、痛みの期間を数日以内に短縮し、症状を和らげることが可能です。 痛風による膝の痛みは突発的な激痛が特徴!治療と生活習慣を改善しよう 痛風による膝の痛みは突発的な激痛が特徴であり、一度経験すると忘れられないほどのつらさを伴います。 そのため、適切な治療を受け、生活習慣を見直すことで痛みをコントロールすることが重要です。 大切なのは、膝に異変を感じたら自己判断で放置せず、できるだけ早く医療機関を受診し、医師による正確な診断と指示に従うことです。 処方されたお薬をきちんと服用するとともに食事療法や適度な運動を生活に取り入れ、尿酸値を安定させることを意識しましょう。 これらの対策が痛みのない快適な生活を取り戻すポイントとなります。
2020.05.28 -
- ひざ関節
「膝裏が痛いのは関節リウマチが原因?」 「関節リウマチと膝裏の痛みの関係性は?」 関節リウマチは身体のさまざまな部位に症状が現れるため、「膝裏の痛みは関節リウマチが原因だろうか」と疑問に思う方も多いのではないでしょうか。 本記事では、関節リウマチによって膝裏の痛みを引き起こす原因について詳しく解説します。 関節リウマチが膝裏の痛みを引き起こす原因や痛みの治し方を確認し、症状の悪化を防ぎましょう。 また、従来の治療では薬物療法によって症状をコントロールすることが目的とされていましたが、近年では再生医療も治療の選択肢として注目されています。 当院リペアセルクリニックの公式LINEでは、再生医療の治療法や症例を無料で配信中です。 「膝裏の痛みを早く治したい」「根本的に改善する可能性がある治療に興味がある」という方は、ぜひ再生医療について確認してみてください。 関節リウマチによって膝裏の痛みを引き起こす原因 関節リウマチが膝裏の痛みを引き起こす原因は、関節の内側を覆っている滑膜が攻撃され炎症を起こすためです。 滑膜が攻撃される原因は解明されていませんが、免疫系の異常が主な要因と考えられており、ホルモンバランスの影響も関連している可能性があります。 関節リウマチは、手や足の指、手首、足首、肘、膝、股関節などの関節に、腫れや痛み、こわばりなどの症状が出るのが特徴です。 関節リウマチを発症すると、以下の疾患や膝の変形を伴う可能性があります。 リウマチによる膝関節の変形 ベーカー嚢腫 関節リウマチの合併症により、さらに膝に痛みが出現する場合もあるため注意が必要です。 リウマチによる膝関節の変形 膝裏が痛い原因として、関節リウマチによって膝関節の変形が進行している可能性があります。 膝関節の変形には、主に以下の3つのタイプがあります。 疾患名 状態 内反膝 内側の関節が破壊されて膝が外側に変形した状態 外反膝 膝の外側が破壊されて膝が内側に変形した状態 波形膝 真っすぐ立つと、両膝が左右どちらかに同じ方を向いている状態 関節リウマチで手や足の指が変形してしまう症状はよく知られていますが、膝が変形する可能性もあります。 膝裏に痛みがある方は、早めに専門医に相談しましょう。 ベーカー嚢腫(のうしゅ) 膝裏が痛い原因として、関節リウマチの合併症の一つであるベーカー嚢腫(のうしゅ)の可能性があります。 ベーカー嚢腫とは、関節液が過剰分泌され、膝裏に「こぶ」ができる疾患です。 膝裏にできたこぶは、腫れや痛みを伴う場合があり、関節リウマチの症状と相まって膝裏に強い痛みが生じる場合があります。 ベーカー嚢腫の腫れが引いても、膝裏の神経が傷ついてしまうと痛みが長引く可能性があります。 関節リウマチ以外の疾患によって膝裏に痛みが生じる原因 関節リウマチ以外の疾患でも膝裏に痛みが生じる場合があり、以下の4つの原因が考えられます。 変形性膝関節症 半月板損傷 靭帯損傷 反張膝 関節リウマチと合併して発症する病気もあるため、自己判断せずに医療機関を受診することが大切です。 膝裏に痛みが生じたときは、何が原因なのかをしっかりと確認し、適切な治療を受けましょう。 変形性膝関節症 関節リウマチ以外で膝裏に痛みが生じる原因の1つとして、変形性膝関節症が挙げられます。 変形性膝関節症は加齢や肥満を原因に発症する疾患で、膝の関節軟骨が擦り減ることで膝に痛みが生じます。 変形性膝関節症の主な症状は、以下のとおりです。 膝に水が溜まる 階段昇降が困難になる 歩行が難しくなる 変形性膝関節症になり膝が大きく変形してしまうと、日常生活に支障をきたすため、早めに治療を開始しましょう。 変形性膝関節症の症状や治療法については、以下で詳しく解説していますので参考にしてください。 半月板損傷 関節リウマチ以外で膝裏に痛みが生じる原因として、半月板損傷が挙げられます。 半月板損傷とは、膝関節内にある「半月板」と呼ばれる板状の線維軟骨が損傷する疾患です。 半月板損傷の主な症状は、以下のとおりです。 膝が腫れる 膝の曲げ伸ばしができない 膝を動かすと引っかかる感じがする 半月板は膝関節を安定させる役割を担っているため、損傷すると膝の筋肉や腱などに大きな負荷がかかってしまいます。 半月板損傷の症状や治療法については、以下で詳しく解説していますので合わせてご覧ください。 靭帯損傷 関節リウマチ以外で膝裏に痛みを生じる原因の1つとして、靭帯損傷が挙げられます。 靭帯を損傷すると、以下の症状がみられます。 膝の曲げ伸ばしがしづらい 膝に水が溜まる 歩行が困難になる可能性がある 膝の靭帯損傷は、スポーツや外傷が原因となって起こります。 膝に突然強い圧力を受けたり、同じ動作を繰り返したりすると、靭帯損傷につながる恐れがあるため、膝を酷使しないよう気をつけましょう。 反張膝 関節リウマチ以外で膝裏に痛みを生じる原因として、反張膝が挙げられます。 反張膝には以下の症状がみられます。 膝に痛みを感じる 膝関節が不安定になり外れそうな感覚がある 筋肉が張って痙攣を起こすことがある 膝周囲の筋力不足や身体の重心が後方に偏っていると、反張膝になりやすい傾向があります。 反張膝を防ぐためには、運動をして膝周囲の筋肉を鍛えたり、日常生活で正しい姿勢をするよう意識したりするのが大切です。 関節リウマチによる膝裏の痛みを治す方法 関節リウマチによる膝裏の痛みを治す方法を紹介します。 安静にする 温冷によるセルフケア 食生活の改善 抗リウマチ薬の服用 関節リウマチによる膝裏の痛みは、セルフケアで緩和できる場合があります。 しかし、強い痛みが出ているときは、医療機関を受診し適切な処置を受けることが重要です。 安静にする 関節リウマチによって膝裏に強い痛みがある場合は、膝を動かさずに安静にすることを優先しましょう。 急性期で熱や腫れがあるときは無理して動かすべきではありませんが、関節は動かさずにいると硬くなり、周囲の筋肉も痩せてしまいます。 痛みが引いてきたら、無理のない範囲でストレッチや筋力トレーニングを行ない、筋力低下を防ぐことが大切です。 温冷療法による処置を行う 関節リウマチによって膝裏痛みがある場合は、症状の程度に合わせて温冷によるケアを行いましょう。 関節リウマチの急性期症状である患部の腫れや赤みが出現していないかを確認し、ケアを行ってください。 膝裏に赤みや熱があって腫れている急性期の場合は、膝裏を冷やすことで痛みを緩和できる可能性があります。 急性期を終えて熱や腫れが引いた慢性期の場合は、膝裏を温めて血行を良くすると、痛みの緩和が期待できます。 食生活を改善する https://youtu.be/4LeBKWd3w2s?si=a0w8ocuWCEoa_rEJ 関節リウマチによって膝裏痛みがある場合は、食生活の改善も重要です。 別の疾患がなければ基本的に食事制限は必要ない関節リウマチですが、症状を悪化させる可能性がある食材があるため、注意しましょう。 控えた方が良い食べ物は、以下の通りです。 加工食品 揚げ物 精製炭水化物(白米、砂糖など) マーガリン アルコール 塩分の過剰摂取は、関節リウマチの症状を悪化させる可能性があるため、加工食品や揚げ物など高塩分の食べ物には注意が必要です。 また、アルコールは関節リウマチの薬との相互作用によって炎症を引き起こす可能性があるので、できるだけ控えましょう。 上記を完全に制限する必要はなく、バランスのとれた食生活を心がけることが重要です。 抗リウマチ薬を処方してもらう 関節リウマチによる膝裏の治療法は、基本的に薬物療法です。 診断された早い段階から抗リウマチ薬の使用を開始し、痛みの程度に応じてステロイドや鎮痛薬を併用します。 関節リウマチの発症原因を精査し、痛みの原因に合った薬を使用して治療を進めていくことが重要です。 まずは関節リウマチの専門科を受診し、自身に合った治療法を提案してもらいましょう。 つらい膝裏の痛みには再生医療による治療も選択肢の一つ 関節リウマチによる膝裏の痛みが治まらない場合は、医療機関を受診しましょう。 膝裏の痛みは、関節リウマチだけでなく、変形性膝関節症や半月板損傷など他の疾患でも見られる症状です。 膝裏の痛みを放置したり、我慢して無理に動かしたりすると、症状が悪化する恐れがあります。 関節リウマチや他の疾患にかかり痛みが慢性化している場合は、再生医療による治療をご検討ください。 以下のページでは、実際に再生医療の治療を受け、関節リウマチが改善した患者さまの症例を紹介しているため、併せて参考にしてください。 >>再生医療を用いた関節リウマチの症例は、こちら 当院リペアセルクリニックの公式LINEでは、膝裏の痛みの根本的な治療につながる可能性がある再生医療に関する情報を配信中しております。 再生医療での治療に興味がある方は、ぜひ再生医療についてご確認ください。 \公式LINEでは再生医療に関する情報や症例を公開中!/
2020.03.02 -
- ひざ関節
- 再生治療
- 幹細胞治療
現在、半月板損傷と診断されて手術をすすめられている方や、すでに保存療法(投薬・リハビリ)を受けているものの、なかなか改善を感じられない方の中には、「このまま今の治療を続けて本当にいいのか?」「もっと自分に合った方法があるのでは?」と疑問や不安を抱えている方も多いのではないでしょうか。 実際、半月板損傷の治療では手術療法が選択されることが多い一方で、手術には一定のデメリットやリスクも伴います。 手術に対して不安を感じたり、慎重に判断したいという方も少なくないでしょう。 本記事では、半月板損傷の手術のデメリット・メリットについて詳しく解説します。 また、当院(リペアセルクリニック)の公式LINEでは手術以外の治療法も紹介していますので、ぜひ参考にしてご自身の症状やライフスタイルに合った治療法を選びましょう。 半月板損傷における手術のデメリット 半月板損傷における手術のデメリットは、主に以下4つあります。 感染症にかかるリスクが上がる 知覚神経を傷つける可能性がある 仕事復帰までの期間が長くなる 変形性膝関節症のリスクが高まる可能性がある それぞれのリスクについて、詳しく解説します。 また半月板損傷を手術せずに放置するリスクについては、以下の記事でも解説していますので参考にしてください。 感染症にかかるリスクが上がる 半月板損傷の手術を受けると、感染症にかかるリスクがあります。 内視鏡(関節鏡)手術の場合で細菌感染する可能性は1%以下※となっています。 ※参考:さいたま市「半月板損傷について」 しかし、ごくまれに感染症にかかると、傷口の化膿や関節に膿がたまるなどの症状が発生します。 感染を予防するために、手術後に抗生物質が投与されるケースがあるのです。 感染症に対しては適切な対策が講じられているため、過度に心配する必要はありませんが、術後の体調や傷口の状態には注意を払うことが大切です。 知覚神経を傷つける可能性がある 手術中に、皮膚の表面にある知覚神経を傷つける可能性があります。 ごくまれなケースですが、万が一神経が傷ついた場合、皮膚の感覚が鈍くなり、熱いものや鋭利なものに触れても気づきにくくなるため、二次的なケガのリスクが高まるおそれがあります。 このような知覚神経の損傷は、頻度は高くないものの、半月板手術における注意すべきリスクの一つです。 術後の違和感に気づいた場合は、早めに医師に相談しましょう。 仕事復帰までの期間が長くなる 半月板損傷の手術後は、再断裂を防ぐために慎重かつ継続的なリハビリが必要で長期にわたります。 手術後にリハビリを十分にせず無理に動かすと、再断裂のリスクが高まるので、仕事に復帰するうえでリハビリが重要です。 復帰までの期間は、以下のように異なります。 デスクワークなど:術後すぐに復帰できるケースがある 立ち仕事の場合:1.5~2ヶ月程度 激しい動きが伴う場合:約4ヶ月以上 ※参考:国立大学法人信州大学「半月板損傷の治療について」 手術後にリハビリを十分にせず無理に動かすと、再断裂のリスクが高まるので、仕事復帰のタイミングにも注意が必要です。 仕事への復帰時期は、焦らずに回復を目指し、主治医と相談しながらリハビリの進捗を見て判断しましょう。 変形性膝関節症のリスクが高まる可能性がある 半月板の一部またはすべてを切除すると痛みや腫れは改善されますが、膝のクッション性が低下し将来的な変形性膝関節症のリスクが上がります。 そのため、近年では可能な限り半月板を温存する方向が主流であり、切除術(部分・全切除)ではなく、半月板縫合術が優先されるケースが増えています。 手術を受ける際は、将来的なリスクも考慮しながら医師と相談することが大切です。 また、半月板損傷の手術には他に以下のような後遺症の可能性があります。 静脈血栓塞栓症(肺血栓塞栓症) しびれ 術後の経過は個人差が大きいため、不安な症状が現れた場合は、自己判断せずに早めに医療機関に相談することが大切です。 半月板損傷に対して手術を行うメリット 半月板損傷に対して手術を行うメリットは、主に以下の3つがあります。 痛みの緩和 可動域の改善 変形性膝関節症のリスクを減らす 手術にはリスクも伴いますが、症状の進行を防ぎ、日常生活やスポーツ活動への早期復帰を目指せます。 また手術を行うことで、半月板損傷による痛みを緩和できる可能性があります。 損傷部位によっては膝の可動域が制限されることがありますが、手術によって関節内の動きがスムーズになり、可動域の回復が見込まれます。 半月板が傷ついたまま放置されると膝関節の軟骨がすり減り、やがて変形性膝関節症へ進行するリスクが高まります。 適切なタイミングで手術を行うことで、膝関節全体の機能を保ち、長期的な関節の健康を守ることが可能です。 半月板損傷の手術方法 半月板損傷に効果的な手術は、主に3つあります。 縫合術 切除術 再生医療も選択肢の一つ それぞれの手術について、詳しく解説していきます。 半月板損傷の治療法に関しては以下の動画(3:12~)でも解説していますので、併せて参考にしてください。 縫合術 メリット 半月板を温存できる デメリット 半月板を再度損傷する可能性がある 再度手術する可能性がある 関節症や関節水腫のリスクがある 縫合術は、損傷した半月板を縫い合わせる方法です。 膝のふた近くに穴を開け、関節鏡や器材を挿入して患部を縫合します。 切除術 切除術は、半月板の損傷した箇所を切り取る手術方法です。損傷部位の縫合が困難な場合は切除術が検討されます。 メリット 感染症のリスクが低い デメリット ロッキングを繰り返す 変形性膝関節症のリスクがある 縫合術と同じように、膝のふた付近に穴を開け、関節鏡を挿入して手術を行います。 専用のハサミを用いて患部の一部またはすべてを切除します。 再生医療も選択肢のひとつ 変形性膝関節症の手術として、再生医療も効果的です。 再生医療は患者さま自身の幹細胞を利用するため、拒否反応のリスクが低い手術です。また、リハビリ期間の短縮が期待できるため、早期に仕事へ復帰できる可能性があります。 長期の入院ができない方や人工関節の手術に抵抗がある方は、再生医療をご検討ください。 半月板損傷の手術に関するよくある質問 半月板損傷の手術に関する質問を紹介します。 半月板損傷で手術した場合の入院期間はどのくらいですか? 半月板損傷の手術費用はどのくらいかかりますか? 手術をせずに半月板損傷を治す方法はありますか? 半月板損傷の手術を行った10年後はどうなっていますか? 3つの質問について、詳しく回答します。 半月板損傷で手術した場合の入院期間はどのくらいですか? 縫合術は10~14日、切除術は2~4日程度※の入院が一般的です。 ※国立大学法人信州大学「半月板損傷の治療について」 切除術よりも縫合術の方が入院期間が長いケースが多いです。退院した後、しばらくは杖を使って歩行します。 退院後も、しばらく痛みが続く可能性があります。 術後は膝に負担がかかる動作は控えましょう。 半月板損傷の手術費用はどのくらいかかりますか? 半月板損傷の手術費用は、手術の種類・入院日数・自己負担割合などによって変動します。 一般的に3割負担の方の場合、平均的な費用の目安は以下のとおりです。 半月板縫合術:約10~20万円 半月板切除術:約7~15万円 たとえば、70歳以上で3割負担の方が9日間入院した場合、トータルで約9万円程度かかるケースもあります。 また、縫合術よりも切除術のほうが入院期間が短く、結果的に費用が抑えられる傾向がありますが、これは症状や病院の方針によっても異なります。 詳しい費用を確認したい方は、手術を受ける予定の医療機関に直接問い合わせてみましょう。 手術をせずに半月板損傷を治す方法はありますか? 再生医療は、手術をせずに損傷した半月板を治療することが可能です。 再生医療では、自身の細胞から採取して培養した幹細胞を膝に注射します。自分自身の細胞を使用するため、アレルギーなどの反応が少ない点、手術を避けられる点で身体への負担を抑えた治療法と言えます。 また、手術よりも治療期間が短くなるメリットがあります。 以下の動画では、実際に当院リペアセルクリニックで再生医療を受け、半月板損傷が改善された患者さまの症例を紹介しています。 当院で行っている半月板損傷に対する再生医療の症例は、こちらからも確認いただけます。 半月板損傷の手術を行った10年後はどうなっていますか? 臨床報告によると、一般の方の約30%、スポーツ選手のうち約70%が変形性膝関節症を発症しています。 半月板はひざのクッションの役割をしているため、切除することによって軟骨がすり減ってしまい、変形性膝関節症の原因になります。 とくに、半月板切除術は変形性膝関節症の発症率が高いと言えます。 半月板損傷手術のデメリットを回避できる再生医療を検討しよう 半月板損傷手術は、痛みや腫れを取り除く効果が期待できる反面、以下のようなデメリットがあります。 感染症にかかるリスクが上がる 知覚神経を傷つける可能性がある 仕事復帰までの期間が長くなる 変形性膝関節症のリスクが高まる可能性がある 半月板損傷の手術を受けた患者さまの10年後の臨床報告では、一般の方の約30%が変形性膝関節症を発症するなど、手術には大きなリスクが伴います。 しかし、将来的な変形性膝関節症のリスクや感染症にかかる危険性があるので、放置せずに治療を行いましょう。 ただし半月板損傷の手術を受けた患者さまの10年後の臨床報告では、一般の方の約30%が変形性膝関節症を発症するなど、手術には大きなリスクが伴います。 手術に不安がある方、すぐに会社やスポーツに復帰したい方は、再生医療をご検討ください。再生医療は手術しないため入院の必要がなく、リハビリ期間の短縮も期待できる治療法です。 詳しい治療法や症例については、当院(リペアセルクリニック)の公式LINEでも紹介していますので、ぜひ参考にしてください。 \公式LINEでは再生医療に関する情報や症例を公開中!/
2020.02.29 -
- ひざ関節
- 再生治療
「ヒアルロン酸注射を打った後に腫れるのはなぜ?」 膝の痛みに対してヒアルロン酸注射で治療を行ったけれど、腫れなどの副作用にお悩みの方も多いのではないでしょうか。 ヒアルロン酸注射は痛みの軽減などに効果が期待できる一方で、副作用などのリスクも存在します。 本記事では、ヒアルロン酸注射後に腫れる原因をはじめとする副作用リスクについて詳しく解説していきます。 つらい膝の痛みに対して、ヒアルロン酸注射による治療を検討している方は、ぜひ参考にしてみてください。 膝のヒアルロン酸注射をすると腫れるのはなぜ? 膝のヒアルロン酸注射をすると、一時的な副作用として「腫れ」の症状がよく見られます。 これは、注射針による物理的な刺激や、薬剤が一時的に異物として認識されることで炎症を起こしているためです。 ヒアルロン酸注射後の「腫れ」は、通常2〜3日程度で自然に落ち着きますが、一週間経っても改善しない場合は注意が必要です。 一週間以上「腫れが引かない」「赤みが強くなる」「発熱を伴うような強い痛み」などの症状がある場合は医療機関を受診しましょう。 また、ヒアルロン酸注射には、以下のような副作用が見られる場合があります。 注射部位の痛みや内出血 しこりや違和感 アレルギー反応 感染症 ヒアルロン酸注射とは?どのような治療なのか解説 ヒアルロン酸注射は、膝関節の痛みや炎症を緩和するために行われる治療法です。 関節内の滑液成分であるヒアルロン酸の注入により、関節の動きを滑らかにし、摩擦を軽減します。 注射のみで完結するため、身体への負担が少ない点が特徴です。 ただし、ヒアルロン酸注射の効果は一時的であり、根本的な治療ではないため、効き目が薄れてきた場合は再度注射を検討する必要があります。 膝にヒアルロン酸注射をする目的や効果 膝にヒアルロン酸注射をする目的や期待できる効果は、以下のとおりです。 一時的な痛みの軽減 炎症抑制 膝のひっかかりや動きにくさの解消 主な効果として、一時的に膝の痛みを軽減する効果が期待できるため、日常生活における影響が少なくなります。 また、膝のひっかかりや動きにくさを解消し、スムーズな関節の動きを取り戻せるでしょう。 しかし、一時的に症状を緩和する「対症療法」であり、膝の痛みの原因を根本的に治せるわけではない点に注意が必要です。 膝のヒアルロン酸注射のリスクを回避するなら「再生医療」をご検討ください ヒアルロン酸注射は、膝の痛みや腫れに対して効果が期待できる治療法です。 また、外科的な手術よりも1回の治療時間が短く、体への負担が少ないメリットがあります。 しかし、膝の腫れや細菌感染のリスクが伴うだけでなく、ヒアルロン酸が体内に吸収されてしまうため、何度も注射をしなくてはなりません。 対して、自身の脂肪から採取した幹細胞を膝関節に注入し、損傷した軟骨や靭帯の修復を目指す再生医療が注目を集めています。 自己細胞のみを用いることで、拒絶反応やアレルギーなどの副作用リスクが比較的少ないです。 膝の腫れや痛みにお悩みの方は、治療法の一つとして再生医療をご検討ください。 膝のヒアルロン酸注射に関するよくある質問 本章では、膝のヒアルロン酸注射に関するよくある質問にお答えします。 ヒアルロン酸注射の料金相場は? 膝にヒアルロン酸を打ち続けるとどうなる? 膝にヒアルロン酸を注射した後の腫れは何日続く? ヒアルロン酸注射のデメリットは? ヒアルロン酸注射が効かないときの対処法は? 不安を解消し、納得して治療を受けるための判断材料としてお役立てください。 ヒアルロン酸注射の料金相場は? ヒアルロン酸注射の料金相場は、保険適用の場合、片膝1回3,000円ほどです。 その他に初診料やレントゲン費用などを合わせて6,000円前後かかります。 治療に際して、ヒアルロン酸注射を数週間にわたって複数回打つ場合は、合計で1万円から2万円ほどかかります。 膝にヒアルロン酸を打ち続けるとどうなる? ヒアルロン酸注射を打ち続けると、感染症のリスクが高まる可能性があります。 また、ヒアルロン酸注射は膝の痛みを緩和する効果がありますが、症状が進行すると次第に痛みに効きにくくなってくるケースも多いです。 痛みを緩和できなくなってきたら、ヒアルロン酸注射以外の治療法を検討しましょう。 膝にヒアルロン酸を注射した後の腫れは何日続く? ヒアルロン酸注射による一時的な腫れや痛みは、通常2〜3日程度で自然に治まります。 もし一週間経っても「腫れが引かない」「赤みが強くなる」あるいは「発熱を伴うような強い痛み」がある場合は注意が必要です。 上記のようなケースでは、細菌感染による「化膿性関節炎」を起こしている可能性があるため、早急に医師へ相談してください。 ヒアルロン酸注射のデメリットは? ヒアルロン酸注射の主なデメリットとして、定期的な通院の手間や注射時の痛みが挙げられます。 また、大きなデメリットとして「膝の根本治療ではない」ということです。 症状が重度に進んでいる場合、注射では痛みを抑えきれないことがあり、治療の限界がある点も理解しておく必要があります。 ヒアルロン酸注射が効かないときの対処法は? ヒアルロン酸注射を数回続けても効果が実感できない場合は、関節の状態に対して注射の効果が追いついていない可能性があります。 漫然と継続するのではなく、治療方針を見直すタイミングかもしれません。 炎症が強い場合はステロイド注射を検討したり、根本的な改善を目指すために「再生医療」や「手術療法」など、次のステップの治療を医師に相談しましょう。 膝のヒアルロン酸注射は症状の根本解決にはなりにくい 膝の痛みや炎症を軽減するために、ヒアルロン酸注射が使用される機会は多いですが、これは症状の一時的な緩和に過ぎません。 ヒアルロン酸注射の治療には限界があり、長期的な改善にはつながらない点を理解しておくことが重要です。 近年の治療では、自己細胞を活用し、損傷した組織の再生・修復を促すことで機能改善を目指す「再生医療」が注目されています。 従来の治療では難しかったすり減った軟骨組織の修復効果が期待でき、手術せずに根本治療につながる治療法です。 >>膝関節に対する再生医療の症例はこちら 当院リペアセルクリニックでは、膝の再生医療について無料カウンセリングを実施しております。ぜひご相談ください。
2019.12.29 -
- ひざ関節
- 再生治療
膝の痛みでヒアルロン酸注射を検討している方の中には、「注射で感染症になるのでは」と不安に感じている方も多いのではないでしょうか。 インターネットで検索すると感染症のリスクについて様々な情報が出てきて、余計に心配になってしまうものです。 この記事では、膝へのヒアルロン酸注射による感染症の実際のリスクと、感染した場合の初期症状を解説します。 対症療法のヒアルロン酸注射だけでなく、膝の疾患に対する治療法の再生医療についてもご紹介します。 また、現在リペアセルクリニックでは「手術なしで根本的な改善が期待できる」再生医療に関する情報をLINEで発信しております。 ヒアルロン酸注射に変わる治療方法として、膝の痛みに関する改善症例も紹介しておりますので、ぜひ登録してください。 膝にヒアルロン酸注射をすると感染が怖いの? 膝の軟骨が損傷すると、関節液を分泌している滑膜が炎症することがあります。 滑膜が炎症を起こすと、サラサラの関節液が過剰に分泌されるようになり、本来の粘性のある関節液が持つ潤滑剤の役割を果たせません。 このような状態になっている膝にヒアルロン酸を注入すると、関節液に粘性が出てくるため膝の動きを滑らかにする効果が期待できます。 そして、関節液にヒアルロン酸が補充され、傷ついた軟骨を保護し炎症を抑える効果があり、それによって膝の痛みの軽減も期待できます。 このように、ヒアルロン酸は膝の痛みの治療に効果的なのですが、感染のリスクがあるという話も耳にします。 ヒアルロン酸注射には、本当に感染のリスクがあり、危険なのでしょうか? 膝にヒアルロン酸を注射すると感染のリスクがある? どのような治療法でも、良い作用だけでなく副作用やリスクがあるものです。 しかし、実際の感染症発症率は非常に低く、適切な医療環境で行われる場合のリスクは極めて限定的とされています。 ただし、感染症が絶対に起こないわけではないため、注意が必要です。 ヒアルロン酸注射は週1回を5週、その後は症状に合わせて2週に1回を5~10回行う必要があります。 感染のリスクは低いですが、それだけの回数針を刺すため、わずかでも観戦する可能性があることは理解しておきましょう。 ただし、医療機関では感染予防のために厳格な衛生管理が行われており、過度に心配する必要はありません。 膝へのヒアルロン酸注射で感染を起こすとどんな症状が出るの? ヒアルロン酸注射による細菌感染で多いのが化膿性関節炎です。 悪化すると膝の痛みが注射前よりも強くなったり、関節の動きが悪くなったりすることもあります。 注射後に熱が出る、膝が腫れる、痛みが強くなったという症状があれば早めに受診してください。 感染症が発生した場合の初期症状の目安 ヒアルロン酸注射後の感染症は、注射後24時間から72時間以内に症状が現れることが一般的です。 感染症の早期発見のために、以下の初期症状があることを理解しておきましょう。 症状の種類 具体的な症状 痛み 注射前よりも強い痛み、安静にしていても続く痛み 腫れ 膝全体の腫れ、触ると熱を持っている感じ 発熱 37.5℃以上の発熱、寒気を伴うことがある その他 膝の動きの制限、関節の強い違和感 これらの症状が一つでも当てはまる場合は、速やかに医療機関を受診してください。 感染症は時間の経過とともに悪化する可能性があるため、早めの対応が重要です。 ヒアルロン酸注射を打ち続けるリスク・注意点 ヒアルロン酸注射は膝の痛みを和らげる効果的な治療法ですが、長期間継続することで以下の点に注意が必要です。 長期使用による副作用 他の注射療法と比べて感染リスクは高い? ここでは、継続治療のリスクと他の注射療法と比較した感染リスクについて説明します。 長期使用による副作用 ヒアルロン酸注射を長期間続けることで、以下のような副作用が考えられます。 関節内の異物反応による炎症 注射回数の増加に伴う感染リスクの蓄積 アレルギー反応の可能性 効果の減弱(慣れによる効果の低下) 通常、数週間から数ヶ月に一度の頻度で注射を行いますが、継続して治療を行う場合は、副作用のリスクも考慮して治療間隔を決める必要があります。 他の注射療法と比べて感染リスクは高い? 膝の治療では、ヒアルロン酸注射以外にもステロイド注射などの選択肢があります。 感染リスクの観点では、ヒアルロン酸注射の方がステロイド注射よりも感染率が低い※ことが報告されています。 ※出典:jstage どちらの注射も感染率は非常に低く、適切な医療機関で行われる限り、過度に心配する必要はありません。 ヒアルロン酸注射は比較的安全性が高い治療法です。 膝の根本的な治療は再生医療をご検討ください ヒアルロン酸注射は、膝の痛みの軽減や炎症を抑える目的で使用されるもので、疾患を治す治療ではありません。 膝の疾患に対する治療には、再生医療があります。 再生医療の一つである幹細胞治療は、他の細胞に変化する「分化能」という幹細胞の働きを活用する治療法です。 患者さま自身の幹細胞を培養して患部に注射するため、拒絶反応のリスクが低く、身体への負担を最小限に抑えられます。 膝の痛みにお悩みの方には、再生医療という治療の選択肢があります。 再生医療について詳細は、当院「リペアセルクリニック」へお気軽にお問い合わせください。 >当院の膝関節に対する再生医療の症例はこちら
2019.12.26 -
- ひざ関節
半月板損傷による痛みや関節のこわばりを軽減する治療法として、ヒアルロン酸注射は有効な手段のひとつです。 しかし、すべてのケースに万能ではなく、継続期間や症状の経過によっては効果が薄れる場合もあります。 また「ヒアルロン酸注射を打ち続けているけれど、いつまで続ければいいの?」「最近、効果を感じにくくなってきた」という方も、多いのではないでしょうか? 本記事では、半月板損傷におけるヒアルロン酸注射の標準的な継続期間の目安から、長期間注射を続けた場合に起こりうる効果の減少やリスクについて詳しく解説します。 自分の症状にある治療法を選択し、将来の関節トラブルを未然に防ぎましょう。 半月板損傷におけるヒアルロン酸注射の継続期間の目安 半月板損傷におけるヒアルロン酸注射の継続期間の目安は、以下の通りです。 内容 一般的な目安 初期治療 週1回 × 3〜5回連続投与(1クール) 継続投与(症状安定後) 2〜4週に1回、症状に応じて間隔を調整 総治療期間の目安 3か月〜半年(個人差あり) 半月板損傷の治療として行われるヒアルロン酸注射は、1回の処置で永続的な効果を得られるものではありません。 これは注入されたヒアルロン酸が、徐々に体内に吸収される性質があるためです。 一般的な治療スケジュールでは、初期段階で週1回のペースで約5週間にわたって注射を行い、その後は2週間に1回のペースに移行します。 ただし、この回数は症状の改善度や膝関節の状態によって個人差があり、痛みが強い場合は、週1回のペースを継続することもあります。 治療全体の期間としては、通常3カ月程度を目安としていますが、症状の変化や医師の臨床判断によって最適な継続期間が決定されます。 効果と経過を定期的に評価しながら、医師と相談して治療計画を調整していくことが重要です。 膝にヒアルロン酸注射を打ち続けると効果が薄れる可能性がある ヒアルロン酸注射は、長期間継続することで症状の進行や関節の状態に変化が生じ、注射の効果を十分に感じられなくなる場合があります。 また、注射を繰り返すことで以下のようなリスクが伴う場合もあります。 関節内で炎症を引き起こす可能性 穿刺部位(注射する部分)への物理的刺激や腫れ 関節内の自然な潤滑バランスの変化 こうした変化を踏まえ、治療を続けても症状の改善がみられない場合や、新たな症状が現れた場合には、医師と相談して治療方針の見直しを検討することが重要です。 膝へのヒアルロン酸注射によるリスクについては、以下の記事でも解説しています。 半月板損傷でヒアルロン酸注射の効果がなかった場合の治療法 半月板損傷でヒアルロン酸注射が効果を示さない場合、以下の治療選択肢があります。 薬物療法 手術療法 リハビリテーション 再生医療 治療選択は症状の程度や患者様の状態に応じて段階的に検討します。 半月板損傷の治療法については、以下動画の3:11秒から解説していますので、興味のある方はぜひ参考にしてください。 https://youtu.be/qH46jDFK9Mc?feature=shared&t=192 薬物療法 薬物療法は、半月板損傷による痛みや炎症のコントロールを目的とした、初期治療のひとつです。 主に使用される薬の種類としては、以下になります。 非ステロイド性抗炎症薬(NSAIDs) アセトアミノフェン ステロイド注射 手術や注射に比べて負担が少なく、内服薬などの保存的アプローチから開始されることが一般的です。 ただし薬物療法はあくまで一時的な処置であり、半月板自体の損傷を修復するものではありません。 痛みが和らいだからといって放置せず、リハビリや体重管理などと組み合わせて、再発予防と関節機能の回復を目指すことが大切です。 手術療法 半月板損傷に対して、保存療法や注射治療で効果が得られない・損傷の程度が重度で関節機能に支障をきたしている場合には、以下のような手術療法が選択されることがあります。 半月板縫合術(縫合修復術) 半月板部分切除術(部分切除術) 回復までの期間は術式や損傷の程度によりますが、日常生活への復帰までの目安は以下の通りです。 縫合術 切除術 入院期間 約2週間 約4日間 歩行可能期間 術後約2週間 術後の翌日から スポーツ復帰 術後約3カ月 術後約1~2カ月 半月板損傷で手術をするデメリットについては、以下の記事でも解説しています。 リハビリテーション 半月板損傷に対するリハビリテーションの内容は、以下の通りです。 可動域の回復(ROM訓練) 筋力トレーニング 歩行訓練・負荷量のコントロール 痛みが引いても筋力や柔軟性が戻らなければ、再発や変形性膝関節症など二次障害につながる可能性があります。 再生医療 再生医療は損傷した組織の修復や再生を促す以下のような治療法が、近年注目されています。 PRP療法(多血小板血漿療法) 幹細胞治療(自己由来間葉系幹細胞) PRP療法は患者自身の血液から血小板を濃縮した成分を関節内に注入し、炎症の抑制や組織修復の促進を図る治療法です。 また幹細胞治療は、脂肪や骨髄などから採取した自己幹細胞を培養し、関節内に注入して損傷組織の再生を促進します。 ヒアルロン酸注射などで効果が出なかった方や手術を避けたい・手術が難しい方は、一つの選択肢として検討しましょう。 以下の動画では、実際に当院リペアセルクリニックで再生医療を受け、半月板損傷が改善された患者さまの症例を紹介しています。 当院で行っている半月板損傷に対する再生医療の症例は、こちらから確認いただけます。 その他、以下も併せてご参考にください。 まとめ|半月板損傷へのヒアルロン酸注射は効果と継続期間を見極めて治療を 半月板損傷へのヒアルロン酸注射の継続期間の目安は、以下の通りです。 内容 一般的な目安 初期治療 週1回 × 3〜5回連続投与(1クール) 継続投与(症状安定後) 2〜4週に1回、症状に応じて間隔を調整 総治療期間の目安 3か月〜半年(個人差あり) ヒアルロン酸注射は、半月板損傷に伴う関節の痛みや摩擦の軽減に有効な治療法のひとつです。 しかし、長期継続により効果が薄れる場合や、まれに関節内炎症が起こる可能性もあります。 効果が感じられなくなった際には、薬物療法や手術療法、リハビリテーション、または再生医療などの代替治療を検討しましょう。 当院「リペアセルクリニック」では、自己幹細胞を活用した再生医療による治療を行っています。 その他の再生医療における治療法については、当院「リペアセルクリニック」の公式LINEから詳細をご確認ください。
2019.12.22 -
- ひざ関節
- 再生治療
膝に水が溜まる悩みに自然治癒に近い最新治療法 膝の悩みは中高年だけでなく、スポーツをする若者にも起こりうるものです。膝に水が溜まるとさまざまな症状が出現し、日常生活に支障が出る場合もありますし、頻繁な受診が負担になることもあるでしょう。 そして、膝に水がたまる症状について、自然治癒するものなら自然治癒力で治したいと思う人もいるでしょう。そこで今回は、膝に水が溜まる原因や、自然治癒できるのかどうかについて解説します。 膝に水が溜まったら放置は禁止 膝関節は太ももと膝の骨をつなぐ関節です。関節包という袋状のものに関節は包まれ、その中には関節液が存在します。つまり誰の膝にも水は存在するのです。 しかし変形性膝関節症、関節リウマチ、痛風といった疾患によって膝関節に炎症が起こると滑膜組織から分泌される関節液が増えていきます。これが膝に水が溜まるという状態です。 膝関節の炎症は外傷でも起こります。スポーツによって半月板損傷、靭帯損傷などのケガをすると関節の軟骨が傷つき、炎症を起こすので膝に水が溜まる原因になるのです。 しかし、炎症を起こす疾患や外傷の自然治癒は困難で、痛みや炎症を取りのぞくための薬物療法などの治療はできますが、一度傷ついたりすり減ったりした軟骨は自然に再生することはありません。 膝に水が溜まると行う治療法と、自然治癒に近い最新の治療法 膝に水が溜まるのは炎症が原因なので、治療をするには、まず炎症を取り除くことが重要です。 薬物療法 関節リウマチや痛風が原因の場合、内服薬で痛みや炎症を抑えるという治療法があります。変形性膝関節症や外傷が原因の場合、膝関節に直接針を刺して痛み止めや炎症を抑えるステロイドを注射するという方法もあります。 膝の水を抜く 正常の状態の関節液は粘性のもので関節の潤滑剤のような役割をしています。しかし過剰に分泌された関節液はサラサラで膝関節を守ることができないのです。 動かす時に骨と骨がぶつかり、それが膝の痛みを強くすることもあり、そのような状態では自然治癒どころか悪化のリスクがあります。そのため膝に針を刺して溜まった水を抜くのです。 手術 薬物療法で痛みや腫れなどの症状が改善しない場合は、軟骨などの損傷がひどいことが考えられます。その場合は手術で原因を除去するという方法がとられます。 損傷した軟骨のかけらが関節内に遊離体として存在すると痛みや新たな炎症の原因にもなるので手術で取り除きます。 再生医療(最新医療) 再生医療は、自然治癒に近い!ともいえる最新の治療法です。膝に水が溜まる状態に再生医療という選択肢があります。薬物療法ではなかなか症状が改善しないという人もいるでしょう。長期間の薬物療法は副作用の不安がある人もいるかもしれません。 特にスポーツをする人にとって、手術は復帰までに時間がかかるため、踏み切るのに勇気がいるものです。だからこそ、自然治癒できないかと考える人も多いのです。 近年、スポーツ医療では、再生医療という方法が注目されています。自身の細胞から採取した幹細胞を膝関節に注入し、損傷した軟骨や組織を修復させるというものです。幹細胞には鎮痛作用や抗炎症作用もあるので、膝の痛みを取り除くことも期待できます。 また、自身の細胞を使うので副作用や後遺症のリスクも低いです。 まとめ・膝に水が溜まる悩みに自然治癒に近い最新治療法 膝に水が溜まると痛みや腫れなど、さまざまな症状を引き起こし、日常生活に支障をきたします。近年、膝の治療法として注目を集めている再生医療であれば、膝に水が溜まるという症状も自然治癒に近い方法で治療ができます。 薬物療法でなかなか症状が改善せず、手術は避けたいという人は、治療法として再生医療も選択肢としてみてはいかがでしょうか。 監修:リペアセルクリニック大阪院 ▼こちらもご参照ください
2019.12.19