- 変形性股関節症
- 脳卒中
歩行障害の種類と特徴は?主な原因疾患や治療法・リハビリテーションについて解説

「足が思うように動かず歩きづらい」
「家族や知人から歩き方が変わったと言われた」
日常生活を送る中で、以前のように歩行できなくなったり、周囲の人から歩き方の変化を指摘されると不安になるでしょう。
本記事では、歩行障害の種類や原因となる疾患について詳しく解説します。
ご自身やご家族の歩行障害にお悩みの方は、ぜひ参考にしてください。
近年の治療では、歩行障害の原因となる脳卒中などの疾患に対して、「再生医療」による治療が注目されています。
再生医療は、患者さまの細胞や血液を用いて損傷した組織の再生・修復を促し、歩行障害の原因の根本的な改善が期待できる治療法です。
「再生医療について詳しく知りたい」「再生医療が適応されるか知りたい」という方は、ぜひ当院リペアセルクリニックにご相談ください。
目次
歩行障害とは|どんな症状?
歩行障害とは、神経の異常や骨関節の疾患、加齢などさまざまな原因によって、自然な歩行が困難になってしまう状態を指します。
具体的には、以下のような症状が現れることが特徴です。
- 足がもつれたり、つまずきやすくなったりする
- 歩幅が極端に狭くなり、すり足で歩いてしまう
- 体がふらついて真っ直ぐに歩けない
- 歩行時に足腰への痛みやしびれを伴う
単なる筋力低下や加齢による衰えと自己判断されがちですが、脳や脊髄の深刻な疾患が隠れているケースも少なくありません。
歩きにくさを感じたり、平地での転倒が増えたりした場合は、早めにかかりつけ医へ相談することが重要です。
歩行障害の種類【中枢神経疾患が原因の場合】
脳や脊髄などの中枢神経に障害が生じると、その損傷部位や原因となっている疾患によって歩行異常が現れます。
具体的な歩行障害の種類は、以下のとおりです。
具体的な症状の違いや原因疾患について、それぞれ詳しく見ていきましょう。
痙性歩行(けいせいほこう)
痙性歩行は、脳や脊髄の障害によって筋肉が異常に緊張(痙縮)し、スムーズに足を運べなくなる状態です。
突っ張った足を外側から円を描くように回して前へ進む動作が見受けられます。
主な原因疾患は、以下のとおりです。
- 脳血管障害(脳梗塞や脳出血)
- 頚椎症性脊髄症
など
靴の片側だけがすり減るサインから、ご家族が異変に気づくケースも少なくありません。
はさみ足歩行
はさみ足歩行は、両足の筋肉が緊張して突っ張り、歩くたびに両膝が内側へ交差してしまう状態を指します。
足先が内側を向き、文房具のハサミを開き閉めするような不自然な動きになるのが特徴です。
主な原因疾患は、以下のとおりです。
- 脳血管障害(脳梗塞や脳出血)
- 頚椎症性脊髄症
- 多発性硬化症
など
歩幅が狭くなり転倒リスクが高まるため、歩行器などを活用した安全対策を行いましょう。
鶏歩(けいほ)
鶏歩は、足首を上に反らす筋肉が麻痺し、つま先が垂れ下がってしまうことで生じる歩行障害です。
つま先が床に引っかかるのを防ぐため、膝を高く持ち上げて歩く姿が鶏の動きに似ています。
主な原因疾患は、以下のとおりです。
- 腓骨神経麻痺
- 筋萎縮性側索硬化症(ALS)
など
平坦な道でもつまずきやすくなるため、足元の安全確保を意識して歩きましょう。
小刻み歩行
小刻み歩行は、足の裏全体を床から離すことが難しくなり、歩幅が極端に狭くなる歩き方です。
すり足でちょこちょこと進む動作や、最初の一歩が出にくい「すくみ足」を伴う傾向にあります。
主な原因疾患は、以下のとおりです。
- パーキンソン病
- 脳血管障害(多発性脳梗塞)
など
横断歩道などで急に足が止まる危険性も考慮して、周囲の安全を確認しながら歩くことが大切です。
突進歩行
突進歩行は、歩き出すと徐々にスピードが速まり、ご自身の意思で止まれなくなってしまう状態を指します。
前かがみの姿勢で体の重心が傾きすぎ、前のめりに突進するような動作になってしまうのが特徴です。
主な原因疾患は、以下のとおりです。
- パーキンソン病
- パーキンソン症候群(大脳皮質基底核変性症など)
など
障害物にぶつかったり転倒したりする危険性が高いため、生活空間の段差解消などの対策を行いましょう。
失調歩行
失調歩行は、体のバランス感覚が正常に保てず、千鳥足のようにフラフラと左右に揺れてしまう歩行障害です。
両足の幅を不自然に広げて歩き、まっすぐな直線を歩くことが非常に困難になってしまいます。
主な原因疾患は、以下のとおりです。
- 脊髄小脳変性症
- 脳卒中(小脳梗塞・小脳出血)
など
視覚でバランスを補おうとするため、夜間の暗い場所での移動には十分に配慮しましょう。
歩行障害の種類【骨や関節疾患が原因の場合】
骨や関節の変形、痛みが原因となる歩行障害は、足の長さの左右差や神経の圧迫によって引き起こされます。
主な種類は、以下のとおりです。
それぞれの特徴的な歩き方や原因疾患を把握し、早めのケアや医療機関に相談しましょう。
間欠性跛行
間欠性跛行は、しばらく歩くと足に痛みやしびれが生じ、少し休むと再び歩けるようになる症状を指します。
背骨の変形による神経圧迫や、血管の詰まりによる血流不足が主な引き金となります。
主な原因疾患として、以下の2つが挙げられます。
- 脊柱管狭窄症(神経性跛行)
- 閉塞性動脈硬化症(血管性跛行)
など
なお、脊柱管狭窄症による神経性跛行では前かがみで楽になるのに対し、血管性跛行では立ったまま休息しても楽になる違いがあります。
長距離の歩行がつらくなってきたと感じた場合、早めに医療機関を受診しましょう。
墜落性跛行
墜落性跛行は、左右の足の長さに違いがある場合や、股関節の異常などによって引き起こされる症状を指します。
短い方の足に体重をかけた際、体がガクッと下に落ち込むような歩き方になるのが特徴です。
主な原因疾患として、以下の3つが挙げられます。
- 変形性股関節症
- 先天性股関節脱臼
- 骨折後の変形治癒
など
体の片側に過度な負担がかかるため、腰痛や膝の痛みを二次的に引き起こすリスクも懸念されます。
靴の中敷きで高さを調整したり、杖を活用したりすることで歩行の負担を軽減する対策を行いましょう。
歩行障害の種類【機能性神経障害(心因性)の場合】
機能性神経障害(心因性)の歩行障害は、脳や神経、骨格などに異常がないにもかかわらず、ストレスや心理的な葛藤が原因で歩行が困難になる状態を指します。
具体的な症状として、以下のような特徴が見られます。
- 日や状況によって歩き方のパターンが不自然に変わる
- よろけても転倒しないような体勢をとれることがある
- 会話などで別のことに注意をそらすとスムーズに歩ける
身体的な疾患による歩行障害とは異なり、無意識のうちに抱え込んだ不安などが、目に見える症状として表れている状態です。
根本的な解決を目指すには、心療内科や精神科での診療を通じ、心の負担をゆっくりと紐解いていくアプローチが必要となります。
患者さまのご家族は、本人のつらさに寄り添い、安心して生活できる環境を整えることから始めましょう。
歩行障害に対する治療法・リハビリテーション
歩行障害を改善するには、根本的な原因疾患の治療と並行して、適切なリハビリテーションが重要です。
具体的なアプローチとして、以下の3つについて解説します。
以下でそれぞれの治療法やリハビリの目的について、具体的に確認していきましょう。
原因疾患の治療
歩行障害の根本的な解決を目指すうえで、症状を引き起こしている原因疾患を治療することが重要です。
痛みをコントロールするための薬物療法や、根本改善のための手術療法など、原因や重症度に応じて適切な治療を受けましょう。
まずは、専門医による正確な診断を受け、適切な治療方針を立てることが推奨されます。
当院リペアセルクリニックでは、歩行障害の原因疾患に対して「再生医療」による治療をご提案しております。ぜひご相談ください。
筋力トレーニング
低下した歩行機能を補い、転倒を防ぐ安定した身体づくりのためには、下半身を中心とした計画的な筋力トレーニングが推奨されます。
歩行障害による活動量の低下は、さらなる筋力低下を招く悪循環に陥りかねません。
太ももの前側にある大腿四頭筋やお尻の筋肉などを鍛えることで、安定した歩行を取り戻す効果が期待できます。
理学療法士のアドバイスを受けながら、座ったままできる運動から無理なく始めてみましょう。
バランストレーニング
ふらつきや姿勢の崩れを改善し、安全に歩き続ける感覚を養うには、日々のリハビリにバランストレーニングを取り入れることが効果的です。
脳の疾患や加齢による平衡感覚の低下は、歩行時の転倒リスクを大きく高める原因となります。
片足立ちの練習や、直線の上を歩く練習など、身体の重心を正しくコントロールする能力を高めるメニューを行いましょう。
まずは、手すりにつかまりながら転倒リスクを回避し、ご自身のペースでバランス感覚を取り戻してください。
歩行障害にはリハビリと併せて再生医療をご検討ください
歩行障害は、神経の異常や骨関節の疾患、加齢などさまざまな原因によって、自然な歩行が困難になってしまう状態です。
原因は「中枢神経疾患」「骨や関節の疾患」「機能性神経障害(心因性)」などが考えられます。
歩行障害を引き起こしている原因疾患の治療と合わせて、筋力やバランス感覚向上のためのリハビリテーションを行いましょう。
また、歩行障害の原因となる脳卒中などの疾患には、「再生医療」も選択肢の一つです。
再生医療は、患者さまの細胞や血液を用いて損傷した組織の再生・修復を促し、歩行障害の原因の根本的な改善が期待できる治療法です。
当院リペアセルクリニックでは、再生医療について無料カウンセリングを実施しております。
「再生医療について詳しく知りたい」「再生医療が適応されるか知りたい」という方は、ぜひご相談ください。

監修者
圓尾 知之
Tomoyuki Maruo
医師
略歴
2002年3月京都府立医科大学 医学部 医学科 卒業
2002年4月医師免許取得
2002年4月大阪大学医学部附属病院 脳神経外科 勤務
2002年6月関西労災病院 脳神経外科 勤務
2003年6月大阪大学医学部附属病院 脳神経外科 勤務
2003年12月大阪母子医療センター 脳神経外科 勤務
2004年6月大阪労災病院 脳神経外科 勤務
2005年11月大手前病院 脳神経外科 勤務
2007年12月大阪大学医学部附属病院 脳神経外科 勤務
2012年3月大阪大学大学院 医学系研究科 修了(医学博士)
2012年4月大阪大学医学部 脳神経外科 特任助教
2014年4月大手前病院 脳神経外科 部長
関連する症例紹介
-
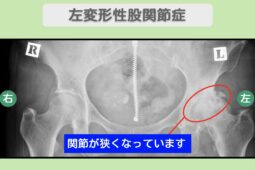
“リペア幹細胞” 痛み10段階中8が3に!人工関節を回避して歩ける喜び!左変形性股関節症 60代 女性
-
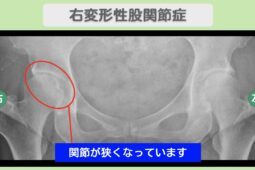
“リペア幹細胞” 痛み10段階中8が0に!骨嚢胞ありでも人工関節回避!右変形性股関節症 60代 女性
-
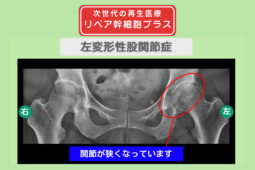
リペア幹細胞プラス【分化誘導】痛み10段階中10が4に!靴下が履ける日常を取り戻した!変形性股関節症 50代 女性
-
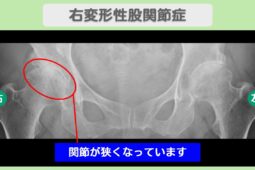
“リペア幹細胞” 痛み10段階中4が2に!手術を回避して日常を取り戻す!右変形性股関節症 70代 女性
-
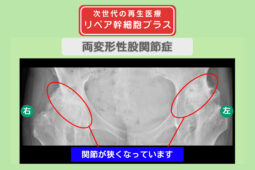
リペア幹細胞プラス【分化誘導】 痛み10段階中9が3に!人工関節を回避して孫と歩きたい!両変形性股関節症 60代 女性
-
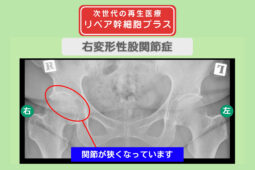
リペア幹細胞プラス【分化誘導】 痛み10段階中2が0に!人工関節手術を回避できた!右変形性股関節症 60代 女性
あわせて読みたいトピックス
-

股関節へのステロイド注射は痛い?期待できる効果と副作用について解説【医師監修】
-

変形性股関節症に効果的なストレッチ|自宅でできるメニューと注意点について解説
-

骨頭壊死の初期症状とは?どこが痛むのかや放置するリスクを解説
-
膝のヒアルロン酸注射が「失敗」と感じる理由は?効かない原因と次の選択肢を紹介
-

股関節の痛みほっとくとどうなる?悪化リスクや病院を受診すべき症状を解説
-

股関節が右だけ痛い!主な原因と治し方、考えられる病気について解説【医師監修】
-

幹細胞治療とは|費用や治せる病気は?デメリット・メリットについて再生医療専門医が解説
-

スポーツ選手の選手生命に関わる変形性股関節症と再生医療の関わりとは