- 変形性膝関節症
- ひざ関節
変形性膝関節症はどんな人に多い?7つの高リスク要因や予防策を解説【医師監修】
膝に痛みや違和感を覚えている方の中には、「変形性膝関節症はどんな人に多いの?」と疑問を持っている方も多いのではないでしょうか。
変形性膝関節症とは、膝の軟骨がすり減ることで痛みや腫れなどを引き起こし、症状が進行すると日常生活に支障をきたす恐れがある疾患です。
変形性膝関節症は、高齢女性や肥満の方、O脚の方によく見られます。
この記事では、変形性膝関節症はどんな人に多いのか、発症しやすい人の特徴や予防策について解説します。
変形性膝関節症のリスクを高める要因や対策を把握して、膝を守るための習慣作りをはじめてみましょう。
当院リペアセルクリニックの公式LINEでは、変形性膝関節症による痛み症状の改善が期待できる再生医療の治療法や症例を公開中です。
歩けないほどの痛みに進行してしまう前に再生医療とはどのような治療かご確認ください。
目次
変形性膝関節症とは?【基礎知識】
変形性膝関節症は、膝の軟骨がすり減って痛みや腫れを引き起こす病気です。
膝の軟骨がすり減ると骨同士がこすれあって炎症が起こり、膝の痛みやこわばり、関節の変形へとつながります。
主に中高年に多い病気ですが、近年では若い方でも発症するケースがみられます。
変形性膝関節症の原因や症状を理解することは、適切な予防や早めの対応につながります。
順番に見ていきましょう。
変形性膝関節症の原因
変形性膝関節症は、膝への負担が少しずつ蓄積されて発症します。
代表的な要因は、以下の通りです。
- 加齢
- 筋肉の低下
- 肥満
- O脚・X脚
- スポーツや交通事故などによる膝の外傷
上記の要因が重なると膝の軟骨がすり減りやすくなり、炎症や痛みが生じます。
日頃から体重管理・筋力維持・正しい姿勢の意識を心がけることで膝への負担を減らし、変形性膝関節症の発症や進行を防ぐことにつながります。
変形性膝関節症の主な症状
変形性膝関節症の症状は、進行度によって変化しますが、比較的早い段階から以下のようなサインが現れます。
- 歩き始めや立ち上がるときの膝の痛み
- 朝のこわばりや動かしにくさ
- 膝の腫れや熱感
- 関節に水がたまり膝が重く感じる
症状が進行すると安静にしているときでも膝に痛みを感じるようになり、歩行が難しくなるといった日常生活への影響が大きくなる恐れがあります。
変形性膝関節症になりやすい人の特徴【7つの高リスク要因】
変形性膝関節症になりやすい人の特徴は、以下の7つです。
それぞれの要因について詳しく見ていきましょう。
年齢(50歳以上で急増)
変形性膝関節症は40歳から増え始め、50歳以上で急増※する傾向があります。
※出典:厚生労働省科学研究成果データベース「膝痛・腰痛・骨折に関する高齢者介護予防のための地域代表性を有する大規模住民コホート追跡研究」
膝のクッションの役割をする軟骨は、年齢とともにすり減って硬くなるためです
さらに、太ももやふくらはぎなどの筋力が落ちると膝関節が支えられなくなり、軟骨により強い負荷がかかってしまいます。
そのため、50代以上の方は膝への負担が増えやすく、変形性膝関節症のリスクが高くなります。
軽い違和感でも見過ごさず、ストレッチや筋力トレーニングで早めにケアしましょう。
性別(女性に多い傾向)
変形性膝関節症は、女性に多い傾向があります。
男性と女性の有病率を調べると、60歳を過ぎると、女性の発症率は男性の約1.5〜1.6倍になる※ことがわかりました。
※出典:PubMed
| 年齢 | 男性 | 女性 | 比率 |
|---|---|---|---|
| 60~69歳 | 35.2% | 57.1% | 女性が約1.6倍多い |
| 70-79歳 | 48.2% | 71.9% | 女性が約1.5倍多い |
| 80歳以上 | 51.6% | 80.7% | 女性が約1.5倍多い |
変形性膝関節症に女性が多い理由は女性ホルモンの低下や、男性よりも筋力が少ない点などが挙げられます。
女性ホルモンの一種であるエストロゲンは、女性らしい体型を作るだけでなく軟骨成分であるコラーゲンの生成を促す働きがあります。
しかし、エストロゲンは更年期を過ぎるとほとんど分泌されません。
そのため、更年期を過ぎると膝の軟骨がすり減りやすくなり、変形性膝関節症のリスクが高まると考えられます。
肥満・体重増加
肥満または体重が増えた場合、膝関節にかかる負担が大きくなるため、変形性膝関節症を発症しやすくなるといわれています。
肥満によって膝の負担が増えると、軟骨のすり減りが加速する恐れがあるためです。
たとえば、歩くときは体重の3倍、階段の上り下りでは7倍もの重さが膝にかかります。
1~2kgの減量だけでも膝への負担を軽減できる可能性があるため、症状の改善・再発予防のためにも体重管理は重要です。
職業・生活習慣
膝に大きな負担がかかる仕事や生活習慣も、変形性膝関節症のリスクを高める要因の一つです。
次のような職業は、膝関節に負担がかかりやすいとされています。
- 営業
- 運送業
- 農業
- 調理師
- 美容師
- 保育士
- 介護士
- 接客業
重い物を持つ機会が多い仕事や、長時間の立ち姿勢、歩行、しゃがみ動作を繰り返す仕事では、膝の軟骨がすり減りやすくなり変形性膝関節症を発症しやすくなる可能性があります。
以下の記事では、介護職における変形性膝関節症のリスクや対策を詳しく解説しているので、詳しく知りたい方はご覧ください。
スポーツ歴
膝への負担が大きいスポーツを長期間続けていた場合、軟骨のすり減りが進みやすく、変形性膝関節症の発症リスクが高まることがあります。
膝を酷使しやすいスポーツの一例は、以下の通りです。
- ランニング
- 登山
- ラグビー
- サッカー
- バレーボール
- 野球
- ゴルフ
- テニス
- ウエイトリフティング
- スキー
- スケート
現役で運動している人はもちろん、若い頃に膝に負担のかかるスポーツをしていた場合でもリスクは残ります。
運動後の膝痛が翌日まで続くときは、無理をせず3日~1週間程度スポーツを休むことも大切です。
以下の記事ではランニングと変形性膝関節症の関係について詳しく解説していますので、気になる方は参考にしてみてください。
脚の形(O脚・X脚)
O脚やX脚の方は膝への負担が偏りやすく、変形性膝関節症を発症するリスクが高まることがあります。
それぞれの特徴とリスクは、以下の通りです。
| 膝の変形 | 特徴 | 変形性膝関節症のリスク |
|---|---|---|
| O脚 | 左右のくるぶしを付けて立った際に、膝間に隙間ができる | 膝の内側に体重が集中し、軟骨がすり減りやすくなる |
| X脚 | 左右の膝の内側をつけて立った際に、くるぶし間に隙間ができる | 膝の外側に負担がかかり、軟骨が摩耗しやすい |
O脚やX脚の主な原因は筋力不足や姿勢の癖、生まれつきの骨格、怪我の後遺症などです。
将来的に変形性膝関節症につながる可能性があるため、ストレッチや筋トレによって膝への負担を軽減する対策をしましょう。
膝の外傷歴・遺伝要因
膝に過去のケガや病気のある方は、変形性膝関節症のリスクが高くなる傾向があります。
主な膝の既往歴を、以下にまとめました。
- 靭帯の断裂
- 半月板損傷
- 膝の骨折
- 関節リウマチ
スポーツや事故で膝の靭帯・半月板・軟骨が損傷すると膝の滑らかな動きや安定性が失われ、軟骨への負担が増すことがあります。
とくに、半月板(膝の骨と骨の間にあるクッション)は膝をしっかり支える役割を持つため、損傷や手術による切除で軟骨に過度な負荷がかかりやすくなります。
膝に痛みや違和感が続く場合は早めに整形外科や関節専門医に相談し、適切な検査や治療を受けましょう。
また、関節リウマチは、体を守るはずの免疫システムが誤って自分の関節を攻撃してしまう病気のため、変形性膝関節症に発展する可能性があります。
関節リウマチの治療法については以下の記事で解説しているため、参考にしてください。
変形性膝関節症になりやすい人の予防策
変形性膝関節症になりやすい人の予防策は、以下の通りです。
変形性膝関節症の発症や進行を防ぐには、膝関節に負担をかけないことが重要です。
症状を放置していると痛みが強くなり日常生活に支障をきたす可能性があるので、早めに対策しましょう。
膝への負担を避ける工夫を行う
変形性膝関節症になりやすい方は、日常生活に以下の工夫を取り入れると、膝の負担軽減が見込めます。
- 歩くときは膝をしっかり伸ばし、足の親指や人差し指で体重を支える
- 背筋をまっすぐに保つ姿勢を意識する
- ベッドや椅子、洋式便器など生活環境を膝に優しいものに変える
- 階段の昇降時は手すりを活用して体重を分散する
- 入浴時は湯船にしっかりつかって筋肉をほぐす
日常生活では、上記のような対策を取ることで膝の負担を軽減させる工夫をし、変形性膝関節症のリスクを増やさないようにしましょう。
体重管理を徹底する
肥満の方は、膝への負担を減らすために体重管理を意識して減量を心がけることが大切です。
体重が3㎏増えると、歩くときには膝に9㎏以上の負担がかかるといわれています。
体重管理のポイントは、下記の通りです。
- 毎日体重を測ることで変動を把握する
- 食事は腹八分目を意識する
- 野菜から食べ、血糖値の上昇を緩やかにする
- 間食を控える
- 20分程度の適度な有酸素運動(ウォーキング、サイクリング、水中運動など)を行う
体重を1kg減らすだけでも膝の負担軽減が期待できるため、無理のない範囲で少しずつ取り組むことが重要です。
膝周辺の筋トレやストレッチを行う
変形性膝関節症を防ぐためにも、膝周辺の筋トレやストレッチを行いましょう。
膝周辺の筋力や柔軟性が向上すると、膝の関節が安定し負担軽減につながります。
以下のような、膝の動きを支える太もものトレーニングを実施しましょう。
- 背もたれのある椅子に深く腰掛ける
- 膝を伸ばして片足を水平までゆっくり持ち上げる
- 5秒間キープする
- 持ち上げた足をゆっくり下す
次に、膝の動きを良くするトレーニングを紹介します。
- 足を伸ばして座り、かかとの下にタオルを置く
- かかとをゆっくりとお尻に近づけ、できるだけ膝を曲げる
- かかとをゆっくりとお尻から遠ざけ、できるだけ膝を伸ばす
膝が曲げにくい方や痛みがある場合は、無理をせずに休憩しながら行うことが大切です。
運動を毎日の習慣に少しずつ取り入れることで膝の安定性を保ち、変形性膝関節症のリスクを抑えることが期待できます。
変形性膝関節症の治し方
変形性膝関節症は、症状や生活への影響に応じて、以下の治療法が選ばれます。
どの治療法が自分に合っているのか、症状の段階や生活スタイルに合わせた選び方を知ることで膝の痛みを和らげ、将来的な進行を防ぎましょう。
保存療法
変形性膝関節症の軽度〜中等度の症状では、保存療法で症状を和らげ、膝の機能維持を目指します。
保存療法で行われる主な治療方法は、以下の通りです。
| 治療方法 | 内容 |
|---|---|
| 運動療法 | 太ももや膝周囲の筋肉を鍛え、膝の安定性を高める |
| 装具療法 | 杖やサポーターを使用し、膝への負担を軽減する |
| 薬物療法 |
|
保存療法は膝の痛みや腫れを抑えつつ、関節への負担を減らすことが目的です。
3カ月から半年ほど続けても改善が見られない場合は、手術が検討されます。
手術療法
変形性膝関節症の症状が進行したり、保存療法で十分な効果が得られなかったりする場合は、手術療法が選択されます。
手術は膝の痛みや歩行制限を改善し、生活の質を向上させることを目的としています。
主な手術方法は、以下の通りです。
| 手術の種類 | 内容 |
|---|---|
| 関節鏡視下手術 | 膝に小さな穴を開け、内視鏡で損傷した軟骨片を取り除く |
| 骨切り術 | O脚・X脚などの変形に対して、骨の一部を切り正しい方向に体重がかかるように調整 |
| 人工膝関節置換術 | 損傷した骨を削り、人工関節を設置して膝の機能を回復 |
手術後は、数カ月にわたるリハビリが欠かせません。
また、血栓症や人工関節のゆるみなどのリスクも考えられるため、医師と十分に相談して治療方法を検討しましょう。
以下の記事は、変形性膝関節症手術の種類や特徴について紹介しているので、合わせて参考にしてください。
再生医療
手術に頼らず関節の修復を目指す再生医療も、変形性膝関節症の治療法として挙げられます。
再生医療の特徴は、以下の通りです。
- 患者さま自身の細胞や血液を用いて、損傷した組織にアプローチする
- 入院や手術をせずに治療できる
- アレルギー反応や拒絶反応などの副作用リスクが少ない
再生医療は手術に抵抗がある方や、自分の膝関節を温存したい方に選ばれています。
「手術しか選択肢がない」といわれている症状でも、手術せずに改善できる可能性がある治療法です。
再生医療の治療法について詳しく知りたい方は、ぜひ当院「リペアセルクリニック」までご相談ください。
膝の痛みは⼿術しなくても治療できる時代です。
変形性膝関節症に関してよくある質問
変形性膝関節症に関してよくある質問を紹介します。
それぞれ詳しくみていきましょう。
変形性膝関節症の治し方は?
変形性膝関節症の治療は、症状の程度や生活の影響に応じて段階的に選ばれます。
主な治療法は、以下の通りです。
| 治療法 | 治療内容 | |
|---|---|---|
| 保存療法 | 運動療法 | 訓練で太ももや膝周囲の筋肉を強化する |
| 装具療法 | 杖やサポーターなどの使用する | |
| 薬物療法 |
|
|
| 手術療法 | 関節鏡視下手術 | 膝に小さな穴を開けて内視鏡と呼ばれる器具を挿入し、損傷した関節軟骨片を取り除く |
| 骨切り術 | 進行したO脚・X脚に対して、すねや太ももの骨を一部切り取り正しい部分に体重がかかるように関節の向きを矯正する | |
| 人工膝関節置換術 | 損傷した骨を削って形を整えながら、人工関節を設置する | |
保存療法は炎症や痛みを抑えるために内服薬や注射を施したり、筋力の強化を目指したりします。
保存療法を半年程度続けても症状の改善がみられない場合は、手術による治療が検討されます。
また、近年は手術しない治療法として、再生医療も選択肢のひとつです。
再生医療は、患者さま自身の細胞を使って損傷した軟骨の修復を促す治療法です。
実際に当院で変形性膝関節症に対する再生医療の症例は、こちらからもご確認いただけますので、併せてご確認ください。
手術に抵抗がある方は、再生医療による治療をご検討ください。
変形性膝関節症の初期症状は?
変形性膝関節症の主な初期症状は、下記の通りです。
- 歩き始めや立ち上がりに膝が痛む
- 長時間座った後や朝起きたときに膝がこわばり動かしにくい
- 膝周囲に触れると温かさを感じることがある
初期段階で症状に気づくことで、運動療法や生活習慣の工夫などで進行を抑えやすくなります。
膝に違和感や軽い痛みが続く場合は、早めに整形外科や関節専門医に相談しましょう。
若い人でも変形性膝関節症になる?
変形性膝関節症は高齢者に多い病気ですが、若い世代でも発症する場合があります。
とくに、以下のような要因が関係しています。
- 肥満の方は膝にかかる負担が増え、関節がすり減りやすくなる
- O脚・X脚の方は、膝の特定の部位に過度な負担がかかりやすくなる
- 事故やスポーツによって膝の靭帯や半月板が損傷すると、軟骨の損傷が進む場合がある
- 膝の関節に慢性的な負担がかかりやすくなる仕事をしている
若い段階で膝に負担がかかる生活を続けると、将来的に変形性膝関節症の発症や進行につながる可能性があります。
そのため、体重管理や筋力トレーニング、正しい姿勢の維持などの日常生活の工夫が膝の負担軽減につながります。
早めに対策を取り、膝の健康を守りましょう。
変形性膝関節症でしてはいけないことは?
変形性膝関節症の症状がある場合、膝に過度な負担をかける行動は避けましょう。
無理に膝を使うことで関節の損傷が進行し、痛みや変形が悪化する恐れがあります。
以下の点に注意しましょう。
- 長時間の正座やあぐら
- 階段の昇降を急ぐ・飛び降りる動作
- 過度なランニングやジャンプを伴う運動
- 急な体重増加
- 膝に痛みがある状態での無理なストレッチや運動
- 硬い床や地面での長時間の立ち作業
日常生活では膝にやさしい姿勢や運動を意識し、症状の進行を防ぎましょう。
変形性膝関節症を放っておくとどうなる?
変形性膝関節症は、治療や生活習慣の改善を行わず放置すると症状が進行し、日常生活に大きな影響を及ぼす可能性があります。
変形性膝関節症を放っておくと、以下のようなリスクが生じる可能性があります。
- 歩行時だけでなく、安静時にも膝の痛みが出るようになる
- O脚やX脚などの変形が進行し、膝の見た目や歩き方に影響する
- 階段の昇降や立ち座りが困難になる
- 膝をかばう動きが増え、周囲の筋力が落ちて関節が不安定になる
- 症状が進むと人工膝関節置換術などの手術が検討される場合がある
日常生活の質を維持するために、膝の違和感や軽い痛みを感じたら早めに整形外科や関節専門医に相談しましょう。
変形性膝関節症になりやすい人は早期対策で予防・改善が重要
変形性膝関節症は少しずつ症状が進行する疾患なので、膝の負担がかからないようにしましょう。
変形性膝関節症になりやすい方は、下記の通りです。
膝の負担が少ない姿勢を身につけたり、膝周りの筋力を強化したりして変形性膝関節症の発症や症状の進行を防ぎましょう。
また、近年の変形性膝関節症の治療では、手術せずに症状改善を目指せる治療法として再生医療が注目されています。
当院「リペアセルクリニック」では、変形性膝関節症に対して再生医療を提供しています。
以下の動画では、実際に当院で再生医療の治療を受け、変形性膝関節症が改善した患者さまの症例を紹介しているため、併せて参考にしてください。
再生医療による治療に興味のある方は、ぜひ当院「リペアセルクリニック」までご相談ください。

監修者
坂本 貞範
Sadanori Sakamoto
医療法人美喜有会 理事長
「できなくなったことを、再びできるように。」
人生100年時代、皆様がより楽しく毎日を過ごせることの
お手伝いができれば幸甚の至りでございます。
略歴
1997年3月関西医科大学 医学部卒
1997年4月医師免許取得
1997年4月大阪市立大学(現大阪公立大学)医学部附属病院 勤務
1998年5月大阪社会医療センター附属病院 勤務
1998年9月大阪府立中河内救命救急センター 勤務
1999年2月国立大阪南病院 勤務
2000年3月野上病院 勤務
2003年3月大野記念病院 勤務
2005年5月さかもとクリニック 開設
2006年12月医療法人美喜有会設立 理事長就任
2019年9月リペアセルクリニック大阪院 開設
2021年5月リペアセルクリニック東京院 開設
2023年12月リペアセルクリニック札幌院 開設
関連する症例紹介
-
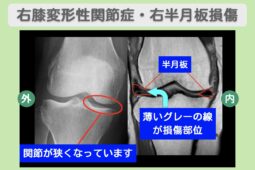
“リペア幹細胞” 痛み10段階中7〜8が3に!手術なしで半月板を温存!右変形性膝関節症・右半月板損傷 60代 女性
-
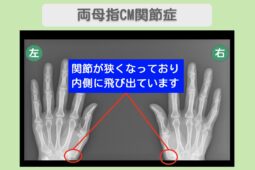
“リペア幹細胞” 右手の痛み10が1に!料理も家事も不自由なく!両変形性膝関節症・CM関節症 60代 女性
-
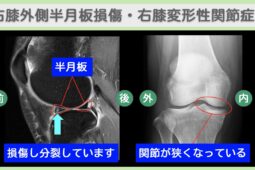
“リペア幹細胞” 痛み10段階中8が2に!登山もマラソンも夢じゃない!右膝半月板損傷 60代 女性
-
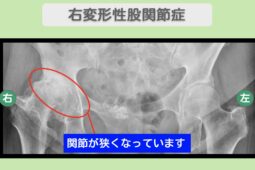
“リペア幹細胞” 股関節・膝・足関節の痛み8が2に!人工関節を回避!右下肢3関節の変形性関節症 70代 女性
-

“リペア幹細胞” 両膝の痛みが大幅に軽減!痛みのない日常を取り戻す!両変形性ひざ関節症 40代 女性
-
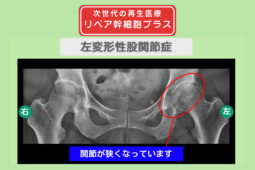
リペア幹細胞プラス【分化誘導】痛み10段階中10が4に!靴下が履ける日常を取り戻した!変形性股関節症 50代 女性