- 頭部
- 脳出血
- 再生治療
外傷性脳出血とは?症状・危険性・対処法を解説

転倒や事故などで頭部を強く打ったあと、「もしかして外傷性脳出血になっているのでは」と不安を感じている方も多いのではないでしょうか。
ご家族が頭部を打って、症状や対応がわからず心配されている方もいらっしゃるかもしれません。
外傷性脳出血は、頭部への強い衝撃によって脳内やその周囲で出血が起こる状態を指し、命に関わる可能性もある重大な病態とされています。
軽症で済むケースもありますが、時間の経過とともに症状が悪化することもあるため、早期の判断と対応が何より重要です。
本記事では、外傷性脳出血の基本、原因、症状、放置のリスク、受診の目安、検査と治療、後遺症とリハビリ、そして近年注目される治療の選択肢まで詳しく解説します。
頭部外傷後の異変はためらわず医療機関で確認することが重要なため、ぜひ最後まで参考にしてください。
なお、すでに脳出血の治療を受けて後遺症が残っている方には、近年再生医療が新たな選択肢の一つとして注目されています。
再生医療とは、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、損傷した組織や血管・神経の修復、自己治癒力の向上を目指す治療法です。
リペアセルクリニックでは、手術や入院を必要とせず、身体への負担を抑えた再生医療を提供しています。
実際に脳出血の後遺症である手足の麻痺が改善した症例については、以下の動画でご紹介しています。
【こんな方は再生医療をご検討ください】
- 外傷性脳出血や脳卒中の後遺症で悩んでいる
- 麻痺・しびれ・言語障害などが残存している
- 標準治療やリハビリだけでは改善が見られない
- 手術や入院が難しく身体への負担を抑えたい
- 再発予防の選択肢を含めて治療を検討したい
再生医療について詳しく知りたい方は、当院(リペアセルクリニック)の公式LINEでも紹介していますので、ぜひ参考にしてください。
目次
外傷性脳出血とは|どんな状態か
外傷性脳出血とは、頭部への強い衝撃によって脳内や脳の周囲の血管が損傷し、出血が起こった状態を指します。
高血圧などが原因で起こる脳出血と異なり、転倒・事故・スポーツ外傷など外的な力が引き金となるのが特徴です。
出血の起こる部位によって、いくつかのタイプに分類されます。
| タイプ | 特徴 |
|---|---|
| 急性硬膜外血腫 | 頭蓋骨と硬膜の間に出血が起こる 受傷直後は元気でも数時間後に急激に悪化することがある |
| 急性硬膜下血腫 | 硬膜と脳の間に出血が起こる 強い衝撃で起こりやすく重症化しやすい |
| 慢性硬膜下血腫 | 受傷後数週間〜数カ月かけてゆっくり出血が広がる 高齢者に多い |
| 脳挫傷・脳内血腫 | 脳そのものが損傷し、内部に出血が起こる 意識障害や麻痺が出やすい |
| 外傷性くも膜下出血 | 脳を覆うくも膜下腔に出血が広がる 頭痛や吐き気を伴うことが多い |
タイプによって発症のスピードや症状が異なるため、「打った直後は大丈夫だった」と判断するのは危険です。
特に高齢者・抗凝固薬服用中の方・小児は、軽い外傷でも出血を起こすことがあるため、頭部外傷後は注意深く経過を観察することが大切です。
外傷性脳出血の主な原因
外傷性脳出血の主な原因は、頭部に強い衝撃が加わるあらゆる場面で起こり得ます。
日常生活の中での転倒も原因となるため、決して特別な事故だけに限られた症状ではありません。
| 主な原因 | 具体的な場面 |
|---|---|
| 転倒・転落 | 階段・段差・浴室での転倒 はしごや脚立からの落下 |
| 交通事故 | 自動車・自転車・バイク事故 歩行中の事故 |
| スポーツ外傷 | ラグビー・格闘技・スキー・自転車競技などでの衝突や転倒 |
| 作業中の事故 | 建設現場や工場での落下物・転落事故 |
| 暴力・打撲 | 頭部を強く打つ事案全般 |
| 日常での頭部打撲 | 家具にぶつかる・物が頭に落ちてくる 軽微でも高齢者・抗凝固薬服用中はリスクあり |
特に注意したいのは、高齢者の家庭内での転倒や、抗凝固薬・抗血小板薬を服用中の方の軽度の打撲です。
「転んだだけ」「軽くぶつけただけ」という認識でも、外傷性脳出血のリスクが高まることがあるため、頭部に衝撃が加わった場合は数日〜数週間にわたって体調の変化に注意することが必要です。
外傷性脳出血の症状
外傷性脳出血の症状は、軽い頭痛から意識障害・麻痺まで幅広く、出血の部位や量によって大きく異なります。
受傷直後だけでなく、数時間〜数日経ってから症状が出てくる「遅発性」のパターンもあるため、経過観察が重要です。
ここでは、外傷性脳出血で特に見逃せない2つの症状について、見極めのポイントとともに解説します。
頭痛・吐き気
頭痛や吐き気は、外傷性脳出血の初期症状として最も多く見られるサインです。
受傷直後に強い痛みを感じる場合はもちろん、しばらく経ってから痛みが強くなる、痛み止めを飲んでも効かない、ズキズキとした拍動性の痛みが続くといった場合は注意が必要です。
吐き気・嘔吐を伴う場合、特に「噴水のように吐く(噴出性嘔吐)」場合は、頭蓋内圧が上昇している可能性が考えられます。
子どもや高齢者では、痛みをうまく伝えられず「機嫌が悪い」「ぼーっとしている」「食欲がない」といった形で現れることもあります。
「打撲後に頭痛が悪化していく」「数日経っても治らない」「いつもの頭痛と明らかに違う」と感じる場合は、自己判断せず速やかに医療機関を受診しましょう。
市販の鎮痛剤で症状を抑え込もうとすると、危険な兆候を見逃すおそれがあるため注意が必要です。
意識障害・麻痺
意識障害や麻痺は、外傷性脳出血の中でも特に緊急性の高いサインです。
呼びかけへの反応が鈍い、つじつまの合わないことを言う、ろれつが回らない、傾眠状態(うとうとしている)といった意識レベルの変化は、脳の機能に異常が起きている可能性を示します。
また、片側の手足に力が入らない、しびれが出る、顔の片側が下がる、言葉が出にくい、視野の一部が見えにくいといった神経症状も重要なサインです。
これらの症状は、出血が脳の特定の部位を圧迫することで生じます。
けいれん発作を起こす場合や、目の瞳孔の左右差が見られる場合も、すぐに救急要請が必要なレベルとされています。
「いつもと様子が違う」と感じたら、迷わず救急車を呼ぶか、家族が付き添って速やかに医療機関を受診してください。
放置するとどうなる?
外傷性脳出血を放置すると、出血の拡大や脳圧の上昇によって症状が急激に悪化し、命に関わる事態に陥る可能性があります。
頭蓋骨の中は限られたスペースのため、出血が広がると脳が圧迫され、さまざまな深刻な変化が連鎖的に起こります。
| 放置によって起こり得る変化 | 概要 |
|---|---|
| 出血の拡大 | 時間とともに血腫が大きくなり、症状が悪化する |
| 頭蓋内圧の上昇 | 脳が圧迫され、頭痛・嘔吐・意識障害が進行する |
| 脳ヘルニア | 圧迫が極限に達して脳が押し出される 呼吸停止など命に関わる状態 |
| 脳の二次損傷 | 血流障害や酸素不足により、出血部位以外の脳組織もダメージを受ける |
| 後遺症の悪化 | 早期治療なら回復が見込めた機能が失われる可能性が高まる |
| 遅発性の慢性硬膜下血腫 | 数週間〜数カ月後にゆっくり出血が広がる 高齢者で特に注意が必要 |
「打った直後は大丈夫だった」というケースでも安心はできず、数日〜数週間後に症状が出てくる遅発型もある点に注意が必要です。
頭部を強く打ったあとは、本人だけでなく家族も含めて経過を注意深く観察し、変化を感じた段階で早めに受診することが、後遺症や重症化を防ぐ最大のポイントです。
受診の目安と緊急性
受診の目安は症状の重さによって変わりますが、頭部外傷後に少しでも不安な症状がある場合は、迷わず医療機関を受診することが基本です。
特に以下のような症状がある場合は、救急要請を含めた緊急対応が必要となります。
【すぐに救急要請を検討すべきケース】
- 意識がもうろうとしている、呼びかけへの反応が鈍い
- けいれん発作を起こしている
- 繰り返す嘔吐(特に噴出性嘔吐)がある
- 手足の麻痺・しびれがある
- ろれつが回らない、言葉が出にくい
- これまで経験したことのない強い頭痛
- 瞳孔の左右差がある
- 耳や鼻から血や透明な液体が出ている
これらの症状がない場合でも、高齢者・小児・抗凝固薬服用中・飲酒後の頭部外傷は、症状が軽くても受診を検討するのが安心です。
また、受傷直後は元気でも、数時間〜数週間後に症状が出てくることもあるため、頭部を打った後は最低でも24時間〜数日は本人と家族で体調を観察し、変化があればすぐに医療機関へ連絡してください。
検査と治療方法
検査と治療は、症状や出血の状態に応じて段階的に進められます。
診断には画像検査が中心となり、結果に応じて保存療法か手術療法かが選択されます。
| 検査・治療 | 内容 |
|---|---|
| 頭部CT検査 | 急性期の出血を素早く検出する 救急対応で第一に行われる |
| 頭部MRI検査 | 微細な出血や脳挫傷の評価に有用 慢性期や後遺症の確認にも使用される |
| 血液検査・全身評価 | 凝固機能・全身状態を評価 抗凝固薬服用の有無も確認 |
| 経過観察(保存療法) | 出血が小さく症状が安定している場合に選択 入院して経時的に画像で確認 |
| 薬物療法 | 脳浮腫を抑える薬・けいれん予防薬などを必要に応じて使用 |
| 手術療法 | 血腫除去術・開頭手術などを症状や出血量に応じて選択 慢性硬膜下血腫では穿頭(せんとう)術が一般的 |
治療方針は、出血の部位・量・症状の進行スピード・年齢・合併症の有無などを総合的に評価して決定されます。
急性期を乗り越えた後は、後遺症の有無に応じてリハビリテーションへと移行していくのが一般的な流れです。
後遺症とリハビリ
外傷性脳出血では、急性期を乗り越えた後にも、後遺症とリハビリが回復のカギとなります。
出血の部位や量によって、運動機能・感覚・認知機能・言語機能など、さまざまな領域に影響が残ることがあります。
| 残りやすい後遺症 | 具体的な内容 |
|---|---|
| 運動麻痺 | 片側の手足に力が入りにくい・動かしにくい |
| 感覚障害 | しびれ・触った感じが鈍い・温度感覚の異常 |
| 言語障害 | 話したい言葉が出にくい・相手の言葉が理解しにくい |
| 高次脳機能障害 | 記憶力・注意力・判断力の低下、感情のコントロールが難しい |
| 嚥下(えんげ)障害 | 飲み込みが難しくなり、誤嚥のリスクが高まる |
| てんかん | 脳の傷あとが原因で発作が起こることがある |
リハビリテーションは、急性期(発症直後)・回復期(数週間〜半年)・維持期(それ以降)に分かれ、段階に応じて理学療法・作業療法・言語療法などを組み合わせて進められます。
早い段階から計画的にリハビリを始めることが、その後の生活の質を大きく左右するとされています。
家族のサポートや福祉制度の活用も含めて、長期的な視点で取り組む姿勢が大切です。
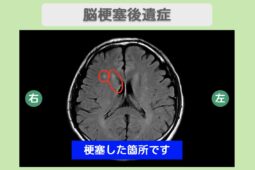
脳機能回復を目指す再生医療という選択肢
近年では、脳機能回復を目指す再生医療が、外傷性脳出血や脳卒中の後遺症に対する補完的な選択肢として研究・臨床応用が進められています。
幹細胞を用いた治療は、損傷した脳組織や血管・神経の修復、自己治癒力の向上を目指すアプローチとして期待されています。
再生医療は、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、組織の修復や機能の維持をサポートする治療法です。
手術や入院を必要とせず、身体への負担を抑えられる点が特徴とされています。
| 治療法 | 特徴 |
|---|---|
| 自己脂肪由来幹細胞治療 | 患者自身の脂肪から採取した幹細胞を培養し投与 拒絶反応のリスクが低く安全性が高い |
| PRP(多血小板血漿)療法 | 血液中の血小板を濃縮し損傷部位に注入 成長因子が組織修復をサポート |
| 分化誘導による次世代再生医療 | 幹細胞を損傷部位へ集中的に誘導 従来の幹細胞治療より高い修復力が期待される |
リペアセルクリニックでは、冷凍保存を行わないフレッシュな細胞を1回あたり最大2億個投与できる体制を整えており、培養したての新鮮な細胞で治療を行える点が強みです。
冷凍保存による細胞の質の低下を避け、幹細胞の生存率・活動率を高く保てるとされています。
外傷性脳出血の後遺症は、リハビリと並行して再生医療を検討するケースもあります。
関連情報は以下のページも参考にしてください。
まとめ|頭部外傷後の異変はすぐ対応を
外傷性脳出血は、転倒・事故・スポーツ外傷などで頭部に強い衝撃が加わることで起こり、命に関わる可能性もある重大な病態です。
頭痛・吐き気・意識障害・麻痺・けいれんなどの症状がある場合は、ためらわず救急要請や医療機関の受診を検討しましょう。
受傷直後は元気でも、数時間〜数週間後に症状が出る遅発型もあるため、頭部を打ったあとは家族も含めて経過を注意深く観察することが大切です。
診断はCT・MRIなどの画像検査が中心で、出血量や症状に応じて経過観察・薬物療法・手術療法のいずれかが選択されます。
急性期を乗り越えた後は、後遺症に応じたリハビリテーションが回復のカギとなり、早期から計画的に取り組むことが生活の質を大きく左右します。
後遺症が残った場合の補完的な選択肢として、近年は再生医療への関心も高まっています。
リペアセルクリニックでは、冷凍しないフレッシュな幹細胞を用いた治療や、PRP療法、分化誘導による次世代再生医療など、身体への負担を抑えた治療を提供しています。
再生医療についてさらに詳しく知りたい方は、当院の公式LINEでも最新情報や症例を公開していますので、ぜひご登録ください。

監修者
圓尾 知之
Tomoyuki Maruo
医師
資格・所属学会
日本脳神経外科学会 所属
脳神経外科の最先端治療と研究成果を活かし、脳卒中から1日でも早い回復と後遺症の軽減を目指し、患者様の日常生活の質を高められるよう全力を尽くしてまいります。