- その他
サルコペニアの治療法とは|受診科から栄養療法・運動療法以外の選択肢について解説

健康診断や整形外科の受診時に「サルコペニアの傾向」を指摘され、加齢だから仕方がないと諦めかけていないでしょうか。
サルコペニアは、早期に運動療法と栄養療法を組み合わせたアプローチによって、進行抑制や機能改善が期待できます。
一方で放置すると、筋力低下から転倒・骨折・要介護へと進みやすくなるため、注意が必要です。
本記事では、サルコペニアの治療法について詳しく解説します。
加齢による筋肉減少は避けられないものの、適切なアプローチを続けることで日常生活の自立度を保ちやすくなります。
サルコペニアの治療にお悩みの方は、ぜひ最後までご覧ください。
目次
サルコペニア治療の基本は運動・栄養療法の2本柱
サルコペニア治療の基本は、運動療法・栄養療法を並行して進める2本柱のアプローチです。
単独の介入では効果が限定的になりやすく、相互補完的に組み合わせることで筋肉量と筋力の維持・改善が期待しやすくなります。
本章では、以下の2つの項目について解説します。
以下で、それぞれの内容について詳しく見ていきましょう。
運動と栄養を併用することが治療効果を高める
筋肉量を効率よく増やし、衰えた身体機能を回復させるためには、運動と適切な栄養補給をセットで実践することが重要です。
「サルコペニア診療ガイドライン」でも、運動介入と栄養介入の併用が推奨アプローチとして位置づけられています。
※出典:日本サルコペニア・フレイル学会「サルコペニア診療ガイドライン」
運動療法と栄養療法を併用することで、単独介入より筋肉量・筋力の改善が期待しやすくなります。
運動によって生じた筋合成シグナルに対し、材料となるタンパク質やアミノ酸が十分に供給されることで筋タンパク合成が促進されるためです。
朝食・昼食・夕食にタンパク質を分散して摂りながら、週2〜3回の筋力トレーニングを組み合わせる形が現実的なモデルといえます。
治療期間の目安は3〜6カ月程度
サルコペニアの治療効果をしっかりと実感するまでには、焦らずに3〜6カ月程度の継続を目安として取り組むと良いでしょう。
筋力や筋肉量の変化が現れるまでには一定の時間がかかるため、数カ月単位で継続し、経過を見ながら評価することが多いです。
最初の1〜2カ月は筋肉量に目立った変化がなくても、神経の伝達が改善し動きやすさを感じ始めるケースがあります。
改善のペースには個人差があり、年齢・基礎疾患・運動習慣によって幅があるため、医師と相談しながら、無理のない目標を設定していきましょう。
サルコペニア治療は何科を受診すればよいか
筋力低下や歩行障害が主なら整形外科やリハビリ科、低栄養や持病が多い場合は老年内科・総合内科、迷う場合はかかりつけ医へ相談しましょう。
また、一部の医療機関では、サルコペニアに対応した専門外来が設けられていることがあります。
どの診療科を選ぶべきか迷う方に向けて、それぞれの科が持つ強みや特徴を詳しく解説していきます。
整形外科・リハビリテーション科
関節の痛みや歩きにくさを強く感じる場合は、整形外科やリハビリテーション科を受診し、運動器の専門的なチェックを受けましょう。
サルコペニアは骨や関節の疾患と合併しやすいため、整形外科やリハビリテーション科であれば、同時に評価や治療を進められる強みがあります。
理学療法士の指導のもと、骨の状態に合わせた運動療法に取り組めます。
痛みを和らげながら筋力回復を目指したい方にとって、無理なく治療を進められる選択肢といえるでしょう。
老年科(老年内科)
複数の持病を抱えている方や食欲の低下を感じる場合は、高齢者の身体を総合的に診る「老年科(老年内科)」の受診が適しています。
筋肉の衰えだけでなく、栄養状態や服用中の薬の影響などを多角的な視点から分析し、適切なアプローチが可能です。
筋力低下の原因が他の疾患に隠れている場合もあるため、全身状態を確認しながら治療方針を立てられる点が強みといえるでしょう。
医師だけでなく、管理栄養士や薬剤師などの多職種が連携してサポートにあたることもあります。
サルコペニア外来などの専門外来
より精度の高い検査や特化した治療を希望する場合は、大きな病院などに設置されている専門外来の受診が有効な手段です。
「サルコペニア外来」などでは、筋肉の量や質、運動機能を専用の機器を用いて詳細に測定してくれます。
得られたデータに基づき、医師や専門スタッフがチームとなり、個別の運動や栄養プログラムを提案してくれる強みがあります。
お住まいの地域に専門外来がある場合は、より効果的で集中的なサポートを受けられる環境として、受診の候補に入れてみましょう。
サルコペニアの運動療法で行う筋力改善アプローチ
サルコペニアの運動療法は、レジスタンストレーニング・有酸素運動・バランス運動の3種類を組み合わせるアプローチが基本です。
本章では、サルコペニアの運動療法に関する以下の3つの項目について解説します。
それぞれの運動が持つ役割や、具体的な実践方法について詳しく見ていきましょう。
筋肉に負荷をかけるレジスタンストレーニング
筋肉の量と質を効率よく高めるためには、筋肉に適切な抵抗(レジスタンス)をかけるトレーニングを習慣化することが重要です。
自重・チューブ・ダンベルなどで筋肉に適切な負荷をかけることで、筋タンパク合成が促され、筋肉量の維持・増加が期待できます。
具体的には、以下のようなメニューを日常に取り入れましょう。
- スクワット:椅子から立ち上がる動作などを通じて、太ももやお尻の大きな筋肉を鍛える
- かかと上げ(カーフレイズ):つま先立ちを繰り返すことで、歩行を安定させるふくらはぎの筋力を強化
- ゴムチューブ体操:専用のゴムを引っ張ることで、関節に負担をかけずに上半身や下半身を強化
週に2〜3回程度のペースで継続することで、筋肉がしっかりと育つリズムを作り出せます。
負荷は「ややきつい」と感じる程度が目安で、無理のない範囲から始めましょう。
有酸素運動とバランス運動の組み合わせ
筋力トレーニングの効果をさらに高め、転倒しにくい身体を作るためには、有酸素運動とバランス運動を組み合わせて実践しましょう。
心肺機能を高める持久力と、ふらつきを防ぐ姿勢制御力を同時に養うことで、日常生活の安全性を向上させる効果が期待できます。
| 項目 | 期待できる効果 |
|---|---|
| 有酸素運動 | ウォーキングや水泳などにより全身の血流を促し、疲れにくい身体の土台を作る |
| バランス運動 | 片足立ちや継ぎ足歩きなどを行い、重心を保つ感覚を磨き、転倒のリスクを和らげる |
運動の順序は、ウォームアップ後にバランス運動、その後に筋力トレーニング、最後に有酸素運動という流れが取り入れやすい構成です。
全身に無理のない順序を意識することで、疲労蓄積や転倒リスクを抑えながら継続できるでしょう。
高齢者や虚弱な方に向く低負荷メニューと注意点
高齢者や体力が低下した方には、座位や仰向けで行える低負荷メニューから開始するのが現実的です。
立位での運動が困難な場合でも、椅子座位でのレッグエクステンション・足首運動・腕の上下動といった動作で筋肉を刺激できます。
低負荷メニューの具体例は、以下のとおりです。
- 椅子に座ったままのかかと上げ
- 膝伸ばし運動
- タオルを使った握力運動
1日10分程度から始め、徐々に回数や時間を増やしていく段階的な進め方が適しています。
注意点として、運動中に胸痛・めまい・強い息切れがあれば即座に中止し、医療機関に相談することが大切です。
サルコペニア治療での栄養管理はタンパク質とビタミンDが鍵
サルコペニアの栄養療法では、タンパク質とビタミンDの十分な摂取が中心です。
筋肉の材料となるタンパク質と、筋合成や筋機能に関与するビタミンDは、加齢に伴う筋肉減少の抑制に直結する栄養素として位置づけられています。
日々の食事で意識すべきポイントとして、以下の3つを中心に解説します。
具体的な栄養摂取の目安や、無理なく食事を楽しむための実践的なポイントについて詳しく見ていきましょう。
高齢者に推奨されるタンパク質量の目安と食品選び
高齢者では1.0g/kg/日以上が望ましいとされ、サルコペニアの場合では「1.0〜1.2g/kg/日」程度が目安です。
※出典:日本人の食事摂取基準(2020年版)
一般成人の基準より高めに位置づけられており、加齢に伴う同化抵抗性(タンパク質を摂っても筋合成が起こりにくい状態)を補う意図があります。
食品ごとのタンパク質含有量は、以下のとおりです。
| 食品 | 目安量 | タンパク質量 |
|---|---|---|
| 鶏むね肉 | 100g | 約23g |
| サケ | 100g | 約22g |
| 卵 | 1個(50g) | 約6g |
| 納豆 | 1パック(40g) | 約7g |
| 牛乳 | 200ml | 約7g |
朝昼夕に分散して摂ることで、1日を通して筋合成シグナルを維持しやすくなります。
朝食のタンパク質が不足しがちな方は、卵や乳製品を追加するだけでも改善につながります。
筋肉合成を助けるアミノ酸(ロイシン)とビタミンDの役割
ロイシンとビタミンDは、タンパク質摂取の効果を引き出すうえで欠かせない栄養素です。
ロイシンは必須アミノ酸の一種で筋タンパク合成の開始を促し、ビタミンDは筋細胞の機能維持や転倒リスク低減に関与すると報告されています。
| 栄養素 | 主な食品 |
|---|---|
| ロイシン | ・牛乳、ヨーグルトなどの乳製品 ・鶏むね肉や牛赤身肉などの肉類 ・サンマ、アジなどの魚類 ・納豆、高野豆腐などの大豆製品 など |
| ビタミンD | ・サケ、イワシなどの魚類 ・しめじ、舞茸などのきのこ類 など |
運動と合わせてこれらの栄養素を補給し、しなやかで動ける身体の土台を作りましょう。
食が細い・食欲が落ちている場合の対応
加齢によって食が細くなり、一度にたくさんの量を食べられない場合でも、食べ方を少し工夫することで十分な栄養を身体に届けられます。
無理して詰め込むのではなく、少量を複数回食べるなど、栄養を摂るためのアプローチが重要です。
おすすめの対策は、以下のとおりです。
- 1日3食にこだわらず、少量を5〜6回で食べる
- 少量で高カロリー、高タンパクな栄養補助食品を活用する
- 食材を細かく刻んだり、とろみをつけて飲み込みやすくする
また、食欲低下の背景には、口腔機能の低下・服薬の副作用・うつ症状・消化器疾患などが隠れている場合があります。
改善が見られない場合は、医師や管理栄養士に相談することも大切です。
サルコペニアの治療薬はあるのか?薬物療法の現状
現時点で、サルコペニアそのものに対して保険適用となっている治療薬は日本国内に存在しません。
治療の中心は運動療法と栄養療法であり、薬物療法は基礎疾患のコントロールや合併症対策として位置づけられています。
実際の治療では、サルコペニアに対してではなく、糖尿病・心不全・慢性腎臓病といった併存疾患の治療や、ビタミンD不足への補充、低栄養に対する経腸栄養剤の処方といった形で薬剤が関与します。
現在も国内外でサルコペニア治療薬の研究開発は進められており、いくつかの候補薬が臨床試験段階にあります。
しかし、有効性と安全性の両立が確認され、広く承認された薬剤には至っていません。
サルコペニア治療に関するよくある質問
最後に、サルコペニア治療に関してよくある疑問について回答します。
以下でそれぞれの内容について詳しく見ていきましょう。
サルコペニア治療にかかる期間はどれくらいですか?
サルコペニア治療は、3〜6カ月程度の継続を一つの区切りとして、治療計画を立てることが多いです。
筋肉量と筋力の変化は短期間では現れにくく、数カ月〜数年単位で数値的な改善が見えてきます。
また、改善のペースには年齢・基礎疾患・開始時の筋肉量によって個人差があり、同じメニューでも成果の現れ方は人それぞれです。
重要なのは、一度改善しても運動・栄養療法を完全に中止しないことです。
加齢による筋肉減少は継続的に進行するため、改善後も習慣として維持することで機能低下の予防につながります。
運動ができない場合でも治療は可能ですか?
歩行や起立が困難な方でも、座位・臥位で行える運動と栄養介入を組み合わせた治療は可能です。
完全に運動ができない状態でも、栄養管理や他動運動によって筋肉の減少速度を緩やかにする余地があります。
ベッド上での下肢挙上・足関節運動・握力運動といった小さな動きでも、継続することで廃用性萎縮の進行を抑えられる可能性があります。
医療機関と連携しながら、現在の身体機能で実施可能な介入を積み重ねていくことが重要です。
サプリメントだけでサルコペニアは改善しますか?
サプリメントのみでサルコペニアを改善することは現時点で難しく、運動療法との併用が前提と考えられています。
筋タンパク合成には運動による筋収縮刺激が欠かせず、栄養供給だけでは筋肉量の増加は限定的になりやすい特性があります。
また、サプリメントを活用する場合、医師や管理栄養士に相談したうえで取り入れるようにしましょう。
サルコペニア治療は早期の介入と継続が鍵
サルコペニアの治療において重要なのは、運動療法・栄養療法の2本柱を早期から継続することです。
加齢による筋肉減少は避けられないものの、適切なアプローチを継続することで進行抑制と改善が期待できます。
また、運動・栄養療法が治療の柱となる一方、筋肉・腱・関節の組織修復という関連領域では再生医療が選択肢として広がりつつあります。
再生医療とは、患者さまの細胞や血液を用いて、損傷した組織の再生・修復を促す医療技術です。
「サルコペニアによる筋力低下をなんとかしたい」「再生医療について詳しく知りたい」という方は、当院リペアセルクリニックまでご相談ください。

監修者
岩井 俊賢
Toshinobu Iwai
医師
関連する症例紹介
-
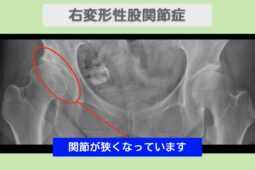
“リペア幹細胞” 痛み10段階中6が3に!人工関節を回避して前進!右変形性股関節症 50代 女性
-
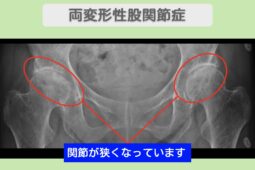
“リペア幹細胞” 痛み10段階中8が2に!フルマラソン復帰も夢じゃない!両変形性股関節症 70代 女性
-
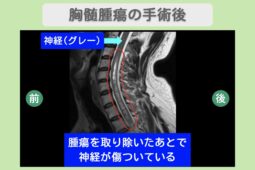
“リペア幹細胞” 歩行スピードが周囲も驚く改善!7年間の脊髄損傷後遺症に光!胸髄腫瘍摘出後の脊髄損傷 50代 女性
-
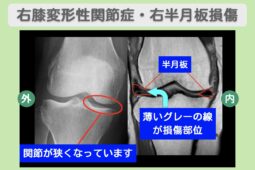
“リペア幹細胞” 痛み10段階中7〜8が3に!手術なしで半月板を温存!右変形性膝関節症・右半月板損傷 60代 女性
-
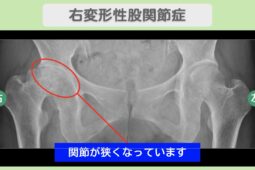
“リペア幹細胞” 痛み10段階中8が2に!人工関節を回避して歩ける喜び!右変形性股関節症 60代 女性
-
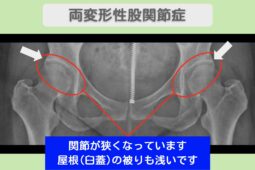
“リペア幹細胞” 長距離歩行の不安が軽減!人工関節回避へ前進!両変形性股関節症(臼蓋形成不全)50代 女性