- 再生治療
- 免疫細胞療法
- 幹細胞治療
- PRP治療
- その他
腎臓がんの進行スピードはどれくらい?特徴と注意点を解説

健康診断や検査で腎臓に異常を指摘され、「腎臓がんはどれくらいのスピードで進行するのか」「自分の場合はどうなるのか」と不安を感じている方も多いのではないでしょうか。
がんと聞くと「進行が早い」「すぐに転移する」というイメージを持ちがちですが、腎臓がんはがんの種類の中でも比較的特殊な経過をたどることが知られています。
結論として、腎臓がんは比較的ゆっくり進行するケースが多いとされていますが、個人差が大きく、進行が早いタイプも存在するとされています。
過度に不安にならず、定期的な検査と泌尿器科専門医の管理下で適切な治療を受けることが、最善の経過につながります。
本記事では、腎臓がんの基本、進行スピードの特徴、影響する要因、進行時の症状、早期発見の重要性、標準治療、再生医療の可能性まで詳しく解説します。
腎臓がんと診断された場合は、泌尿器科のがん専門医による正確な診断と治療方針の決定が何より重要です。
本記事は一般的な情報提供を目的としており、診断・治療の判断は必ず主治医にご相談ください。
なお、近年は標準治療(手術・薬物療法・免疫療法など)に加えて、治療後の体力回復や免疫機能のサポートを目指すアプローチとして再生医療の研究も進められています。
再生医療とは、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、自己治癒力の維持・向上を目指す治療法です。
リペアセルクリニックでは、標準治療と並行して取り入れられる補完的な選択肢として、免疫細胞療法を含む再生医療を提供しています。
再生医療の基本的な考え方については、以下の動画でご紹介しています。
【再生医療の補完的活用が検討される場面】
- がん治療後の体力回復をサポートしたい
- 免疫機能の維持を目指したい
- 標準治療と並行できるサポートを探している
- 主治医とも相談しながら追加の選択肢を検討したい
- QOL(生活の質)維持を意識した治療を考えたい
再生医療は標準治療の代替ではなく、必ず主治医と相談したうえで補完的に活用を検討するものです。
再生医療について詳しく知りたい方は、当院(リペアセルクリニック)の公式LINEでも紹介していますので、ぜひ参考にしてください。
目次
腎臓がんとは|どんな特徴があるか
腎臓がん(腎細胞がん)とは、左右の腎臓にできる悪性腫瘍の総称で、最も多いタイプは「淡明細胞型腎細胞がん」とされています。
他のがんと比べていくつかの特徴的な性質を持っているため、進行スピードや治療方針も独特の側面があります。
| 特徴 | 概要 |
|---|---|
| 主な発症年齢 | 50〜70代に多い 男性が女性の約2倍 |
| 自覚症状 | 初期は無症状が大半 進行して血尿・腰痛・腹部腫瘤 |
| 発見契機 | 健康診断の腹部超音波・CT検査で偶然発見されるケースが多い |
| 主な組織型 | 淡明細胞型(約70%) 乳頭状型・嫌色素細胞型など |
| 転移しやすい部位 | 肺・骨・肝臓・脳など 血流に乗って遠隔転移 |
| 放射線・抗がん剤への反応 | 他のがんと比べて反応性が低いとされる 分子標的薬・免疫療法が中心 |
| 予後 | 早期発見であれば比較的良好 進行・転移例では治療が長期化 |
腎臓がんは「無症状で進む」「画像診断で偶然見つかる」という特徴があり、定期的な健康診断や画像検査が早期発見の最大の鍵となります。
腎機能を担う臓器であるため、治療においては「がんの治療」と「腎機能の温存」の両方をバランスよく考慮することが重要です。
腎臓がんの進行スピードの特徴
腎臓がんの進行スピードについては、以下のような特徴が知られています。
| 特徴 | 概要 |
|---|---|
| 一般的な進行 | 他のがんと比較してゆっくり進行するケースが多いとされる |
| 早期(小さな腫瘍)の場合 | 数年単位で経過観察(アクティブサーベイランス)が選択されることもある |
| サイズの目安 | 4cm未満の腫瘍は転移リスクが比較的低い 大きくなるほどリスクが上がる傾向 |
| 進行が早いタイプ | 悪性度の高い組織型・サルコマトイド変化を伴うものなど |
| 転移のパターン | 血行性転移が中心(肺・骨・肝臓・脳) 診断時に転移が見つかるケースも |
| 予後の幅 | 早期発見で5年生存率が高い 進行・転移例でも近年は治療成績が向上 |
「ゆっくり進行する」というのはあくまで統計的な傾向であり、すべての症例に当てはまるわけではありません。
個々のケースで進行スピードや転移リスクは異なるため、必ず泌尿器科・腫瘍内科の専門医による評価と方針決定を受けることが大切です。
近年は分子標的薬や免疫チェックポイント阻害薬の登場により、進行・転移例でも治療の選択肢と治療成績が向上しています。
進行スピードに影響する要因
腎臓がんの進行スピードに影響する要因を理解することで、なぜ個人差が出るのかが見えてきます。
ここでは、2つの主要な要因について詳しく解説します。
腫瘍の性質(悪性度)
腫瘍の性質(悪性度)は、進行スピードを左右する最も重要な要因の一つです。
| 要因 | 影響 |
|---|---|
| 組織型 | 淡明細胞型・乳頭状型・嫌色素細胞型などタイプによって進行傾向が異なる |
| 腫瘍の大きさ | 大きくなるほど転移リスクが上昇 4cmが一つの目安 |
| 病理学的悪性度(グレード) | 細胞の見た目から判定 グレードが高いほど進行が早い傾向 |
| サルコマトイド変化 | 肉腫様の変化を伴うと進行が早い |
| 血管浸潤 | 腎静脈・下大静脈に進展していると転移リスク上昇 |
| 遺伝的要因 | VHL病など遺伝性腎がんは若年発症・多発しやすい |
これらの「腫瘍そのものの性質」は、画像検査と病理検査で評価され、治療方針の決定に直結する情報となります。
悪性度が高くても、近年は分子標的薬や免疫療法の進歩で治療の選択肢が広がっているため、過度に絶望する必要はありません。
年齢や体調
年齢や体調などの患者さま側の要因も、進行スピードや治療選択に影響します。
| 要因 | 影響 |
|---|---|
| 年齢 | 高齢ほど治療の選択肢に制約 体力・併存症を考慮 |
| 全身状態 | 基礎体力・PS(Performance Status)が治療継続に影響 |
| 腎機能 | 残存腎機能・両側病変かどうか |
| 免疫機能 | 免疫療法の効果に影響する可能性 |
| 併存疾患 | 心疾患・糖尿病・高血圧の有無で治療選択が変わる |
| 栄養状態 | 体力維持・治療耐性に直結 |
| 生活習慣 | 喫煙・肥満・高血圧は腎臓がんのリスク要因 |
「個々の状態に合わせた治療」(個別化医療)が、現代のがん治療の基本的な考え方です。
同じ腎臓がんでも、年齢・体調・併存症によって最適な治療方針は異なるため、専門医とよく相談して決めていくことが重要です。
進行するとどうなる?
腎臓がんが進行するとどうなるかを理解することは、早期発見・早期治療の重要性を実感する上で大切です。
| 進行段階 | 想定される症状 |
|---|---|
| 初期(限局) | ほぼ無症状 健康診断で偶然発見されることが多い |
| 中期(局所進展) | 血尿・腰背部痛・腹部腫瘤の三大徴候 ただし全例に揃うわけではない |
| 血尿 | 肉眼的血尿(目で見える)・顕微鏡的血尿 痛みを伴わないことが多い |
| 腰背部痛 | 腎臓周囲の鈍痛 進行とともに強くなる |
| 全身症状 | 体重減少・発熱・倦怠感・貧血 |
| 進行(転移) | 肺転移(咳・血痰)・骨転移(骨痛)・肝転移・脳転移など部位による症状 |
| 傍腫瘍症候群 | 腎臓がん特有の高カルシウム血症・高血圧・赤血球増加など |
進行期で発見されると治療が難しくなるため、「無症状の段階で見つけること」が腎臓がんでは特に重要です。
気になる症状(特に痛みのない血尿)がある場合は、自己判断せず泌尿器科を受診しましょう。
早期発見の重要性
腎臓がんは無症状で進行することが多いため、早期発見の重要性がとくに高い病気です。
| 早期発見の方法 | 概要 |
|---|---|
| 腹部超音波検査(エコー) | 人間ドック・健康診断で実施 腎臓の腫瘤発見に有効 |
| CT検査 | 診断の決め手 腫瘍の性状・進展範囲・転移を評価 |
| MRI検査 | CTで判断が難しい場合 血管浸潤の評価に有用 |
| 尿検査 | 血尿の有無を確認 |
| 血液検査 | 腎機能・貧血・カルシウム値などをチェック |
| 定期健康診断の活用 | 特に40歳以降は年1回の健診を継続 |
| 人間ドック・脳ドックの追加 | 腹部CTを含むコースで偶発的発見の可能性 |
早期(I期)で発見・治療できれば、5年生存率は90%以上とされるのが腎臓がんの特徴です。
定期的な健康診断や人間ドックを継続することが、最善の経過につながる最大の鍵となります。
腎臓がんの治療法
腎臓がんの治療法は、進行度・腫瘍の性質・全身状態によって選択されます。
| 治療法 | 内容 |
|---|---|
| 外科手術(根治的腎摘除術) | 腫瘍を含む腎臓を全て摘出 進行度に応じて選択 |
| 腎部分切除術 | 腫瘍部分のみ切除 腎機能温存が可能 小さな腫瘍が対象 |
| ロボット支援手術 | ダヴィンチなど 低侵襲・精密な操作 |
| 経皮的凍結療法・ラジオ波焼灼療法 | 手術困難な小さな腫瘍に対する選択肢 |
| 分子標的薬 | スニチニブ・パゾパニブ・カボザンチニブなど 進行・転移例に使用 |
| 免疫療法(免疫チェックポイント阻害薬) | ニボルマブ・ペムブロリズマブ・イピリムマブ 近年成績が向上 |
| 併用療法 | 分子標的薬と免疫療法の組み合わせ 標準的な選択肢 |
| 経過観察(アクティブサーベイランス) | 小さな腫瘍・高齢・全身状態を考慮した上で選択肢に |
| 緩和ケア | 症状緩和・QOL維持 治療と並行して提供 |
腎臓がんは放射線治療や従来の抗がん剤への反応性が低いとされ、手術と分子標的薬・免疫療法が治療の中心です。
近年は治療選択肢が大きく広がり、進行・転移例でも長期生存が見込めるケースが増えています。
治療方針は必ず泌尿器科・腫瘍内科のがん専門医と十分に相談したうえで決定することが大切です。
がん治療と再生医療の可能性
近年、がん治療と再生医療の可能性について、研究と臨床が進められています。
ここでまず重要なことは、幹細胞治療やPRP療法は「がんそのものを治す治療」ではないということです。
あくまで標準治療(手術・薬物療法・免疫療法)が治療の中心であり、再生医療は「治療後の体力回復」「免疫機能の維持」「腎機能のサポート」「QOLの維持」など補完的な目的で活用が検討される領域となります。
| 想定される補完的活用 | 概要 |
|---|---|
| 免疫細胞療法 | 患者自身の免疫細胞を活性化 体の防御機能の維持を目指す |
| 幹細胞による補助 | 治療後の体力回復・腎機能サポート 研究が進められている領域 |
| QOL維持のサポート | 標準治療の副作用軽減・体調管理 |
| 対象 | 主治医との連携のもと検討 標準治療を継続することが大前提 |
リペアセルクリニックでは、再生医療の一環として免疫細胞療法を提供しており、患者さまご自身の免疫細胞を活用したアプローチで体のサポートを目指しています。
再生医療は患者さまご自身の脂肪組織や血液成分を活用するため、拒絶反応のリスクが低く、身体への負担が少ないとされています。
ただし、再生医療はあくまで補完的な選択肢であり、がんの標準治療を必ず継続することが大前提です。
関心がある方は、まず腎臓がんの主治医(泌尿器科・腫瘍内科)に相談し、その上で再生医療を提供する医療機関で十分な説明を受けることが重要となります。
「研究段階の領域」「すべての方に効果が期待できるわけではない」点を理解した上で、ご自身の状況に合うかを慎重に判断しましょう。
免疫細胞療法について詳しい情報は、以下のページも参考にしてください。
まとめ|進行スピードは個人差があり定期管理が重要
腎臓がんは、初期は無症状で進行することが多く、健康診断や人間ドックで偶然発見されるケースが大半です。
進行スピードは一般的にゆっくりとされていますが、これはあくまで統計的な傾向で、組織型・腫瘍の大きさ・病理学的悪性度・サルコマトイド変化・血管浸潤・遺伝的要因・年齢・全身状態・腎機能・併存疾患などによって個人差が大きい点に注意が必要です。
進行すると、血尿・腰背部痛・腹部腫瘤の三大徴候、体重減少・発熱・倦怠感・貧血、肺・骨・肝・脳への転移症状、高カルシウム血症などの傍腫瘍症候群が現れる可能性があります。
早期発見のためには、年1回以上の健康診断で腹部超音波検査を受けること、可能であれば人間ドックで腹部CTを含むコースを定期的に活用することが有効で、早期(I期)発見であれば5年生存率は90%以上とされる予後の良いがんです。
治療は、進行度に応じて根治的腎摘除術・腎部分切除術・ロボット支援手術・経皮的凍結療法・ラジオ波焼灼療法、進行・転移例には分子標的薬・免疫チェックポイント阻害薬・併用療法、状況によっては経過観察(アクティブサーベイランス)や緩和ケアなど、多様な選択肢が利用できます。
近年は分子標的薬と免疫療法の進歩により、進行・転移例でも治療成績が向上しており、過度に絶望する必要はありません。
再生医療は「がんそのものを治す治療」ではなく、標準治療を継続することを大前提とした補完的選択肢として、治療後の体力回復・免疫機能の維持・QOLの維持などの観点で研究と臨床が進められている領域です。
リペアセルクリニックでは、免疫細胞療法を含む再生医療を提供しており、患者さまご自身の細胞を活用したアプローチで体のサポートを目指しています。
関心がある方は、必ず腎臓がんの主治医(泌尿器科・腫瘍内科のがん専門医)に相談したうえで、再生医療を提供する医療機関で十分な説明を受けることが重要です。
過度に不安にならず、定期的な検査と専門医による治療管理を継続することが、最善の経過につながる最大の鍵となります。
再生医療の基本的な考え方については、以下の動画でも紹介していますのでご覧ください。
再生医療についてさらに詳しく知りたい方は、当院の公式LINEでも最新情報や症例を公開していますので、ぜひご登録ください。

監修者
岩井 俊賢
Toshinobu Iwai
医師
関連する症例紹介
-

“リペア幹細胞” 両膝の痛みが大幅に軽減!痛みのない日常を取り戻す!両変形性ひざ関節症 40代 女性
-
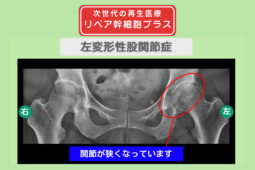
リペア幹細胞プラス【分化誘導】痛み10段階中10が4に!靴下が履ける日常を取り戻した!変形性股関節症 50代 女性
-
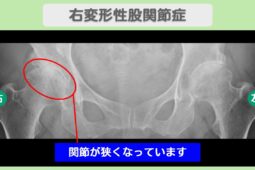
“リペア幹細胞” 痛み10段階中4が2に!手術を回避して日常を取り戻す!右変形性股関節症 70代 女性
-
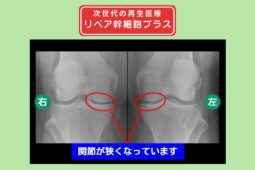
リペア幹細胞プラス【分化誘導】 痛み10段階中6が1に!テニス復帰も夢じゃない! 両変形性ひざ関節症 60代 女性
-
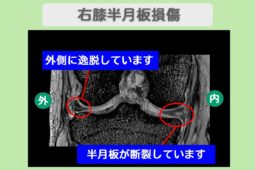
“リペア幹細胞” 右膝痛み4が0に完全消失!快適な歩行を取り戻した!両膝変形性関節症 70代 女性
-
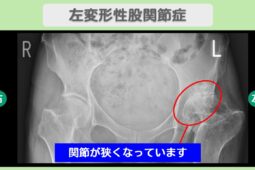
“リペア幹細胞” 痛み10段階中10が2に!人工関節を回避! 左変形性股関節症 60代女性