- 肝疾患
- 再生治療
- 免疫細胞療法
尿酸値と腎臓の関係とは?高尿酸血症が及ぼす影響と対策を解説

健康診断の結果を見て「尿酸値が高い」と指摘され、痛風などの心配をしがちな方も多くいらっしゃるかと思います。
実は尿酸値の異常が本当に恐ろしいのは、沈黙の臓器と呼ばれる腎臓を静かに、そして確実に蝕んでいく点にあります。
尿酸値が高い状態、いわゆる高尿酸血症を放置し続けると、血液中に溶けきれなくなった尿酸が結晶化し、腎臓のフィルター機能を直接破壊してしまいます。
この状態が悪化すれば、最終的には人工透析が必要な慢性腎臓病(CKD)へと進行するリスクが極めて高くなります。
そこでこの記事では、尿酸値と腎臓の密接な関係や、高尿酸血症が腎機能に及ぼす具体的な影響、そして大切な腎臓を守るための最新の対策について、専門的な知見から詳しく解説します。
- 尿酸が腎臓のフィルターを傷つけるメカニズム
- 高尿酸血症と慢性腎臓病(CKD)の深い関連性
- 腎機能が低下した際に尿酸値が上昇する悪循環の正体
- 低下した身体機能をサポートする再生医療という新たな可能性
また、食事制限や薬物療法だけでは腎機能の数値がなかなか改善しないという方にとって、再生医療(幹細胞治療)という先進的な選択肢が、新たな健康維持のアプローチとして注目されています。
再生医療は、自分自身の細胞の力を活用して、ダメージを受けた組織の炎症を抑え、全身の代謝バランスを整えることを目指す治療法です。
従来の治療に限界を感じている方にとって、身体の内側から機能をサポートする強力な後押しとなる可能性があります。
リペアセルクリニック大阪院の公式LINEでは、再生医療の最新情報や、具体的な症例について詳しく発信しています。
将来の透析リスクを回避したい方などは、ぜひ参考にしてください。
目次
尿酸値とは何か
尿酸値とは、血液中に含まれる尿酸の濃度を示す数値のことです。
尿酸は、細胞の核に含まれるプリン体という物質が体内で分解される際に生成される、いわば「燃えかす(老廃物)」に該当します。
尿酸の発生経路とその処理の仕組みを、以下のテーブルに整理しました。
| 尿酸のサイクル | 具体的な仕組みと役割 |
|---|---|
| 生成の由来 | 食事から摂取するプリン体のほか体内の細胞が壊れる際にも作られる |
| 排出の経路 | 生成された尿酸の約7割が腎臓から尿として体外へ排出される |
| 蓄積の定義 | 血液1dL中に7.0mgを超える尿酸がある状態を高尿酸血症と呼ぶ |
体内では常に一定量の尿酸が作られ、それと同量が腎臓や便から排出されることで、血液中の濃度は一定に保たれています。
この「生成」と「排出」のバランスが崩れ、体内に尿酸が過剰に溜まってしまうのが高尿酸血症の正体です。
尿酸は水に溶けにくい性質を持っているため、濃度が高くなりすぎると血液中で結晶化し、関節や臓器に沈着して激しい炎症を引き起こします。
痛風発作がその代表例ですが、目に見えない体内では、排出の主役である腎臓が最も大きなダメージを受け続けているという事実を忘れてはなりません。
尿酸値が高いと腎臓にどんな影響があるのか
尿酸値が高い状態が続くと、腎臓は過剰な老廃物を処理しようとして常にオーバーワークを強いられます。
特に、血液中の尿酸が飽和状態を超えて結晶化すると、腎臓の微細な構造を物理的に傷つけてしまうことが深刻な問題となります。
腎臓に及ぼされる具体的な悪影響について、以下の項目に沿って詳しく解説いたします。
尿酸による腎ダメージは初期には自覚症状がほぼないため、血液検査の数値の変化を敏感に察知することが求められます。
尿酸結晶と腎障害
血液中に溶けきれなくなった尿酸は「尿酸塩」という針状の結晶になり、腎臓の内部にある糸球体や尿細管に沈着します。
この鋭利な結晶が腎組織を直接的に刺激し、慢性的な炎症を引き起こす状態を「痛風腎」と呼びます。
| 障害のフェーズ | 腎臓内で起きている物理的変化 |
|---|---|
| 結晶の沈着 | 尿細管の間質部分に針状の尿酸結晶が突き刺さり組織を破壊する |
| 慢性炎症の発現 | 異物として認識された結晶を排除しようとして白血球が常に活性化する |
| 組織の線維化 | 炎症が繰り返されることで健康な腎組織が硬い組織に置き換わる |
腎臓の組織が一度線維化(硬く変化)してしまうと、その部分は二度とフィルターとしての機能を果たせなくなります。
このプロセスは静かに進行するため、痛みがないからといって放置することは、自らの腎機能を自己破壊させているのと同じ状態です。
また、尿酸は血管の内皮細胞にもダメージを与えることがわかっており、腎臓内の細い血管を硬化させることで、さらなる血流低下を招きます。
物理的な破壊と血管への攻撃という二重のストレスが、腎臓の寿命を劇的に縮めてしまう要因となるのです。
慢性腎臓病(CKD)との関係
高尿酸血症は、単独で腎機能を低下させるだけでなく、高血圧や糖尿病といった他の要因と結びつくことで慢性腎臓病を加速度的に進行させます。
多くの研究により、尿酸値が1mg/dL上昇するごとに、腎不全への移行リスクが有意に高まることが示されています。
| CKDとの関連 | 尿酸がもたらすリスクの変化 |
|---|---|
| タンパク尿の増加 | 高い尿酸値が腎臓のろ過膜を破壊しタンパク質が漏れ出しやすくなる |
| 血圧の変動 | 尿酸による血管収縮が腎臓内の血圧を上昇させ負荷を強める |
| 透析導入率の推移 | 高尿酸血症を併発しているCKD患者は進行速度が2倍以上速い傾向 |
CKDが進行して腎機能が一定以下になると、体内の不要な毒素を自力で排出できなくなり、人工透析を導入しなければ生きていけなくなります。
高尿酸血症を管理することは、単に痛風を防ぐためだけではなく、一生人工透析を必要としない身体を維持するための、最も重要な治療戦略の一つと言えます。
特に、すでに腎機能が低下し始めている方にとって、尿酸値を適正範囲に抑えることは、残された腎組織を保護するための砦となります。
現代医療では、食事や運動、そして適切な薬物療法を組み合わせることで、このリスクを大幅に軽減することが可能となっています。
腎機能が低下すると尿酸値はどうなる?
腎臓と尿酸の間には、一方が悪くなればもう一方も悪くなるという負の連鎖が存在します。
尿酸が腎臓を傷つける一方で、腎機能が低下すれば尿酸の排出能力が落ち、結果として血液中の尿酸値がさらに上昇するという悪循環に陥るのです。
腎機能低下に伴う尿酸値の変動メカニズムを以下のテーブルで解説します。
| 反応のステップ | 体内で生じている排出異常 |
|---|---|
| 排出量の低下 | 尿を生成する能力が落ちることで不要な尿酸が体内に残留する |
| 再吸収の亢進 | 腎臓のバランス機能が崩れ一度排出しようとした尿酸を再度取り込む |
| 血中濃度の急上昇 | 食事制限をしていても排出が間に合わず数値が下げ止まらなくなる |
この状態になると、もはや生活習慣の改善だけでは数値をコントロールすることが極めて困難になります。
腎臓が弱っているために尿酸値が上がり、その高い尿酸値がさらに腎臓を攻撃するというスパイラルは、外部からの強力な治療介入なしには止まりません。
そのため、腎機能が低下傾向にある方は、通常よりも厳格に尿酸値をモニタリングする必要があります。
数値を下げることは、単なる検査結果の改善ではなく、腎臓への直接的なダメージを遮断し、延命を図るための「薬」としての役割を果たすことになるからです。
尿酸値を放置するリスク
高尿酸血症を「痛くないから」と放置し続けることは、体内にサイレント・キラーを飼いならしているのと同じです。
腎臓だけでなく、全身の血管や心臓、さらには代謝システム全体に深刻な破綻を招くリスクが潜んでいます。
尿酸値の放置によって引き起こされる重大なリスクを以下のテーブルに整理しました。
| 主な放置リスク | 具体的な病態と身体への影響 |
|---|---|
| 尿路結石の発症 | 尿中に溶けきれない尿酸が石となり激痛や尿路感染症を招く |
| 動脈硬化の進行 | 尿酸による酸化ストレスが血管壁を傷つけ心筋梗塞のリスクを高める |
| メタボリックシンドローム | インスリン抵抗性を高め糖尿病や高脂血症を悪化させる誘因となる |
特に尿路結石は、腎臓の出口を塞いでしまうことで急激な腎機能低下(急性腎障害)を引き起こすことがあり、非常に危険です。
また、近年の研究では、高い尿酸値が脳血管障害や心不全の独立した危険因子であることも強く示唆されています。
尿酸値は、単なる「贅沢病の指標」ではなく、全身の健康レベルを映し出す鏡です。 早期の段階で数値を正常化させることは、将来のあらゆる重篤な疾患を未然に防ぐ、最も効率的で確実な投資であると言えるでしょう。
こうした慢性的な代謝異常や組織のダメージに対して、再生医療がいかに細胞レベルでの修復を促し、身体のバランスを整えるのか、 その先進的なメカニズムについては以下の解説動画をぜひ参考にしてください。
尿酸値を下げる方法
高尿酸血症の改善は、痛風発作を抑えるだけでなく、腎不全を回避するための最優先課題となります。
数値のコントロールには、日々の生活習慣の見直しと、医師の判断による適切な薬物療法の組み合わせが欠かせません。
以下に、具体的なアプローチを整理いたしました。
尿酸値は短期間で下げるよりも、長期的に安定した範囲(6.0mg/dL以下)を維持することが、腎臓の負担を減らす鍵となります。それぞれの具体的な手法について解説します。
食事で気をつけること
尿酸の元となるプリン体の摂取を抑えることは、食事療法の基本です。
しかし、単に特定の食材を避けるだけでなく、食事全体のバランスを整えることが、代謝そのものを改善することに繋がります。
| 食事のポイント | 具体的な対策内容 |
|---|---|
| プリン体の制限 | レバーや一部の魚介類、干物などプリン体の多い食材の過剰摂取を避ける |
| 飲酒習慣の改善 | アルコール自体の尿酸生成促進作用を考慮し、ビールだけでなく全般を控える |
| 水分摂取の促進 | 1日2リットルを目安に水分を摂り尿量を増やすことで尿酸の排出を促す |
| 野菜や海藻の摂取 | 尿をアルカリ性に傾ける食材を選び、尿酸が尿に溶けやすい環境を作る |
特にアルコールは、体内で尿酸が作られるのを助ける一方で、尿からの排出を妨げるという二重の悪影響を及ぼします。
節酒を心がけることは、腎臓を直接守ることと同義です。
また、果糖の過剰摂取も尿酸値を上げる要因となるため、清涼飲料水や果物の食べ過ぎにも注意し、内側から代謝を整える意識を持ちましょう。
薬物療法の役割
食事や運動だけで数値が下がらない場合、あるいはすでに腎機能に低下が見られる場合には、薬物療法が積極的に検討されます。
お薬は大きく分けて、尿酸が作られるのを抑えるタイプと、尿からの排出を助けるタイプの2種類があります。
| 薬剤の種類 | 期待される作用と特徴 |
|---|---|
| 尿酸生成抑制薬 | 体内でプリン体が尿酸に変化する過程をブロックし、生成量そのものを減らす |
| 尿酸排泄促進薬 | 腎臓での尿酸の再吸収を抑え、尿として外に出す力を高める |
どちらのお薬を選択するかは、患者様の尿酸の産生状態や腎機能のステージによって、医師が慎重に判断します。
自己判断で服用を中断すると、数値がリバウンドして痛風発作や腎障害を悪化させる恐れがあります。
医師の処方を守り、定期的な検査で効果を確認しながら、焦らず着実に数値をコントロールしていく忍耐強さが、将来の透析リスクを遠ざける唯一の道となります。
腎機能低下が進んだ場合の再生医療という選択肢
標準的な治療を続けていても腎臓の数値(クレアチニンやeGFR)が改善せず、将来の透析に不安を感じている方にとって、再生医療(幹細胞治療)は新たな可能性を提示します。
従来の治療が「機能の低下を遅らせる」ことを目的とするのに対し、再生医療は細胞の力で組織の環境を整え、身体の再生力を支援するアプローチです。
| 期待される効果 | 具体的なメカニズムの詳細 |
|---|---|
| 慢性炎症の抑制 | 幹細胞が放出する成分により腎組織でくすぶる炎症を鎮めさらなる破壊を防ぐ |
| 組織修復の支援 | 血管の内皮細胞などを保護し腎臓への血流を改善させることで機能をサポートする |
| 代謝バランスの調整 | 全身の免疫系やホルモンバランスを整え、尿酸を排出しやすい体内環境を目指す |
幹細胞は体内のダメージ部位を自ら探して集まる「ホーミング現象」を持ち、腎臓のような微細な血管が密集する臓器に対しても、細胞レベルでのケアが期待されています。
副作用のリスクが少なく、自身の脂肪から抽出した細胞を用いるため、既存の薬物療法では効果が不十分だった方や、身体への負担を抑えたい方にとって、非常に理にかなった選択肢と言えるでしょう。
リペアセルクリニック大阪院では、腎機能や代謝トラブルに悩む多くの患者様に対し、一人ひとりの病態に最適化した細胞投与プランを提案しています。
「もう数値は良くならない」と諦める前に、最先端の医療がもたらす可能性について一度検討してみてください。
まとめ|尿酸値と腎臓を守るために今できること
尿酸値が高い状態を放置することは、自らの腎臓を「サイレント・キラー」に晒し続けているのと同じです。
痛風発作という目に見える痛みだけでなく、沈黙の臓器である腎臓の声に耳を傾け、早い段階で適切な対策を講じることが、あなたの豊かな未来を守る鍵となります。
尿酸値を適正に保ち、腎臓を守るための重要ポイントを最後におさらいしましょう。
- 尿酸値7.0mg/dLを超えたら腎障害の黄色信号と捉え即座に対策を始める
- 1日2リットルの水分補給とバランスの良い食事を徹底し排出をサポートする
- 医師の指導のもと薬物療法を正しく継続し急激な数値の変動を避ける
- 標準治療で限界を感じる場合は自身の再生力を引き出す再生医療を検討する
腎臓は一度機能を失うと再生が非常に難しいデリケートな臓器ですが、現代には再生医療という新たな希望も存在しています。
リペアセルクリニック大阪院は、最新の医療技術をもって、あなたが透析のリスクから解放され、健やかな毎日を取り戻すためのパートナーとして寄り添い続けます。
まずは現状の数値を整理し、あなたにとって最善の治療法を見つけるために、当院の公式LINEをぜひ参考にしてください。
専門のカウンセラーが、あなたの不安を一つひとつ丁寧に紐解き、未来への安心を形にするお手伝いをさせていただきます。

監修者
渡久地 政尚
Masanao Toguchi
医師
略歴
1991年3月琉球大学 医学部 卒業
1991年4月医師免許取得
1992年沖縄協同病院 研修医
2000年癌研究会附属病院 消化器外科 勤務
2008年沖縄協同病院 内科 勤務
2012年老健施設 かりゆしの里 勤務
2013年6月医療法人美喜有会 ふたこクリニック 院長
2014年9月医療法人美喜有会 こまがわホームクリニック 院長
2017年8月医療法人美喜有会 訪問診療部 医局長
2023年12月リペアセルクリニック札幌院 院長
所属学会
関連する症例紹介
-
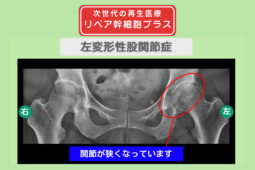
リペア幹細胞プラス【分化誘導】痛み10段階中10が4に!靴下が履ける日常を取り戻した!変形性股関節症 50代 女性
-
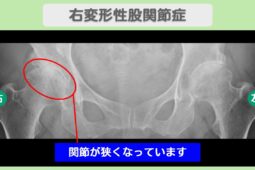
“リペア幹細胞” 痛み10段階中4が2に!手術を回避して日常を取り戻す!右変形性股関節症 70代 女性
-
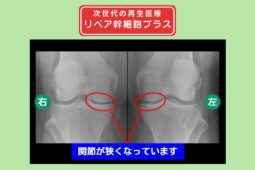
リペア幹細胞プラス【分化誘導】 痛み10段階中6が1に!テニス復帰も夢じゃない! 両変形性ひざ関節症 60代 女性
-
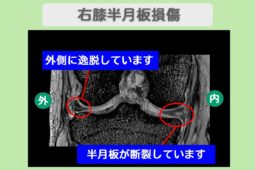
“リペア幹細胞” 右膝痛み4が0に完全消失!快適な歩行を取り戻した!両膝変形性関節症 70代 女性
-
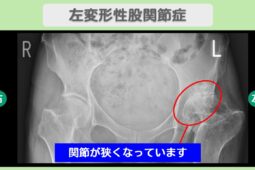
“リペア幹細胞” 痛み10段階中10が2に!人工関節を回避! 左変形性股関節症 60代女性
-
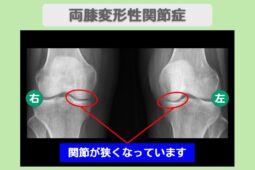
“リペア幹細胞” 10年悩んだ両膝の痛みから解放 両変形性膝関節症 60代女性