- 股関節
- 変形性股関節症
- 再生治療
変形性股関節症の適切な手術タイミングは?手術を必要としない再生医療も紹介

変形性股関節症と診断されて「手術が必要」と言われたものの、「本当に今が手術のタイミングなのか」「もう少し様子を見てもよいのではないか」と迷われている方も多いのではないでしょうか。
変形性股関節症の手術は人工関節への置き換えが一般的ですが、一度手術を行うと元に戻すことはできません。
そのため、適切なタイミングで判断することが重要です。
この記事では、変形性股関節症の手術を受けるべきタイミングの判断基準や手術のメリット・デメリット、手術以外の治療選択肢について解説します。
手術に不安を感じている方や、より負担の少ない治療法をお探しの方は、ぜひ最後まで読んで適切な治療選択ができるように参考にしてください。
また、変形性股関節症に対しては、再生医療という治療選択肢もあります。
以下の動画では、実際に当院リペアセルクリニックで再生医療を受け、変形性股関節症が改善された患者様の症例を紹介してますので、
併せて参考にしてください。
>>その他の変形性股関節症に対する再生医療の症例はこちら
当院「リペアセルクリニック」の公式LINEでも情報を発信しているので、ぜひご覧ください。
目次
【結論】変形性股関節症の手術タイミングは症状や生活に合わせて判断
変形性股関節症のステージは前期・初期・進行期・末期の4段階ですが、手術を受ける明確なタイミングは存在しません。
股関節の状態が末期であっても、激しい痛みや生活への支障がなければ、保存療法(薬物療法など)で経過をみる場合があります。
一方で、変形性股関節症の前期や初期でも、患者さまが激しい痛みを訴えている場合は、手術の検討が必要です。
変形性股関節症の各ステージと、患者さま一人ひとりの症状は必ずしも一致しないため、手術は「必要性があるかどうか」で判断されます。
変形性股関節症における手術のタイミングを決めるポイント
変形性股関節症の手術を受ける場合、後悔しないための判断が必要です。
手術のタイミングを決める際には、以下の3つのポイントを考慮して決めます。
これらの正しい知識を身につけて、適切な治療を選択しましょう。
痛みの強さと日常生活への支障を考慮する
変形性股関節症の手術を受けるかどうかは、痛みの強さや日常生活への支障の程度を考慮して決めましょう。
初期段階で痛みが限定的かつ仕事や日常生活に支障がなければ、保存療法で経過をみるのも一つの選択です。
しかし、以下のような強い痛みが続く場合は、手術を検討するタイミングといえます。
- 夜眠れないほど痛い
- 歩くのがつらいほど強い痛み
- 安静にしていても痛みが続く
- 痛み止めが効かない
これらに該当して、日々の生活で「辛い」と感じている場合は、医師に手術を相談してみましょう。
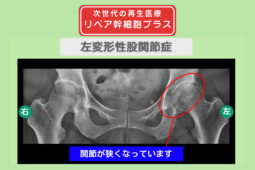
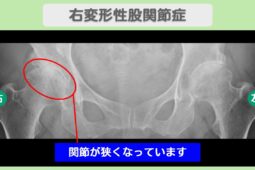
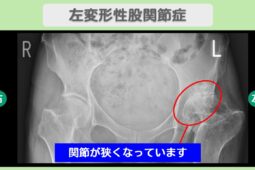
関節の変形度と画像診断の進行度を確認する
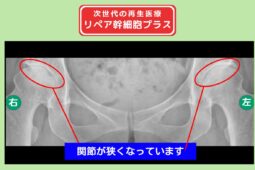
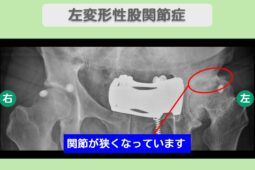
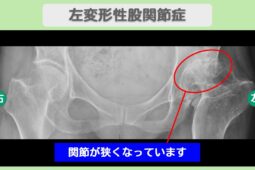
変形性股関節症の治療において、手術のタイミングを決める際は、関節の変形の程度が判断材料になります。
股関節の変形は進行期にあらわれるケースが多く、以下の画像検査で判定可能です。
| 検査の種類 | 検査できる症状 |
|---|---|
| レントゲン検査 | 股関節の変形・骨棘の形成・関節の隙間 |
| CT検査 | 股関節の変形・骨棘の詳細な形状・関節の隙間(レントゲンで分からない部分) |
| MRI検査 | 軟骨のすり減り・靭帯などの損傷・炎症の有無 |
骨の出っ張りを骨棘(こつきょく)といい、股関節の痛みや可動域制限を引き起こす原因となります。
歩行時のバランスも不安定にさせるため、骨棘が形成されている場合は、手術を選択肢に入れるタイミングです。
なお、軟骨や靭帯はレントゲン画像に写らないため、画像診断を受ける際には、CTやMRI検査ができるかどうか、事前に確認しておきましょう。
生活の質(QOL)や今後の人生設計を考慮する
変形性股関節症の手術を受ける際は、生活の質や今後の人生設計も考える必要があります。
「仕事を休めない」「手術が不安」などの理由で痛みを我慢すると、日常生活や趣味・スポーツなどの動作が制限されます。
変形性股関節症の痛みは歩行にも影響するため、毎日の通勤を苦痛に感じてしまう恐れもあります。
また、日本人は平均寿命が伸びているので、働き盛り(40〜60代など)で変形性股関節症になった場合は、痛みを伴う人生が何十年も続きます。
少しでも早いタイミングで手術を受け、今後の不安を取り除くなど、人生設計も考えておくとよいでしょう。
変形性股関節症の手術を行うタイミングが早い場合のデメリット
変形性股関節症の手術として行われる人工股関節置換術は、股関節の損傷部分を取り除き、人工の関節に置き換える手術です。
しかし、手術のタイミングが早すぎる場合にはデメリットもあります。
手術を検討する際は、これらのリスクも十分に理解しておきましょう。
人工関節の寿命を短くする可能性がある
人工関節が使用できるのは20年~30年ほどが目安です。
若いうちに人工関節にすると、数十年後に再度手術が必要になる可能性が高くなります。
とくに40代や50代で手術を受けた場合、70代や80代でもう一度手術を受けなければならない可能性があります。
再手術は初回の手術よりも技術的に困難で合併症のリスクも高くなるため、症状が軽い場合は様子を見ることも検討しましょう。
手術には合併症などのリスクも伴う
人工関節手術には、感染症や合併症のリスクがあります。
とくに免疫機能が低下している場合、手術後に感染症を引き起こすと重篤になる可能性があり、傷の治りが悪くなって再手術が必要になる恐れもあります。
感染症の確率を0%にすることはできないため、事前に十分な検査が必要です。
手術を検討する際は、これらのリスクと現在の症状を比較検討して判断しましょう。
変形性股関節症の手術後の生活
人工股関節置換術を受けた後の生活も手術を受けるかどうかの判断材料になります。
手術後の生活イメージを持ち、より適切な治療を選択してください。
痛みの大幅な軽減が期待できる
人工股関節置換術の最大のメリットは、股関節の痛みが大幅に軽減されることです。
手術前に歩行時や安静時に感じていた痛みがほとんどなくなり、生活の質が大きく向上します。
多くの患者さまが「手術を受けてよかった」と感じる理由は、この痛みの軽減効果です。
また、股関節の可動域も改善されるため、これまで痛みで制限されていた動作ができるようになることが期待できます。
手術後はリハビリが必要になる
人工股関節手術後は、約2〜3週間の入院期間とその後の継続的なリハビリが必要です。
手術翌日から理学療法士の指導のもと、段階的にリハビリを開始します。
最初はベッド上での運動から始め、徐々に立ち上がり、歩行訓練へと進んでいきます。
退院後も外来でのリハビリを継続していきますが、完全に日常生活に戻るまでは3〜6カ月程度かかります。
この期間は、仕事や家事など日常生活への影響も大きいため、あらかじめ回復に必要な時間を見据え、無理のない生活設計を立てておくことが大切です。
股関節に負担がかかる動作は避ける必要がある
人工股関節手術後は、股関節に負担がかかる動作や姿勢を避ける必要があります。
- あぐらや横座りなどを避ける
- ズボンや靴下を履くときは椅子に腰掛ける
- 過度な運動やスポーツを避ける
- 重いものを持たないようにする
- 入浴時は膝を大きく曲げないようにする
- 転倒を防ぐための生活環境を整える
適度な運動は股関節周りの筋肉を鍛えることにつながりますが、過度な運動は股関節の脱臼やゆるみを起こしてしまう可能性があります。
水泳やウォーキングなどの軽い運動は可能ですが、野球やサッカーなどの激しいスポーツは控えた方がよいでしょう。
変形性股関節症の手術を避けたい方は再生医療も選択肢の一つ
変形性股関節症の治療には、手術の他に再生医療という選択肢もあります。
再生医療とは、幹細胞を投与してすり減った軟骨などの回復に働きかける治療方法です。
手術による治療方法ではないため、皮膚の切開や入院を必要としません。
- 手術不要で体への負担が少ない
- 治療時間が短い
- スポーツへの早期復帰が目指せる
- 患者さま自身の幹細胞・血液を使用するため拒否反応のリスクが少ない
- 変形性膝関節症や半月板損傷なども治療の対象
再生医療について詳しくは、当院「リペアセルクリニック」の公式LINEで情報を発信しています。
症例紹介や簡易オンライン診断も行っているので、ぜひ一度チェックしてみてください。
変形性股関節症の手術を受けるタイミングは医師と相談して決めよう
変形性股関節症を治療する場合、手術を受けるタイミングは必ず医師と相談して決めることが大切です。
手術のタイミングや必要性は総合的に判断されるため、医師による問診・触診や、画像検査などが必要です。
定期的に通院し、医師に患部の状態をチェックしてもらい、相談の上で手術のタイミングを決めましょう。
ただし、手術には感染症などのリスクがあるほか、人工股関節置換術は入院やリハビリを伴うため歩けるようになるまで時間がかかります。
手術のリスクを回避したい方や、仕事復帰への時間をかけたくない方は、再生医療を選択肢に入れてみましょう。
再生医療は手術や入院の必要がなく、体にかかる負担も軽いため、高齢者も治療が受けられます。
変形性股関節症に対する再生医療について相談したい方は、お気軽に当院「リペアセルクリニック」へお問い合わせください。

監修者
坂本 貞範
Sadanori Sakamoto
医療法人美喜有会 理事長
「できなくなったことを、再びできるように。」
人生100年時代、皆様がより楽しく毎日を過ごせることの
お手伝いができれば幸甚の至りでございます。
略歴
1997年3月関西医科大学 医学部卒
1997年4月医師免許取得
1997年4月大阪市立大学(現大阪公立大学)医学部附属病院 勤務
1998年5月大阪社会医療センター附属病院 勤務
1998年9月大阪府立中河内救命救急センター 勤務
1999年2月国立大阪南病院 勤務
2000年3月野上病院 勤務
2003年3月大野記念病院 勤務
2005年5月さかもとクリニック 開設
2006年12月医療法人美喜有会設立 理事長就任
2019年9月リペアセルクリニック大阪院 開設
2021年5月リペアセルクリニック東京院 開設
2023年12月リペアセルクリニック札幌院 開設
関連する症例紹介
あわせて読みたいトピックス
-

股関節へのステロイド注射は痛い?期待できる効果と副作用について解説【医師監修】
-

変形性股関節症に効果的なストレッチ|自宅でできるメニューと注意点について解説
-

恥骨結合離開とは|妊娠中・出産後に発症しやすいのはなぜ?症状や治療法について解説
-

歩行障害の種類と特徴は?主な原因疾患や治療法・リハビリテーションについて解説
-
臼蓋形成不全は治る?治療法・やってはいけないことを医師が解説
-
乾癬性関節炎は治る?症状が落ち着くケースと再発を防ぐ考え方を解説
-
股関節のMRI検査でわかる病気一覧|検査費用やその他の画像検査との違いを解説
-
恥骨結合炎に効果的なストレッチ4選|注意点とおすすめのトレーニング方法について解説