- 再生治療
- 免疫細胞療法
- その他
高齢者の低カリウム血症とは?原因・症状・対処法を解説

高齢のご家族が「最近食欲がない」「だるそう」「ふらつきや転倒が増えた」と訴え、「もしかして低カリウム血症では」と心配されている方も多いのではないでしょうか。
ご本人が「年のせい」「疲れただけ」と片付けてしまい、ご家族が違和感を抱えているケースも少なくありません。
結論として、高齢者は若い世代に比べて低カリウム血症が起こりやすく、症状も重くなりやすい傾向があるとされています。
加齢による腎機能の低下、食事量の減少、複数の薬剤使用などが重なるためで、軽い不調に見えても背景に重要なサインが隠れていることがあります。
本記事では、高齢者に低カリウム血症が多い理由、主な症状、原因、放置リスク、受診の目安、治療と再発予防、近年研究が進む再生医療まで詳しく解説します。
高齢の方の体調変化は、早めに気づき早めに対応することが回復のカギとなります。
なお、加齢による機能低下や慢性疾患を抱えるご高齢の方には、近年再生医療が補完的な選択肢の一つとして注目されています。
再生医療とは、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、損傷した組織や臓器の修復、自己治癒力の向上を目指す治療法です。
リペアセルクリニックでは、手術や入院を必要とせず、身体への負担を抑えた再生医療を提供しています。
高齢の方の機能回復を目指した実際の症例については、以下の動画でご紹介しています。
【こんな方は再生医療をご検討ください】
- 慢性疾患(糖尿病・腎機能障害など)で長期治療を続けている
- 電解質異常を繰り返している
- 標準治療だけでは体調が安定しない
- 手術や入院が難しく身体への負担を抑えたい
- 補完的な選択肢として最新の治療を検討したい
再生医療について詳しく知りたい方は、当院(リペアセルクリニック)の公式LINEでも紹介していますので、ぜひ参考にしてください。
目次
低カリウム血症とは|高齢者に多い理由
低カリウム血症とは、血液中のカリウム濃度が基準値(3.5mEq/L)より低くなった状態です。
カリウムは、筋肉の収縮・神経の伝達・心臓のリズム維持など、全身の機能を支える重要な電解質のため、不足すると身体のさまざまな部位に影響が現れます。
とりわけ高齢者は低カリウム血症が起こりやすく、症状も重くなりやすいとされ、その背景には加齢に伴う複数の要因が重なる点があります。
| 高齢者で多い理由 | 概要 |
|---|---|
| 食事量の減少 | 食欲低下や咀嚼力の低下によりカリウム摂取量が減りやすい |
| 腎機能の低下 | 加齢で腎機能が落ちる カリウム排泄調整がうまくいかない場合がある |
| 複数の薬剤使用 | 利尿薬・下剤・甘草を含む漢方薬の併用が多くなる |
| 脱水になりやすい | のどの渇きを感じにくく水分摂取が不足しやすい |
| 慢性疾患の合併 | 高血圧・糖尿病・心疾患・腎疾患などの管理で電解質に影響が出やすい |
| 下痢・嘔吐への耐性低下 | 短期間の消化器症状でも電解質バランスが崩れやすい |
| サルコペニア・フレイル | 筋肉量の減少が進み、症状の影響を受けやすい |
「年のせい」と思われがちな不調の中に、低カリウム血症のサインが隠れているケースは少なくありません。
ご家族の様子に違和感を覚えたら、原因を放置せず医療機関での確認を検討することが大切です。
高齢者の低カリウム血症の主な症状
高齢者の低カリウム血症の主な症状は、若い世代と比べると非典型的なものが多く、見逃されやすい点に注意が必要です。
「最近元気がない」「食欲がない」といった漠然とした変化が、唯一のサインとなることもあります。
ここでは、ご家族が特に気づいてあげたい2つの代表的な症状について詳しく解説します。
だるさ・食欲低下
だるさや食欲低下は、高齢者の低カリウム血症で最初に現れやすい症状とされています。
「ご飯を食べる量が減ってきた」「食事中に疲れて途中でやめてしまう」「動くのを嫌がる」「日中ぼーっとしている」といった様子は、加齢のせいと片付けられがちですが、低カリウム血症の可能性も視野に入れる必要があります。
カリウムが不足すると、消化管の動きも鈍くなり、便秘・腹部膨満・吐き気を伴うことも多くなります。
食事量が減ると、さらにカリウム摂取が減り、悪循環に陥る点が特徴です。
また、「ぼーっとしている」「会話の反応が鈍い」「いつもと様子が違う」といった意識レベルの変化は、軽い意識障害の前兆である可能性もあります。
「年のせい」「疲れているだけ」と決めつけず、変化が数日〜数週間続く場合は、かかりつけ医での血液検査を検討してください。
筋力低下・転倒しやすさ
筋力低下や転倒しやすさは、高齢者の低カリウム血症で特に注意すべきサインです。
「立ち上がりが遅くなった」「階段で踏ん張れない」「歩いていてふらつく」「最近よく転ぶ」といった変化は、骨折・打撲・寝たきりにつながる重大な前兆になり得ます。
カリウムは筋肉の収縮に関わるため、不足すると下肢の脱力感、ふくらはぎのつり(こむら返り)、手足のしびれが出やすくなります。
もともとサルコペニア(加齢による筋肉量減少)・フレイル(虚弱)が進んでいる方では、軽い低カリウム血症でも転倒・骨折のリスクが大きく増すことがあります。
転倒は、骨折→寝たきり→認知機能低下→誤嚥性肺炎へと連鎖する可能性があるため、「最近よく転ぶ」「ふらつきが増えた」というサインは見逃さないことが大切です。
家族や介護者がいち早く気づき、医療機関での評価へつなげることが、重大な事態を避ける第一歩になります。
高齢者で起こりやすい原因
高齢者で低カリウム血症が起こりやすい原因は、日常生活と密接に関係するものが多く、複数の要因が重なって発症するケースが大半です。
| 原因 | 具体例 |
|---|---|
| 利尿薬の使用 | 高血圧・心不全・むくみの治療で使われる 長期使用でカリウムが失われやすい |
| 下剤の継続使用 | 便秘対策で常用するうちに腸からカリウムが失われる |
| 食事摂取の不足 | 食欲低下・咀嚼困難・偏食 野菜や果物の摂取不足 |
| 脱水 | のどの渇きを感じにくく水分摂取が不足 夏場や発熱時に起こりやすい |
| 下痢・嘔吐 | 急性胃腸炎や薬の副作用で消化器症状が続く |
| 慢性疾患 | 糖尿病・腎機能障害・心不全・原発性アルドステロン症など |
| 甘草を含む漢方薬 | 芍薬甘草湯など長期服用でカリウム喪失を起こすことがある |
| 入院・寝たきり | 食事量低下・点滴での栄養管理 急性期に電解質バランスが崩れやすい |
多くの高齢者は複数の薬を服用しており、複数の慢性疾患を抱えているため、これらの要因が重なり合って低カリウム血症のリスクを高めています。
特に「利尿薬+下剤+食事量の減少」というパターンは要注意で、薬の見直しと栄養管理が同時に必要になります。
放置するとどうなる?
高齢者の低カリウム血症を放置すると、重症化のリスクが若い世代より高くなるとされています。
ベースに加齢による予備力の低下や慢性疾患があるため、軽症から急激に重症化することもあるため油断できません。
| 放置によるリスク | 概要 |
|---|---|
| 不整脈の悪化 | 脈の乱れ・心房細動・心室性不整脈 心停止のリスクも高まる |
| 意識障害 | ぼんやり・反応の鈍化が進行 せん妄(急性の意識混濁)を起こすこともある |
| 転倒・骨折 | 筋力低下・ふらつきから転倒 大腿骨頸部骨折は寝たきりにつながる |
| 麻痺性イレウス | 腸の動きが止まり激しい便秘 食事摂取がさらに困難になる |
| 呼吸筋の麻痺 | 呼吸が浅く弱くなる 誤嚥性肺炎のリスクも高まる |
| 基礎疾患の悪化 | 心不全・糖尿病・腎機能障害の管理が困難に |
| フレイルの進行 | 虚弱が進み、生活自立度が低下する |
高齢者の場合、「転倒→骨折→寝たきり→誤嚥性肺炎」という負の連鎖に陥るリスクが大きいため、早期対応が特に重要です。
「ちょっと元気がない」程度の変化でも、見逃さず医療機関で原因を確認することが、健康寿命を守る基本となります。
受診の目安と検査方法
受診の目安は、ご本人や家族が「いつもと違う」と感じる変化が数日〜数週間続いている場合です。
高齢者は症状を訴えにくく、また「年だから仕方ない」と片付けがちなため、家族の観察が早期発見の決め手になります。
【家族が気づきたいサイン】
- 食欲が落ちて食事量が明らかに減った
- だるそうで動きたがらない
- 会話の反応が鈍い・ぼーっとしている時間が増えた
- 立ち上がりや歩行がふらつく
- 最近転ぶことが増えた
- こむら返りやしびれを訴えることが増えた
- 便秘や腹部の張りが続いている
- 動悸や息切れを訴える
- 利尿薬・下剤を長期使用している
受診先は、かかりつけ医・内科・腎臓内科・内分泌内科が基本となります。
強い動悸や意識の変化、極端な脱力がある場合は、ためらわず救急外来へ相談しましょう。
| 検査方法 | 内容 |
|---|---|
| 血液検査 | 血清カリウム値・他の電解質・腎機能などを測定 |
| 尿検査 | 尿中カリウム濃度を測定し、腎臓からの喪失を評価 |
| 心電図検査 | 不整脈やT波・U波の変化を評価 |
| 問診(服薬歴・食事歴) | 利尿薬・下剤・漢方薬・サプリの使用状況 普段の食事内容を確認 |
| ホルモン検査(必要時) | 原発性アルドステロン症などの除外 |
| 画像検査(必要時) | 副腎の腫瘍などを評価するためのCT・MRI |
血液検査は短時間でできるため、まずはかかりつけ医に相談して血液検査を受けるのが現実的な第一歩です。
結果に応じて、専門医への紹介や追加検査が検討されます。
高齢者の低カリウム血症の治療法
高齢者の低カリウム血症の治療は、症状の重さ・原因・併存疾患・服薬状況を総合的に判断して進められます。
急速にカリウムを補正しようとすると不整脈などの危険があるため、慎重なモニタリングが基本となります。
| 治療法 | 内容 |
|---|---|
| 食事によるカリウム補給 | バナナ・芋類・豆類・野菜などを食事に取り入れる 嚥下機能に応じた形態調整も |
| 経口カリウム製剤 | 医師の処方により錠剤や粉末を服用 軽〜中等度のケースに使用 |
| 点滴によるカリウム補給 | 中等度〜重症で静脈内投与 心電図モニターをつけて慎重に管理 |
| 原因薬剤の見直し | 利尿薬・下剤・漢方薬の種類変更や用量調整 カリウム保持性利尿薬への切り替えを検討 |
| 原因疾患の治療 | 高血圧・糖尿病・心不全・腎機能障害などの管理を最適化 |
| 栄養管理 | 管理栄養士による食事指導 必要に応じて栄養補助食品を活用 |
| 水分管理 | 脱水予防のための水分摂取の目安を医師と相談 心不全がある方は飲水量に注意 |
| 入院加療(必要時) | 重度の電解質異常・意識障害・不整脈がある場合は入院での管理 |
高齢者の治療では、「補正のスピード」「他の電解質との連動」「ポリファーマシー(多剤併用)の整理」に特に配慮されます。
家族・本人・主治医・薬剤師・管理栄養士などが連携することで、安全に改善へと導くことができます。
再発予防と日常生活のポイント
再発予防と日常生活のポイントは、食事・水分・薬の管理・定期検査の4つを軸に整えることが基本です。
高齢者は再発しやすいため、「症状が落ち着いたから終わり」ではなく、継続的な管理が必要となります。
| 日常生活のポイント | 具体的な内容 |
|---|---|
| バランスの取れた食事 | 野菜・果物・芋類・豆類などからカリウムを摂取 嚥下しやすい形態を工夫 |
| こまめな水分補給 | のどの渇きを感じにくいため、時間を決めて飲む 夏場は特に注意 |
| 薬の管理 | 利尿薬・下剤を自己判断で増やさない かかりつけ薬剤師との連携 |
| 便秘対策 | 下剤に頼りすぎず食物繊維や水分で改善を図る 適度な運動も有効 |
| 下痢・嘔吐への早期対応 | 経口補水液の活用 長引く場合はすぐ受診 |
| 転倒予防 | 家のなかの段差解消・手すり設置 適度な運動で筋力維持 |
| 定期的な血液検査 | 慢性疾患を抱えている方は3〜6カ月ごとの検査が安心 |
| 家族の見守り | 食事量・水分量・体調変化を家族や介護者で共有 |
「本人だけで管理する」のではなく「家族・医療・介護のチームで支える」姿勢が、再発予防のカギとなります。
少しでも変化を感じたら、早めにかかりつけ医に相談しましょう。
慢性的な体内機能低下に対する再生医療という選択肢
加齢による機能低下や慢性疾患を抱えるご高齢の方には、近年慢性的な体内機能低下に対する補完的なアプローチとして再生医療が注目されています。
幹細胞を用いた治療は、損傷した臓器(膵臓・腎臓など)や血管の修復、自己治癒力の向上を目指すアプローチとして研究が進められています。
再生医療は、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、組織の修復や機能の維持をサポートする治療法です。
手術や入院を必要とせず、身体への負担を抑えられる点が特徴とされています。
| 治療法 | 特徴 |
|---|---|
| 自己脂肪由来幹細胞治療 | 患者自身の脂肪から採取した幹細胞を培養し投与 拒絶反応のリスクが低く安全性が高い |
| PRP(多血小板血漿)療法 | 血液中の血小板を濃縮し損傷部位に注入 成長因子が組織修復をサポート |
| 分化誘導による次世代再生医療 | 幹細胞を損傷部位へ集中的に誘導 従来の幹細胞治療より高い修復力が期待される |
リペアセルクリニックでは、冷凍保存を行わないフレッシュな細胞を1回あたり最大2億個投与できる体制を整えており、培養したての新鮮な細胞で治療を行える点が強みです。
冷凍保存による細胞の質の低下を避け、幹細胞の生存率・活動率を高く保てるとされています。
低カリウム血症そのものを再生医療で治療するわけではなく、背景にある糖尿病・腎機能障害などの慢性疾患のサポートとして検討される領域です。
標準治療を継続することが大前提であり、補完的な選択肢として関心がある方は、専門医療機関で十分な説明を受けたうえで検討することが重要となります。
関連情報は以下のページも参考にしてください。
まとめ|高齢者の体調変化は早めの対応が重要
高齢者の低カリウム血症は、若い世代と比べて起こりやすく、症状も重くなりやすい傾向があります。
背景には、加齢による腎機能の低下、食事量の減少、複数の薬剤使用、脱水、慢性疾患などが重なるという特徴があります。
主な症状は、だるさ・食欲低下・筋力低下・転倒しやすさ・意識レベルの変化・こむら返り・便秘などで、いずれも「年のせい」と片付けられやすい点に注意が必要です。
原因として、利尿薬・下剤・甘草を含む漢方薬の継続使用、食事摂取の不足、脱水、下痢・嘔吐、糖尿病・腎機能障害などの慢性疾患があります。
放置すると、不整脈・意識障害・転倒・骨折・誤嚥性肺炎・基礎疾患の悪化など、命に関わる事態に進行する可能性があります。
診断は血液検査で速やかに行えるため、ご家族が「いつもと違う」と感じたら、早めにかかりつけ医に相談することが大切です。
治療はカリウム補給・原因薬剤の見直し・栄養管理・原疾患の治療を組み合わせ、慎重に進められます。
再発予防には、バランスの取れた食事、こまめな水分補給、薬の管理、便秘対策、転倒予防、定期的な血液検査、家族の見守りが欠かせません。
背景にある慢性疾患の管理に対しては、近年補完的な選択肢として再生医療の研究も進められています。
リペアセルクリニックでは、冷凍しないフレッシュな幹細胞を用いた治療や、PRP療法、分化誘導による次世代再生医療など、身体への負担を抑えた治療を提供しています。
高齢の方の機能回復を目指した実際の症例については、以下の動画でも紹介していますのでご覧ください。
再生医療についてさらに詳しく知りたい方は、当院の公式LINEでも最新情報や症例を公開していますので、ぜひご登録ください。

監修者
岩井 俊賢
Toshinobu Iwai
医師
関連する症例紹介
-

“リペア幹細胞” 両膝の痛みが大幅に軽減!痛みのない日常を取り戻す!両変形性ひざ関節症 40代 女性
-
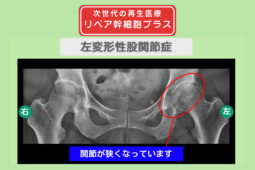
リペア幹細胞プラス【分化誘導】痛み10段階中10が4に!靴下が履ける日常を取り戻した!変形性股関節症 50代 女性
-
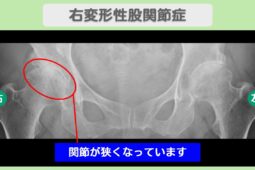
“リペア幹細胞” 痛み10段階中4が2に!手術を回避して日常を取り戻す!右変形性股関節症 70代 女性
-
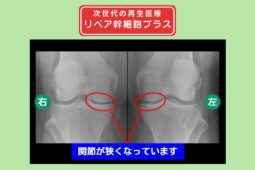
リペア幹細胞プラス【分化誘導】 痛み10段階中6が1に!テニス復帰も夢じゃない! 両変形性ひざ関節症 60代 女性
-
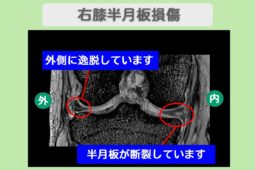
“リペア幹細胞” 右膝痛み4が0に完全消失!快適な歩行を取り戻した!両膝変形性関節症 70代 女性
-
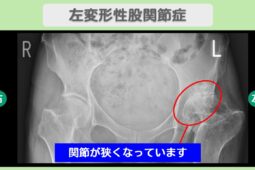
“リペア幹細胞” 痛み10段階中10が2に!人工関節を回避! 左変形性股関節症 60代女性