- ひざ関節
- 再生治療
膝の負担を減らす方法とは?日常生活と運動のポイントを解説

膝の痛みや違和感があり、「日常生活で膝の負担を減らしたい」と感じている方は多いのではないでしょうか。
立ち上がるたびに痛む、長く歩けない、階段がつらい、しゃがめない…そんな日常の不便さは、膝への負担の積み重ねが原因となっていることが多くあります。
結論として、膝への負担は日常動作・体重・筋力・姿勢によって大きく変わり、適切な対策で確実に軽減できるとされています。
正しい動作の習慣化、体重管理、筋力維持、サポートアイテムの活用を組み合わせることで、痛みの予防と進行抑制が目指せます。
本記事では、膝に負担がかかる原因、負担を減らす基本ポイント、日常生活でできる軽減法、膝にやさしい運動、やってはいけない行動、痛みが続く場合の対処法、関節機能改善を目指す再生医療まで詳しく解説します。
毎日の小さな工夫が、膝の健康を守る最大の力となります。
なお、痛みが慢性化していたり、変形性膝関節症などで関節機能の低下が進んでいる方には、近年再生医療が補完的な選択肢の一つとして注目されています。
再生医療とは、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、損傷した軟骨や関節組織の修復、自己治癒力の向上を目指す治療法です。
【こんな方は再生医療をご検討ください】
- 膝の慢性的な痛みでお悩みで保存療法だけでは改善しない
- 変形性膝関節症の進行を止めたい
- ヒアルロン酸注射の効果が薄れてきた
- 手術を勧められているが避けたい
- 身体への負担を抑えて関節機能の改善を目指したい
再生医療について詳しく知りたい方は、当院(リペアセルクリニック)の公式LINEでも紹介していますので、ぜひ参考にしてください。
目次
膝に負担がかかる原因とは
膝に負担がかかる原因を知ることが、対策の第一歩です。
「ただ年齢のせい」と思いがちですが、実は日常の習慣・姿勢・筋力・体重など、変えられる要因が大きく関わっています。
| 負担の原因 | 概要 |
|---|---|
| 体重増加・肥満 | 体重1kg増で膝への負担は3〜4kg増える 歩行・階段でさらに膝への衝撃が拡大 |
| 筋力の低下 | 特に大腿四頭筋(太もも前面)の衰え 関節のクッション機能が低下 |
| 姿勢の悪さ | 猫背・反り腰・O脚で膝に偏った負担 歪んだ動作で軟骨が摩耗 |
| 長時間の立ち仕事 | 同じ姿勢の継続で膝への持続的な負荷 |
| 運動不足・運動過多 | 動かなさすぎても動きすぎても膝に負担 |
| 深い屈曲動作 | 正座・しゃがみ・あぐら 膝関節を深く折りたたむ動作 |
| 硬い路面での運動 | アスファルトでのジョギング・ジャンプ動作 |
| 不適切な靴 | クッション性の低い靴・サイズの合わない靴 |
| 加齢による軟骨の摩耗 | 年齢を重ねると軟骨が薄くなりやすくなる |
| 怪我の既往 | 半月板損傷・靭帯損傷後は変形性関節症のリスク増 |
とくに「体重」「筋力」「姿勢・動作」の3つが膝負担の中核要因であり、これらを意識することが負担軽減の最短ルートです。
「変えられる要因」と「変えにくい要因」を区別し、できることから取り組むことが大切です。
膝の負担を減らす基本ポイント
膝の負担を減らす基本ポイントは、体重管理・筋力維持・正しい動作の3つが軸となります。
| 基本ポイント | 具体的な内容 |
|---|---|
| 体重管理 | BMIの適正化 1kg減で膝負担3〜4kg減 |
| 筋力維持・強化 | 大腿四頭筋・ハムストリングス・お尻の筋肉 関節を支える筋肉の維持 |
| 正しい動作 | 歩き方・立ち上がり方・階段の使い方 |
| 柔軟性の維持 | ストレッチで関節の動きを保つ |
| 適切な靴選び | クッション性・フィット感を重視 |
| サポーター・装具 | 膝への負担分散・安定性向上 |
| 休息と冷温対策 | 無理せず休む 冷えに注意 |
| 早めの受診 | 違和感の段階で整形外科を受診 |
「体重を整える」「筋肉で支える」「動作を見直す」の3本柱を意識するだけで、膝の負担は大きく減らせます。
1つずつ完璧を目指すより、複数の対策を少しずつ取り入れる方が継続しやすく、結果的に効果も高まります。
日常生活でできる膝の負担軽減法
日常生活でできる膝の負担軽減法を整理することで、無理なく毎日続けられる対策を見つけられます。
ここでは、日常で意識したい2つの実践ポイントについて詳しく解説します。
正しい歩き方
正しい歩き方を身につけることは、膝の負担を減らす最も基本的で効果的な習慣です。
| 正しい歩き方のポイント | 具体的な内容 |
|---|---|
| かかとから着地 | かかと→足裏全体→つま先と体重移動 衝撃を分散させる |
| 姿勢を正す | 背筋を伸ばし、目線は前方 猫背を避ける |
| 歩幅は無理せず | 広げすぎると膝に負担 自然な歩幅で |
| 足の向き | つま先がまっすぐ前を向く 内股・がに股を避ける |
| 腕も振る | 腕を振ることで全身のバランスが整う |
| 膝を伸ばし切らない | 完全に伸ばし切ると関節に負担 軽く曲げる |
| ゆっくりリラックスして | 急ぎ足は膝への衝撃を増やす |
「歩く」というシンプルな動作も、意識を変えるだけで膝への負担を大きく減らせます。
長距離歩く場合は、ウォーキングシューズなどクッション性の高い靴を選ぶことも大切です。
階段・立ち座りの工夫
階段・立ち座りの工夫は、膝に最も負荷のかかる動作だからこそ、ちょっとした意識で大きな違いが生まれます。
| 場面 | 工夫 |
|---|---|
| 階段を上るとき | 健側の足から先に上る 手すりを必ず使う 急がない |
| 階段を下りるとき | 患側の足から先に下りる 手すりを使う 降りるときが一番負担大 |
| 椅子から立つとき | 手で支えて立つ 反動を使わない 足を引き寄せてから立ち上がる |
| 椅子に座るとき | 深く腰を下ろす前に手で支える ゆっくり座る |
| 床から立ち上がるとき | テーブル・椅子につかまる 四つん這いから片膝立ち→立位 |
| 和式から洋式へ | 座椅子より椅子 布団よりベッド 和式トイレは洋式に |
| 補助具の活用 | 杖・歩行器・手すりを遠慮せず使う |
「手すりを使う」「ゆっくり動く」「補助具を活用する」のは「弱さ」ではなく「賢い選択」です。
無理して頑張るより、適切に頼る方が膝への負担を減らし、長く健康な膝を保てます。
正座などの深い屈曲動作で痛みを感じる場合は、以下の記事も参考にしてください。
膝にやさしい運動
膝にやさしい運動を取り入れることは、痛みのある膝でも進行を防ぐために重要です。
「動かさない」のではなく「賢く動かす」ことで、筋力・柔軟性・関節機能を保てます。
ここでは、膝にやさしい3つのアプローチについて詳しく解説します。
太ももの筋トレ(大腿四頭筋)
大腿四頭筋(太もも前面の筋肉)の強化は、膝の負担軽減で最も重要な運動です。
大腿四頭筋がしっかり働くことで、膝関節を安定させ、軟骨へのダメージを減らせます。
| トレーニング | やり方 |
|---|---|
| パテラセッティング | 仰向けで膝下にタオルを敷き、膝を伸ばすように力を入れる 5〜10秒×10回 |
| SLR(下肢伸展挙上) | 仰向けで片足を伸ばしたまま床から30cm上げ5秒キープ 左右10回 |
| 椅子スクワット | 椅子から立ち上がる動作を繰り返す 10〜15回 |
| かかと上げ | 立ったままかかとを上げる ふくらはぎ強化と血流促進 |
| 水中ウォーキング | プールで歩く 浮力で膝への負担が大幅に軽減 |
| エアロバイク | 体重がかからず可動域を保てる |
運動は「痛みのない範囲で」「無理なく続けられる量で」「毎日少しずつ」が3原則です。
痛みが強いときは無理せず休み、医師や理学療法士に相談してから取り組むと安心です。
ストレッチ
ストレッチは、関節の動きをスムーズに保ち、筋肉の柔軟性を維持することで、膝への負担を間接的に減らします。
| ストレッチ | やり方 |
|---|---|
| 大腿四頭筋ストレッチ | 立位で足首を持ち、お尻に近づける 太もも前面を伸ばす |
| ハムストリングスストレッチ | 座位で片足を伸ばし上半身を倒す 太もも裏を伸ばす |
| ふくらはぎストレッチ | 壁に手をついて片足を後ろに伸ばす かかとを床につけて |
| 股関節ストレッチ | あぐらで前に上半身を倒す 股関節の柔軟性 |
| 膝のお皿モビライゼーション | 膝を伸ばした状態でお皿をゆっくり動かす 膝関節の動きをスムーズに |
| 入浴後の習慣化 | 体が温まったあとは効果的 柔らかく伸びやすい |
ストレッチは「痛気持ちいい」程度で止めるのがコツです。
無理に伸ばすとかえって筋肉や関節を痛めることがあるため、リラックスして行いましょう。
サポーターや靴の活用
サポーターや靴の活用は、自分自身の体だけでなく外部の力を借りて膝の負担を減らす重要な手段です。
| アイテム | 特徴 |
|---|---|
| 膝サポーター | 膝関節を安定させる 軽度の支持から強い固定まで種類豊富 |
| クッション性のある靴 | ウォーキングシューズ・スニーカー 衝撃を吸収する |
| インソール(中敷き) | アーチサポート機能 足裏の体重分散を改善 |
| 足底板(医療用) | 医師・義肢装具士が作成するオーダーメイド |
| 杖 | 体重を分散 痛みのある側と反対の手で持つ |
| 歩行器・カート | 長距離歩く際の負担軽減 |
| 膝用クッション | 床に膝をつくときの保護 家事・園芸など |
サポーターや装具は「目的に合ったものを選ぶ」「正しく使う」ことが重要です。
選び方に迷う場合は、整形外科・薬局・専門店で相談すると、自分に合うものが見つかりやすくなります。
やってはいけない行動
膝の負担を増やしてしまうやってはいけない行動を知ることは、悪化を防ぐ重要な視点です。
【避けたいNG行動】
- 痛みを我慢して激しい運動を続ける
- 準備運動なしで急に走る・跳ぶ
- 長時間同じ姿勢を続ける
- 正座・あぐら・しゃがみを頻繁に行う
- 体重増加を放置する
- サイズの合わない靴・ヒールの高い靴で長時間歩く
- 膝が冷える環境で過ごす
- 痛み止めだけに頼って根本対策をしない
- 整形外科の受診を先送りする
- 膝に良いと聞いた情報をうのみに自己判断で実践する
とくに「痛みを我慢する」「急な動作」「長時間の負荷」の3つは、膝の負担を一気に増やす典型的な悪化要因です。
「これくらい大丈夫」と思って続けた習慣が、実は膝を確実に痛めていることもあります。
痛みが続く場合の対処法
セルフケアを続けても痛みが続く場合は、自己判断で放置せず医療機関を受診しましょう。
| 対処法 | 内容 |
|---|---|
| RICE処置 | 急性痛の場合は安静(Rest)・冷却(Ice)・圧迫(Compression)・挙上(Elevation) |
| 湿布・温熱パッド | 炎症が強い時期は冷湿布 慢性期は温熱が有効な場合も |
| 市販の鎮痛剤 | 短期的な痛み軽減 長期使用は要相談 |
| 整形外科の受診 | レントゲン・MRI検査で原因を特定 |
| 薬物療法 | 消炎鎮痛剤・湿布などを医師が処方 |
| ヒアルロン酸注射 | 関節内に注射して潤滑機能を補う |
| リハビリ・運動療法 | 理学療法士の指導下で正しい運動 |
| 物理療法 | 電気・温熱・超音波で痛みと炎症を緩和 |
| 装具療法 | サポーター・足底板で関節保護 |
「2週間以上続く痛み」「腫れ・熱感・水が溜まる」「安静時にも痛む」などの症状がある場合は、早めの受診が大切です。
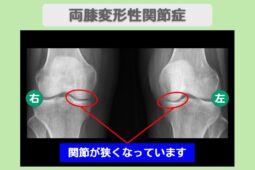
放置すると変形性膝関節症の進行や、より重篤な疾患の見逃しにつながる可能性があります。
関節機能改善を目指す再生医療という選択肢
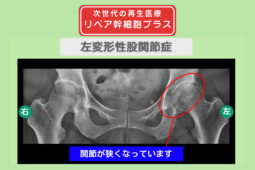
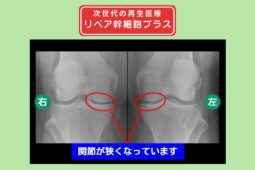
慢性的な膝の痛みや、保存療法では改善が見られない関節機能の低下に対して、近年関節機能改善を目指す再生医療が選択肢の一つとして注目されています。
幹細胞やPRPを用いた治療は、損傷した軟骨や関節組織の修復、炎症の抑制、自己治癒力の向上を目指すアプローチとして研究と臨床が進められています。
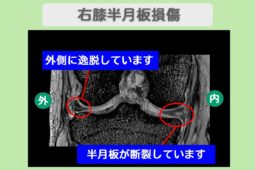
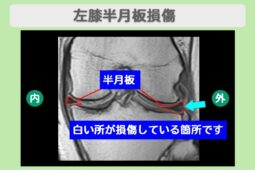
変形性膝関節症や半月板損傷、慢性関節痛は、リペアセルクリニックの主要な治療領域の一つで、多くの患者さまへの治療実績があります。
再生医療は、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、組織の修復や機能の維持をサポートする治療法です。
手術や入院を必要とせず、身体への負担を抑えられる点が特徴とされています。
| 治療法 | 特徴 |
|---|---|
| 自己脂肪由来幹細胞治療 | 患者自身の脂肪から採取した幹細胞を培養し関節内に投与 軟骨修復をサポート |
| PRP(多血小板血漿)療法 | 血液中の血小板を濃縮し関節内に注入 成長因子が炎症抑制と組織修復をサポート |
| 分化誘導による次世代再生医療 | 幹細胞を損傷部位へ集中的に誘導 従来の幹細胞治療より高い修復力が期待される |
リペアセルクリニックでは、冷凍保存を行わないフレッシュな細胞を1回あたり最大2億個投与できる体制を整えており、培養したての新鮮な細胞で治療を行える点が強みです。
冷凍保存による細胞の質の低下を避け、幹細胞の生存率・活動率を高く保てるとされています。
関節への局所投与のため、全身への負担が少なく、外来治療として受けられる点も特徴です。
標準治療(保存療法)を継続することが大前提であり、関心がある方は整形外科の主治医と相談したうえで専門医療機関で十分な説明を受けることが重要となります。
再生医療の基本的な仕組みについて詳しい情報は、以下のページも参考にしてください。
まとめ|日常の工夫で膝の負担は減らせる
膝への負担は、体重・筋力・姿勢・動作・運動習慣・履物など、日常生活の積み重ねによって大きく変わります。
負担を減らす基本ポイントは、体重管理(BMIの適正化)・大腿四頭筋などの筋力維持・正しい動作の習慣化・柔軟性の維持・適切な靴選び・サポーター活用・休息と冷温対策・違和感の段階での早めの受診の8つです。
日常生活では、かかとから着地する正しい歩き方、姿勢を正す意識、無理のない歩幅、階段では手すりを使い患側から下りる、椅子の立ち座りで反動を使わない、和式から洋式の生活への切り替えを意識しましょう。
膝にやさしい運動は、大腿四頭筋を中心とした筋力トレーニング(パテラセッティング・SLR・椅子スクワット・水中ウォーキング・エアロバイク)、ストレッチ(大腿四頭筋・ハムストリングス・ふくらはぎ・股関節・膝のお皿)、サポーター・クッション性のある靴・インソール・杖などのアイテム活用がポイントです。
避けたいNG行動は、痛みを我慢した激しい運動・準備運動なしの急な動作・長時間同じ姿勢・頻繁な深屈曲動作・体重増加の放置・不適切な靴・冷えの放置・痛み止めへの依存・受診の先送り・自己判断などです。
痛みが続く場合は自己判断で放置せず、整形外科でレントゲン・MRI検査を受け、薬物療法・ヒアルロン酸注射・運動療法・物理療法・装具療法などの保存療法を継続しましょう。
保存療法で十分な改善が見られない場合は、近年関節機能改善を目指す再生医療が補完的な選択肢の一つとして注目されています。
リペアセルクリニックでは、冷凍しないフレッシュな幹細胞を用いた治療や、PRP療法、分化誘導による次世代再生医療など、身体への負担を抑えた治療を提供しています。
膝の負担と水溜まりについての専門医解説は、以下の動画でも紹介していますのでご覧ください。
再生医療についてさらに詳しく知りたい方は、当院の公式LINEでも最新情報や症例を公開していますので、ぜひご登録ください。

監修者
坂本 貞範
Sadanori Sakamoto
医療法人美喜有会 理事長
「できなくなったことを、再びできるように。」
人生100年時代、皆様がより楽しく毎日を過ごせることの
お手伝いができれば幸甚の至りでございます。
略歴
1997年3月関西医科大学 医学部卒
1997年4月医師免許取得
1997年4月大阪市立大学(現大阪公立大学)医学部附属病院 勤務
1998年5月大阪社会医療センター附属病院 勤務
1998年9月大阪府立中河内救命救急センター 勤務
1999年2月国立大阪南病院 勤務
2000年3月野上病院 勤務
2003年3月大野記念病院 勤務
2005年5月さかもとクリニック 開設
2006年12月医療法人美喜有会設立 理事長就任
2019年9月リペアセルクリニック大阪院 開設
2021年5月リペアセルクリニック東京院 開設
2023年12月リペアセルクリニック札幌院 開設