- 再生治療
- 免疫細胞療法
ステージ3の大腸がんと診断されたら?治療の流れ・生存率・再発率・余命について医師が解説

ステージ3の大腸がんは、周囲のリンパ節(体内の免疫に関わる小さなしこり)に転移している段階です。
適切な治療が必要ですが、適切な治療を行えば完治や長期生存が十分に期待できる段階でもあります。
この記事では、大腸がんステージ3の定義・生存率・治療法・再発率について、医師が分かりやすく解説します。
またステージ3では、手術や術後補助化学療法によって治療を進めていきますが、「再発リスクを少しでも下げたい」「体力や免疫力を整えたい」という方は、免疫細胞療法が補助的な選択肢の一つとなります。
免疫細胞療法は、ご自身の血液から採取した免疫細胞を培養・活性化し体内に戻すことで、体が本来持っている免疫機能を高め、がん細胞への攻撃力の強化を目指す治療法です。
>>当院のNK細胞免疫療法についてはこちら
「今の治療と併用できるのか知りたい」「自分は対象になるのか相談したい」という方は、当院(リペアセルクリニック)の公式LINEにて情報発信・無料相談を行っておりますので、併せてご覧ください。
目次
大腸がんステージ3とは|腸の深部まで進行し、リンパ節転移がある段階
大腸がんステージ3とは、がんの深さ(腸の壁にどれだけ深く入り込んでいるか)に関わらず、大腸の周囲にあるリンパ節への転移が認められる状態を指します。
リンパ節とは、体内に網の目のように張り巡らされたリンパ管の途中にある小さな組織で、細菌やがん細胞をせき止める役割を果たしています。
ステージ3は、肝臓や肺などの遠く離れた臓器への転移(遠隔転移)はまだない状態です。
しかし、リンパ節を通じてがん細胞が全身に広がるリスクがあります。
そのため、手術でがんを取り除くだけでなく、薬による治療(化学療法)を組み合わせた治療戦略が必要になります。
ステージ3は進行したがんではありますが、適切な治療によって根治(完全に治すこと)を目指せる段階です。
正しい知識を持って、治療に前向きに取り組みましょう。
TNM分類でステージ3と判断される基準
大腸がんのステージは、以下の「TNM分類」という国際的な基準で判断されます。
- T因子(Tumor):がんが大腸の壁にどれくらい深く入り込んでいるか
- N因子(Node):リンパ節への転移の程度(転移しているリンパ節の数や範囲)
- M因子(Metastasis):肝臓や肺などへの遠隔転移の有無(ステージ3では転移なし)
ステージ3はこの遠隔転移がない状態のため、まだ全身への広がりを抑えられる段階です。
ステージ3A・3B・3Cの定義
ステージ3の中でもさらに細かい分類は、以下の「3A・3B・3C」の3つです。
| 分類 | 主な特徴 | 再発リスクの目安 |
|---|---|---|
| ステージ3A | がんの深さが比較的浅く(腸の筋肉層まで)、リンパ節転移が1〜3個の場合 | 中程度 |
| ステージ3B | がんが腸の外側まで深く入り込んでいる、またはリンパ節転移が4個以上ある場合 | やや高い |
| ステージ3C | リンパ節転移が7個以上、または主要なリンパ節への転移がある場合 | 高い |
ステージ3Cは再発リスクが高いため、より強力な治療が検討されます。
日本における罹患率|大腸がんは身近ながん
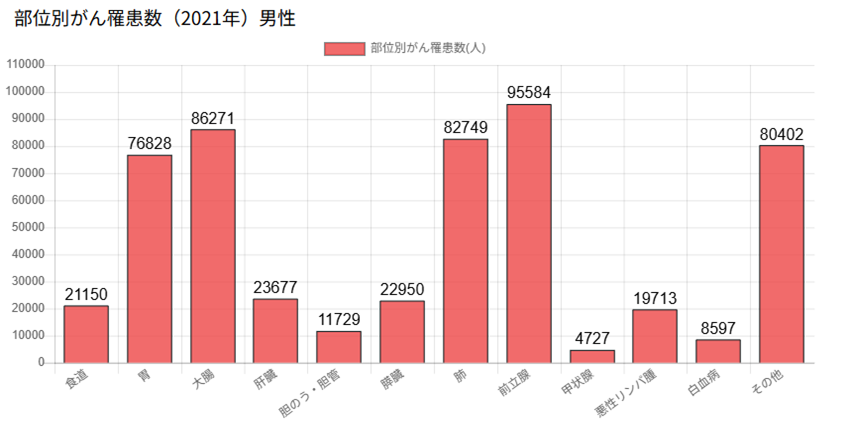
※画像引用元:日本対がん協会「がんの部位別統計」
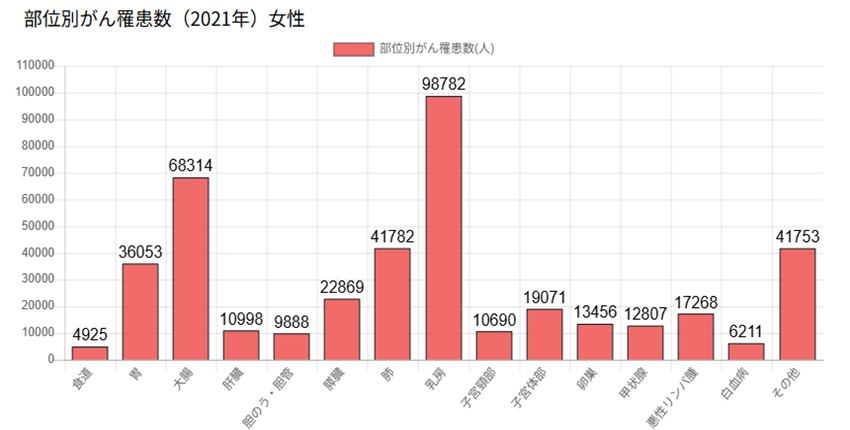
※画像引用元:日本対がん協会「がんの部位別統計」
厚生労働省が公開した2021年のデータによると、新たにがんと診断された人のうち、大腸がんは男女合わせて約15万4,000人と、全がんの中で最も多い部位となっています。
男性では前立腺がんに次いで2位、女性では乳がんに次いで2位と、性別を問わず発症率が高い病気です。
年齢との関係では、40代から罹患率が上がり始め、高齢になるほど発症しやすくなる傾向があります。
また近年は食生活の欧米化(肉類や脂質の多い食事)や運動不足などの影響により、50歳未満の比較的若い世代での発症も増加傾向にあります。
大腸がんは決して高齢者だけの病気ではないため、幅広い年代で注意が必要です。
大腸がんステージ3の生存率・余命
国立がん研究センターの2014〜2015年診断例のデータによると、大腸がんステージ3(Ⅲ期)の5年生存率は68.7%、がん以外の死因を除いて算出した生存率は75.5%と報告※されています。
※出典:国立がん研究センター がん情報サービス|「院内がん登録生存率集計結果閲覧システム」2014-2015年5年生存率
ただし、この数値はあくまで統計上の目安です。
ステージ3の中でも、リンパ節への転移の数や範囲が少ない3Aは生存率が高く、転移が多い3Bや3Cでは生存率が低くなる傾向があります。
手術に加えて適切な術後補助化学療法(抗がん剤治療)を行うことで、再発率を下げ、生存率を向上させることが期待できます。
大腸がんステージ3の治療方法
ステージ3の大腸がんに対する治療は、以下の複数の方法を組み合わせることが基本です。
治療の選択肢を正しく知ることで、担当医との話し合いをよりスムーズに進めることができます。
手術(外科治療)
ステージ3の治療の中心は外科手術です。
がんのある腸の一部を切り取るだけでなく、転移の可能性があるリンパ節も一緒に取り除きます。
手術の方法には以下の種類があります。
- 開腹手術:お腹を大きく切って行う従来の方法
- 腹腔鏡下手術:お腹に小さな穴を開けてカメラで確認しながら行う、体への負担が少ない方法
- ロボット支援下手術:ロボットアームを使いより精密に行う方法
直腸がん(肛門に近い部分のがん)の場合、状況によっては人工肛門(ストーマ)を一時的、あるいは永久的に造設する必要がある場合があります。
近年はストーマの管理技術が進歩しており、装具の改良や専門スタッフのサポートにより、日常生活への復帰が可能です。
抗がん剤治療(術後補助化学療法)
手術でがんを取り除いた後でも、目には見えない微小ながん細胞が体内に残っている可能性があります。
術後補助化学療法は、こうした目に見えない残りのがん細胞を攻撃し、再発を防ぐことを目的として行われます。
- 治療期間:一般的に術後半年程度(6カ月)を目安に実施
- 治療の方法:通院で点滴または内服薬(飲み薬)を使用するケースが一般的
- 副作用対策:吐き気・倦怠感・手足のしびれなどが出ることがありますが、現在は副作用を和らげる薬も充実している
ステージ3ではこの治療が標準的に推奨されており、再発リスクを下げる効果が期待できます。
放射線治療
放射線治療は結腸がんには通常使用されず、主に直腸がんの治療で用いられます。
照射の目的は以下のとおりです。
- 術前照射:手術前にがんを小さくして切除しやすくする目的で行う
- 術後照射:手術後にお腹の中での再発を防ぐ目的で行う
- 緩和照射:痛みや出血などの症状を和らげる目的で行う
放射線治療は抗がん剤と組み合わせて行われることも多く(化学放射線療法)、直腸がんの場合はとくに重要な選択肢のひとつです。
免疫療法・再生医療
近年は、手術や抗がん剤治療に加え、免疫の働きを活用した治療法も選択肢のひとつです。
そのひとつが免疫チェックポイント阻害薬です。
これは、がん細胞が免疫の働きを抑えるのをブロックし、自分の免疫でがんを攻撃できるようにする薬で、特定の遺伝子の特徴(MSI-Highと呼ばれる状態)を持つ大腸がんに対して効果が認められています。
もうひとつの選択肢が免疫細胞療法(再生医療)です。
患者様自身の免疫細胞を体の外で活性化させてから体内に戻す治療法で、標準治療の補助や再発予防・体調管理の一環として検討されることがあります。
当院(リペアセルクリニック)でも免疫細胞療法に関する情報を発信しております。
詳しくは公式LINEよりお気軽にご相談ください。
大腸がんステージ3は治療できるがん!希望を持って治療に臨もう
大腸がんステージ3は、決して「手遅れ」ではありません。
ここまで解説してきたように、適切な手術と術後化学療法を組み合わせることで、完治(根治)や長期生存が十分に期待できる段階です。
術後3年以内は再発リスクが高い時期のため、定期的なCT検査や血液検査などのフォローアップを欠かさず受けましょう。
不安や疑問は一人で抱え込まず、主治医やがん相談支援センターに相談することが大切です。
免疫については、標準治療を補完する当院の免疫細胞療法(再生医療)という治療法もあります。
「もっと詳しく知りたい」「選択肢を広げたい」という方は、ぜひ当院(リペアセルクリニック)の公式LINEからご相談ください。

監修者
岩井 俊賢
Toshinobu Iwai
医師
関連する症例紹介
-
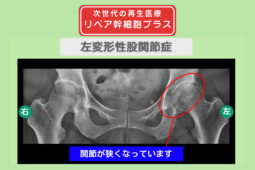
リペア幹細胞プラス【分化誘導】痛み10段階中10が4に!靴下が履ける日常を取り戻した!変形性股関節症 50代 女性
-
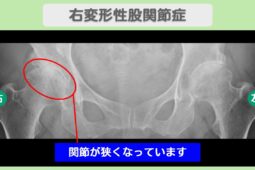
“リペア幹細胞” 痛み10段階中4が2に!手術を回避して日常を取り戻す!右変形性股関節症 70代 女性
-
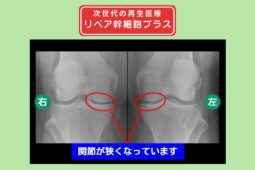
リペア幹細胞プラス【分化誘導】 痛み10段階中6が1に!テニス復帰も夢じゃない! 両変形性ひざ関節症 60代 女性
-
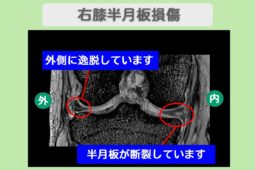
“リペア幹細胞” 右膝痛み4が0に完全消失!快適な歩行を取り戻した!両膝変形性関節症 70代 女性
-
“リペア幹細胞” 痛み10段階中10が2に!人工関節を回避! 左変形性股関節症 60代女性
-
“リペア幹細胞” 10年悩んだ両膝の痛みから解放 両変形性膝関節症 60代女性