- ひざ関節
- スポーツ医療
- 再生治療
膝軟骨を増やす・再生させる方法|軟骨がすり減る原因は?具体的な治療法を解説

「膝軟骨を増やす・再生する方法は?」
「変形性膝関節症の治療法は?」
膝への負担が蓄積し、すり減った軟骨を増やして「痛みをなんとかしたい」とお悩みの方も多いのではないでしょうか。
従来の治療では、すり減った膝軟骨を増やしたり再生させたりするのは難しいといわれています。
しかし、近年の治療では自己細胞を用いて、すり減った軟骨の再生・修復を促す再生医療が注目されています。
本記事では、膝軟骨を増やす・再生する方法である「再生医療」について詳しく解説します。
ぜひ最後まで記事をご覧いただき、膝軟骨を増やす方法として再生医療をご検討ください。
以下の動画では、実際に再生医療によって変形性膝関節症の症状が改善した症例を紹介しているため、併せて参考にしてください。
目次
膝軟骨を増やす・再生させる方法
従来の治療では「一度すり減った軟骨は元に戻らない」とされていましたが、近年の医療技術の進歩により、膝軟骨の再生や修復を目指すことが可能になりつつあります。
本章では、従来の「痛みをごまかす治療」から一歩踏み込み、根本的な機能回復を図るための新たなアプローチについて解説します。
再生医療で膝軟骨を増やす効果が期待できる
自身の細胞や血液を用いて、すり減った膝軟骨の再生・修復を促す「再生医療」が注目を集めています。
【再生医療の特徴】
- 自然治癒力を高め、失われた組織や機能などの修復・再生を目指す治療法
- 変形性膝関節症などの関節の機能低下に対して効果が期待されている
- 従来の治療では手術が必須だった症状も手術せずに根本治療を目指せる
具体的には「PRP療法」や「幹細胞療法」などがあり、これらは自身の治癒力を高め、軟骨の再生や炎症の抑制を目指す治療法です。
人工関節などの手術以外の方法で改善を望む方や、ヒアルロン酸注射などの従来の治療で効果を感じられなかった方にとって、新たな選択肢となる可能性があります。
当院リペアセルクリニックでは、すり減った膝軟骨の再生医療について無料カウンセリングを実施しております。
「すり減った軟骨をなんとかしたい」「手術せずに治療したい」という方は、ぜひご相談ください。
膝軟骨がすり減る原因
膝軟骨が徐々にすり減り、痛みや違和感を引き起こす背景には、加齢による自然な変化だけでなく、日々の生活習慣や身体的特徴が深く関係しています。
軟骨は一度すり減ると自然修復が難しい組織であるため、以下の主な原因を知り、対策への意識を高めることが膝を守る第一歩となります。
以下でそれぞれの原因について詳しく解説していきます。
加齢による弾力性の低下
年齢を重ねると軟骨内の水分が減少し、クッションとしての弾力性が失われることが根本的な原因です。
若い頃はスポンジのように柔軟な軟骨も、加齢により構成成分が変化して硬くなります。
その結果、日常の衝撃を吸収しきれなくなり、表面が徐々に摩耗したり、欠けたりする変化が起こります。
タイヤが経年劣化ですり減るのと同様に避けられない自然な変化であることを理解し、年齢に応じたケアを意識しましょう。
肥満による膝への負荷
膝には歩行時で体重の約3倍もの圧力がかかるといわれており、適正体重を超えると膝への負担が大きくなります。
常に重い荷物を背負い続けているような状態が軟骨を押し潰し、すり減りを早める要因になる可能性が高いです。
わずか数キロの増量であっても、膝が受け止める負担は何倍にも膨れ上がります。
適正体重にコントロールすることは膝軟骨への負担を軽減し、将来的な痛みを防ぐために有効です。
激しい運動
スポーツや重労働による繰り返しの衝撃は、軟骨に微細な損傷を蓄積させ、すり減りを早める原因となります。
適度な運動は有益ですが、ジャンプや急停止などの繰り返しによって負荷が蓄積されると、軟骨組織が破壊されてしまいます。
特に過去に怪我の経験がある場合は、関節の安定性が低く、特定の箇所に負担が集中しがちです。
活動の合間に十分な休息を挟み、ダメージを回復させる時間を確保することが、膝を守ることにつながります。
女性ホルモンの減少
女性の場合、閉経に伴う女性ホルモン(エストロゲン)の減少が軟骨や骨の代謝に影響を及ぼします。
エストロゲンは関節の健康維持に関わっているとされ、その分泌量が減ることで、軟骨が弱くなりやすい環境が生まれます。
変形性膝関節症が女性に多いといわれる理由もこのためです。
ホルモンバランスの変化は避けられませんが、筋力トレーニングで膝周りを補強するなど、身体の外側からのケアで補うと良いでしょう。
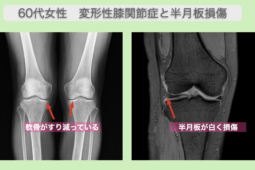
膝軟骨のすり減りによって生じる変形性膝関節症について
膝軟骨のすり減りは「変形性膝関節症」の主な原因の一つです。
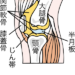
膝軟骨の役割は膝関節を衝撃から守り、スムーズな動きをサポートすることです。
しかし、加齢や過剰な負荷、遺伝的要因などによって軟骨がすり減ると、「変形性膝関節症」と呼ばれる疾患が進行します。
変形性膝関節症では、軟骨が摩耗するだけでなく、関節内で炎症が起こり骨同士が直接接触するようになります。
その結果、膝の痛みや可動域の制限が生じ、日常生活に支障をきたす可能性があります。
変形性膝関節症は初期段階では軽度の痛みから始まり、進行するにつれて関節の変形や可動域の制限が目立つようになります。
この疾患は特に中高年に多く見られますが、肥満や膝への過剰な負荷を伴う生活習慣を持つ若年者にも発症することがあります。
変形性膝関節症の症状を認識し、早期に対策を講じることが、進行を遅らせるために重要です。
変形性膝関節症の症状
変形性膝関節症の症状は、進行段階に応じて異なります。
主な症状は、以下のとおりです。
| 進行度 | 主な症状 |
|---|---|
| 軽度 | ・朝起きたときや長時間座った後に膝がこわばる ・運動後に軽い膝の痛みや違和感を感じる |
| 中等度 | ・階段の上り下りや立ち上がり時に痛みを感じる ・膝が腫れる、または熱感を伴う ・日常生活で膝の動きが制限される |
| 重度 | ・膝関節が変形し、歩行が困難になる ・常に痛みがあり、安静時でも違和感が残る ・O脚やX脚のような脚の変形が見られる |
これらの症状に一つでも当てはまる場合は、早めに医療機関を受診しましょう。
変形性膝関節症の治療法
変形性膝関節症の治療は、進行段階や症状の程度によって異なります。
以下に変形性膝関節症の主な治療法をまとめました。
| 治療法 | 内容 |
|---|---|
| 薬物療法 | ・非ステロイド性抗炎症薬(NSAIDs)の内服や外用で痛みと炎症を抑える ・ヒアルロン酸注射で関節の潤滑を改善し、動きをスムーズにする |
| リハビリ療法 | ・筋力トレーニングで膝を支える筋肉を強化 ・ストレッチやバランス訓練で膝の可動域を改善 |
| 手術療法 | ・人工関節置換術ですり減った関節を人工関節に置き換える ・骨切り術で脚の軸を調整し、膝関節の負担を分散 |
| 再生医療 |
・多血小板血漿を関節内に注入し、組織の修復を促進するPRP療法 |
| 生活習慣の改善 | ・適切な体重管理で膝への負担を軽減 ・サポーターや衝撃吸収素材の靴を活用して膝を保護 |
上記の中でも、再生医療は膝軟骨の修復を目指す新しい治療法として注目されています。
当院リペアセルクリニックでは、幹細胞療法やPRP療法による治療を提供しています。
現在すり減った膝軟骨の再生医療について無料カウンセリングを実施中です。「すり減った軟骨をなんとかしたい」「手術せずに治療したい」という方は、ぜひご相談ください。
膝の痛みは⼿術しなくても治療できる時代です。
膝軟骨を増やす方法に関してよくある質問
膝軟骨のケアについて、食事によるアプローチや日常生活での具体的な予防策など、多くの患者さまから寄せられる疑問にお答えします。
正しい知識を持って日々のケアに取り組むことが、膝の健康寿命を延ばし、痛みのない生活を守る近道となります。
以下でそれぞれの内容について詳しく見ていきましょう。
軟骨を増やす食べ物はある?
食べるだけで直接的に「軟骨が増える」と医学的に証明された食品は現時点ではありません。
しかし、軟骨の維持に役立つ栄養素を摂ることは重要です。
例えば、軟骨の土台となるコラーゲンの生成を助ける「タンパク質」や「ビタミンC」は積極的に摂りたい成分です。
「特効薬」となる食品を探すよりも、バランスの良い食事で組織の老化を防ぎ、膝の基礎体力を養う意識を持つことが大切です。
膝軟骨をすり減らさない方法は?
今ある軟骨を守るには、「膝周りの筋力強化」と「生活動作の見直し」が有効です。
特に太ももの筋肉(大腿四頭筋)を鍛えると、膝への衝撃を筋肉が吸収し、軟骨への負担を軽減できます。
また、正座など膝を深く曲げる動作は関節内の圧力を高めるため、避ける工夫も効果的です。
体重管理で負荷を減らしつつ、筋肉という天然のサポーターを育てることが、長期的な保護につながります。
膝軟骨を増やす・再生させるなら「再生医療」をご検討ください
関節を守る重要な役割を果たしている膝軟骨は「加齢」「過剰な負担」などによってすり減ると、変形性膝関節症などの深刻な問題に発展します。
すり減りが進むと膝の痛みや可動域の制限が生じ、日常生活に大きな支障をきたします。
そのため、早期の対策と適切な治療が重要です。
治療法には、痛みや炎症を抑える薬物療法や、人工関節置換術や骨切り術などの手術、幹細胞の分化誘導を活用した再生医療などがあります。
幹細胞の分化誘導による再生医療では、膝軟骨の再生を促し、手術に頼らずに症状の改善を目指せます。
>>再生医療による膝関節の症例はこちら
膝の痛みでお悩みの方は、悪化する前に早めの対策を検討しましょう。
再生医療について興味がある方は、ぜひ当院(リペアセルクリニック)へお気軽にご相談ください。

監修者
坂本 貞範
Sadanori Sakamoto
医療法人美喜有会 理事長
「できなくなったことを、再びできるように。」
人生100年時代、皆様がより楽しく毎日を過ごせることの
お手伝いができれば幸甚の至りでございます。
略歴
1997年3月関西医科大学 医学部卒
1997年4月医師免許取得
1997年4月大阪市立大学(現大阪公立大学)医学部附属病院 勤務
1998年5月大阪社会医療センター附属病院 勤務
1998年9月大阪府立中河内救命救急センター 勤務
1999年2月国立大阪南病院 勤務
2000年3月野上病院 勤務
2003年3月大野記念病院 勤務
2005年5月さかもとクリニック 開設
2006年12月医療法人美喜有会設立 理事長就任
2019年9月リペアセルクリニック大阪院 開設
2021年5月リペアセルクリニック東京院 開設
2023年12月リペアセルクリニック札幌院 開設