- 脳梗塞
- 脳卒中
- 再生治療
脳梗塞の前兆チェック|初期症状を見逃さないためのセルフチェックリストを解説

「脳梗塞の前兆をチェックする方法はある?」
突然の体調不良によって脳梗塞ではないか不安を感じている方も多いのではないでしょうか。
本記事では、脳梗塞の前兆をチェックする方法から、日常生活でできる予防法について詳しく解説します。
「もしかして脳梗塞かも…」と不安な方は、ぜひ本記事のチェック方法や初期症状を参考にしてください。
また、万が一脳梗塞を発症してしまったときのために、近年注目されている再生医療について知っておきましょう。
\脳梗塞に有効な再生医療とは/
再生医療は、損傷した脳細胞にアプローチする治療によって、従来の治療では難しい脳細胞の改善が期待できます。
【こんな方は再生医療をご検討ください】
- 脳梗塞が治るか不安を抱えて生活している
- 脳梗塞の再発を予防したい
- 脳梗塞の後遺症に悩まされている
「脳梗塞が治るか不安」「後遺症を早く治したい」という方の新たな選択肢として、ぜひ検討してみてください。
以下の動画では、実際に当院リペアセルクリニックで再生医療を受け、脳梗塞の後遺症が改善された患者様の症例を紹介しています。
>>実際の症例はこちらからもご確認いただけます。
当院リペアセルクリニックの公式LINEでは、脳梗塞によって損傷した脳細胞の改善が期待できる再生医療について情報を公開中です。
再発防止や後遺症の治療にも効果が期待できるので、将来的な不安がある方は、ぜひ参考にしてください。
目次
脳梗塞の前兆をチェックする方法
本章では、脳梗塞の前兆をチェックする方法について解説します。
- 前兆チェックには「FAST」が効果的
- 脳梗塞のセルフチェックリスト
脳梗塞は突然発症することが多い疾患ですが、前兆が現れるケースもゼロではありません。
以下では、見逃しがちな脳梗塞の前兆について詳しく解説します。
前兆チェックには「FAST」が効果的
脳梗塞の前兆チェックには、「FAST(ファスト)」を確認しましょう。
FASTは、脳梗塞の代表的な初期症状の頭文字をとり、取るべき行動を示したもので、迅速な対応を促します。
| 文字 | チェックするポイント |
| Face(顔) | ・顔の片側が歪んでいないか ・笑顔を作ったときに口角が片方だけ下がっていないか |
| Arm(腕) | ・片方の腕や足に力が入らず、だらんと下がってしまわないか ・両腕を前に伸ばして維持できるか |
| Speech(言葉) | ・言葉がうまく話せないか ・呂律が回っていなかったり、意味不明なことを言ったりしていないか ・短い文章を繰り返せるか |
| Time(時間) | ・これらの症状に気づいたら発症時刻を確認し、すぐに救急車を呼ぶ |
上記の中で「Face(顔の麻痺)」、「Arm(腕の麻痺)」、「Speech(言葉の障害)」の症状が一つでも見られたら、脳梗塞の可能性を疑いましょう。
「Time(時間)」にもあるとおり、脳梗塞の発症からいかに早く治療を開始できるかが、その後の経過に大きく影響します。
症状に気づいた時刻を正確に把握し、すぐ「119番」に電話して救急車を呼びましょう。
脳梗塞のセルフチェックリスト
脳梗塞のセルフチェックリストを確認してみましょう。
以下の特徴に該当するものが多い場合、脳梗塞になりやすい可能性があります。
- 高血圧、または血圧が上がりやすい
- 糖尿病や脂質異常症である
- 心房細動(不整脈)がある
- 年齢が60歳以上である
- 喫煙習慣がある
- 飲酒量が多い、頻繁にお酒を飲む
- 運動不足、運動習慣がない
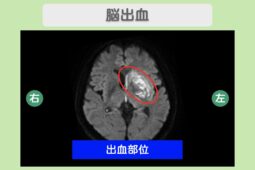
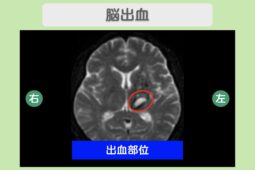
- 脳卒中(脳梗塞・脳出血・くも膜下出血)に罹った家族がいる
該当するものが多くても、ほとんどの脳梗塞は血圧管理を徹底し、生活習慣を整えることで予防できる疾患です。
脳梗塞になりやすい特徴が多い方は正しい生活習慣に改善し、健康的な生活を心がけましょう。
脳梗塞の前兆で見逃してはいけない初期症状
脳梗塞の初期症状は、脳のどの部分で血管が詰まったかによって、さまざまな形で現れます。
以下の初期症状は、脳梗塞を見逃さないための重要なサインです。
上記の症状は、脳梗塞によって特定の脳の機能が障害されるために起こります。
一時的な症状であっても、脳梗塞の前兆である可能性を疑い、早期に医療機関を受診することが後遺症を抑えるために重要です。
以下で、それぞれの障害について、どのような初期症状が現れるのかを具体的に見ていきましょう。
運動機能に関する前兆
脳梗塞による運動障害では、体の片側の筋力や動きが低下します。
- 体の片側の手足に力が入らない、動かしにくい
- 持っている物を突然落としてしまう、片方の腕がだらんと下がる
- 顔の片側が歪む、口角が下がる
- 「指先だけ動かしにくい」「少し呂律が回りにくい」といった軽い麻痺
私たちの脳は、体の動きをコントロールする「運動野」という部分があり、脳梗塞によって神経経路がダメージを受けると、体を動かすための指令が筋肉にうまく伝わらなくなります。
特徴的なのは、脳の右側が障害されれば体の左側に、脳の左側が障害されれば体の右側に症状が出ることです。
症状の程度は様々で、完全に動かせなくなる場合もあれば、少し動かしにくい程度の軽い麻痺のこともあります。
脳梗塞によるしびれについては、以下の記事で詳しく解説しているので、合わせて参考にしてください。
感覚機能に関する前兆
脳梗塞による感覚障害は、触覚・痛覚・温度感覚などの体の感覚に異常が生じます。
- 体の片側(手、足、顔など)にしびれを感じる
- 触っても感覚が鈍い、または全く感じない
- 熱さや冷たさ、痛みなどを感じにくい
- 運動障害(体の片側の麻痺)と同時に起こることも多い
私たちの体は、皮膚などで感じ取った様々な感覚情報を脳に伝えて認識しています。
脳梗塞によって感覚情報を処理する脳の領域や神経経路がダメージを受けると、体の片側で感覚の異常が起こります。
運動障害と同時に、同じ側の手足に感覚障害が起こることも少なくありません。
言語機能に関する前兆
脳梗塞による言語障害は、話すことあるいは理解することに支障が生じます。
- 言いたい言葉が出てこない、言い間違える、話がまとまらない
- 口や舌がもつれて、はっきりと話せない、呂律が回らない
- 相手の言うことや質問の意味が理解できない
言葉を理解したり話したりする機能は、脳の左半球にある「言語野」という部分が中心となって担っています。
脳梗塞によって言語野や関連する神経がダメージを受けると、言語機能にさまざまな障害が現れます。
以下の記事では、脳梗塞による言語障害について詳しく解説しているので、併せて参考にしてください。
視覚機能に関する前兆
脳梗塞による視覚障害は、視野の片側が見えなくなる、二重に見えるなど見え方に異常が生じます。
- 視野の半分(右半分または左半分)が見えなくなる
- 物が二重にダブって見える
- 片方の目が急に見えにくくなる、視界がカーテンで覆われたように暗くなる
私たちが見た情報は、眼から脳の後ろ側にある「後頭葉(視覚野)」という部分に送られて処理されます。
脳梗塞によってこれらの部分がダメージを受けると、様々な視覚の異常が生じます。
平衡感覚機能に関する前兆
脳梗塞による平衡感覚障害は、激しいめまいや著しいふらつきがあります。
- 周囲がぐるぐる回るような激しいめまい
- 体がフワフワするような感じやまっすぐ立っていられない、歩けないほどのふらつき
- 何もないところで急にバランスを崩して倒れそうになる
- 強い吐き気や嘔吐を伴うことがある
体のバランスを保つ機能は、主に脳の「小脳」や「脳幹」という部分がコントロールしています。
脳梗塞によってこれらの部分がダメージを受けると、平衡感覚に異常が生じ、激しいめまいやふらつきが現れます。
これらの症状は耳の病気(内耳性のめまい)でも起こることがありますが、脳梗塞の重要なサインである可能性もあります。
脳梗塞の前兆における日常生活で意識したいこと
脳梗塞の発症リスクを少しでも減らし、万が一の前兆に気づきやすくするためには、以下のポイントを意識しましょう。
以下では、日常生活で意識したいポイントについて詳しく解説します。
こまめに水分補給する
体内の水分が不足すると血液の粘度が高まり(ドロドロに)、血栓ができやすくなるため、こまめな水分補給が大切です。
- 喉が渇いたと感じる前に、少量ずつこまめに水分を摂る
- 1日の水分摂取量の目安は、食事以外で約1.5~2ℓ(高齢者は1~1.5ℓ)
- 就寝前と起床時には、コップ1杯の水を飲む習慣をつける
- カフェインを多く含む飲み物やアルコールは、利尿作用があるため水分補給には不向き
一度に大量に飲むのではなく、コップ1杯程度の水を数回に分けて飲むようにしましょう。
睡眠中は汗をかきやすく血流も滞りがちになるため、就寝前と起床後の水分補給は血栓予防に効果的です。
定期的に運動する
適度な運動は血行を促進し、肥満や高血圧などの生活習慣病を予防・改善することで、脳梗塞のリスクを低減します。
- ウォーキング、水泳、サイクリングなどの有酸素運動
- 1回30分程度の運動を週に3〜5日程度、または週に合計150分以上行う
- 階段を利用したり、一駅分歩いたりするなど活動量を増やす
無理なく続けられる運動を選ぶことが重要です。
例えばウォーキングであれば、特別な道具も必要なく手軽に始められます。
まとまった時間が取れない場合でも、日常生活の中で意識して体を動かす機会を増やすことが、健康維持に役立ちます。
前兆がみられたら時の対処法を知っておく
脳梗塞は、治療開始までの時間が予後を大きく左右します。
前兆に気づいたらすぐに救急車を呼び、適切な情報を伝えることが、命を救い後遺症を最小限に抑えるために重要です。
- 顔の麻痺、腕の麻痺、言葉の障害(FASTの症状)など前兆に気づいたら、すぐに119番に電話して救急車を呼ぶ
- 救急隊や搬送先の医師には、「どのような症状か」「いつから症状が出たか(発症時刻)」「持病はあるか」などをできるだけ正確に伝える
- 症状が一時的に治まった場合でも、自己判断せず必ず医療機関を受診する
脳梗塞の前兆と思われる症状に気づいたら、一刻も早く専門的な治療が受けられる医療機関へ搬送されることが何よりも大切です。
また、初期治療の詳細や倒れた時にやるべきことについて以下の記事で詳しく解説しているので、参考にしてください。
脳梗塞の前兆チェックに関するよくある質問
脳梗塞の前兆チェックに関するよくある質問とその回答をご紹介します。
それぞれ詳しくみていきましょう。
脳梗塞で女性特有の前兆・初期症状は?
脳梗塞の典型的な前兆(片側の麻痺や言語障害など)は男女共通ですが、女性は原因不明の倦怠感や吐き気など、一見脳梗塞とは結びつきにくい非典型的な症状が前兆として現れることがあります。
- 突然の強い倦怠感や脱力感
- 原因不明の吐き気や嘔吐
- 急な息切れ、呼吸困難感
- 胸の痛みや圧迫感、不快感
上記の症状は心疾患など他の病気とも共通点が多く、ご自身や周囲の方が「いつもと違う、何かおかしい」と感じた場合は、早めに医療機関に相談することが大切です。
脳梗塞の前兆は何日前にきますか?
脳梗塞の前兆は、本格的な脳梗塞が起こる数日前から当日という非常に短い期間に現れることが多く、症状が短時間で消えても決して油断はできません。
前兆は、本格的な脳梗塞が起こる前の「警告サイン」です。
したがって、どんなに短い時間でも脳梗塞を疑う症状が出た場合は、すぐに医療機関を受診することが重要です。
肩こりは脳梗塞の前兆ですか?
一般的な肩こりが、直接的に脳梗塞の前兆となることは稀です。
しかし、「いつもと明らかに違う」「これまでに経験したことのないような」突然の激しい肩や首の痛み、後頭部の痛みなどが現れた場合には注意が必要です。
ごく稀にですが、脳の血管に問題が起きた初期症状として、首周辺の血流の滞りや神経の麻痺によって強い痛みを感じることがあります。
特に、手足の動きにくさやしびれ、言葉のもつれといった他の症状が同時に出ている場合は、「ただの肩こり」と自己判断せず、念のため速やかに医療機関を受診しましょう。
脳梗塞を予防するには?
脳梗塞を予防するためには、バランスの取れた食事、適度な運動、禁煙・節酒といった生活習慣の改善と、定期的な健康診断による高血圧などのリスク管理が重要です。
| 予防のポイント | 具体的な内容 |
| 食事 | 塩分・脂質の摂りすぎを避ける 野菜・果物・魚を中心としたバランスの良い食生活を心がける |
| 運動 | ウォーキングや水泳などの有酸素運動を行う(週に150分以上が目安) |
| 禁煙・節酒 | 喫煙と飲酒はできるだけ控える |
| 水分補給 | こまめに水分を摂取する |
定期的な健康診断を受け、ご自身の体の状態を把握し、早期発見・早期対応につなげましょう。
前兆チェックで脳梗塞が疑われる場合は早期に医療機関を受診しよう
脳梗塞は、発症後の迅速な対応がその後の経過を大きく左右するため、早期の医療機関受診が重要です。
前兆が見られたら、一時的な症状や軽い異変であっても迷わず医療機関を受診しましょう。
また、万が一脳梗塞を発症してしまったときは、ぜひ再生医療による治療をご検討ください。
\こんな方は再生医療をご検討ください/
- 脳梗塞が治るか不安を抱えて生活している
- 脳梗塞の再発を予防したい
- 脳梗塞の後遺症に悩まされている
再生医療は、損傷した脳細胞にアプローチする治療によって、従来の治療では難しい脳細胞の改善が期待できます。
具体的な治療法については、当院リペアセルクリニックで無料カウンセリングを行っておりますので、ぜひご相談ください。

監修者
圓尾 知之
Tomoyuki Maruo
医師
資格・所属学会
日本脳神経外科学会 所属
脳神経外科の最先端治療と研究成果を活かし、脳卒中から1日でも早い回復と後遺症の軽減を目指し、患者様の日常生活の質を高められるよう全力を尽くしてまいります。