- 股関節
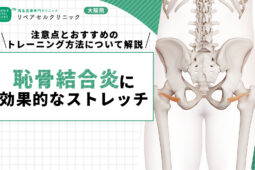
恥骨結合離開とは|妊娠中・出産後に発症しやすいのはなぜ?症状や治療法について解説

「恥骨結合離開とはどのような病気?」
「妊娠中や出産後に発症しやすいと言われているのはなぜ?」
恥骨周辺の痛みにお悩みの方や、妊娠中・産後の女性の中には、上記のような疑問をお持ちの方も多いのではないでしょうか。
本記事では、恥骨結合離開の主な症状や原因、治療法について詳しく解説します。
「恥骨周辺の痛みをなんとかしたい」「妊娠、授乳中で薬を飲めるか不安」という方は、ぜひ参考にしてください。
目次
恥骨結合離開とは?主な症状
恥骨結合離開(ちこつけつごうりかい)は、骨盤の前側にある恥骨結合部が通常よりも広がり(10mm以上)、激しい痛みや歩行困難を伴う状態です。
出産時の大きな負担や外傷などが原因となり、骨盤の安定性が失われてさまざまな動作に影響を及ぼします。
具体的な症状として、主に以下の3つが挙げられます。
以下で、それぞれどのような症状が出るのか詳しく見ていきましょう。
恥骨周辺の強い痛み
恥骨結合離開の代表的な症状として、恥骨周辺の強い痛みが挙げられます。
骨盤の左右を繋ぐ軟骨や靭帯が損傷して開いてしまうため、少し体を動かしただけでも激しい痛みを感じます。
特に産後の女性に多く見られ、安静にしていてもズキズキとした痛みが続くケースも少なくありません。
痛みの程度によっては立ち上がることすら困難になるため、無理をせずに早期に治療を受けることが重要です。
歩行や階段の昇り降りが難しい
恥骨結合離開では、恥骨の結合部分が緩むことで骨盤全体が不安定になり、歩行や階段の昇り降りが困難になります。
足を前に踏み出そうとするたびに恥骨にズレが生じ、体重を支えきれずに強い痛みが走ることが多いです。
すり足のように歩幅を極端に狭くしないと歩けなくなったり、階段や段差などで足を持ち上げる動作ができなくなったりします。
日常の基本的な移動が大きく制限されるため、生活の質を著しく低下させる深刻な症状です。
痛みで寝返りや横向きで寝られない
恥骨結合離開は、就寝時にも支障が出やすく、痛みによって寝返りを打つことや横向きで寝ることができなくなります。
横向きの姿勢は骨盤の左右から圧力がかかり、開いた恥骨部分に直接負担が集中してしまうためです。
寝返りを打とうと身体を捻る動作も骨盤を歪ませる原因となり、夜中に激痛で目が覚めてしまうケースも少なくありません。
睡眠不足になりやすいため、クッションを活用するなど負担を和らげる工夫が必要です。
恥骨結合離開の原因|妊娠中・出産後に発症しやすいのはなぜ?
妊娠中や出産後に恥骨結合離開が起こりやすいのは、ホルモンの変化や分娩時の物理的なダメージが骨盤に大きな負担をかけるためです。
具体的な原因として、以下の3つが挙げられます。
以下で、それぞれの原因について詳しく見ていきましょう。
妊娠中に分泌されるホルモンの影響
妊娠中には「リラキシン」と呼ばれるホルモンが分泌されることで靭帯が緩みやすくなり、恥骨結合が離開しやすい状態になります。
骨盤全体が不安定な状態になるため、少しの動作でも恥骨にズレが生じて痛めてしまうことが多いです。
産後もホルモンの影響がしばらく残るため、症状悪化を防ぐためにも骨盤ベルトなどを活用しましょう。
分娩時の直接的な負担
出産時において、赤ちゃんが産道を通過する際に骨盤へ直接的な強い圧力がかかることも恥骨結合離開の原因となります。
特に赤ちゃんが平均より大きかったり、双子の出産だったりする場合、恥骨結合に想定以上の負担がかかります。
その結果、出産時に骨盤が広がり過ぎて、恥骨結合が引き伸ばされることで、恥骨結合離開に至るケースが多いです。
物理的なダメージが大きいため、産後すぐに歩けないほどの激しい痛みに襲われることも少なくありません。
体重増加・運動不足による負担
妊娠による体重増加は、緩んだ状態の骨盤や恥骨に対して大きな物理的負荷を与える要因となります。
また、妊娠中はお腹が大きくなることや悪阻(つわり)によって運動不足になりやすく、骨盤を支える筋力が低下しがちです。
ホルモンの影響で靭帯が緩んでいるうえに筋力まで落ちてしまうと、自身の体重を支えきれずに恥骨の離開が進行する可能性があります。
妊娠中にできる運動には限界がありますが、無理のない範囲で筋力を維持することが、痛みを予防・軽減する大切なポイントです。
恥骨結合離開の基本的な治療法・対処法
恥骨結合離開の治療は、痛みを和らげながら骨盤の安定性を取り戻すための「保存療法」が基本となります。
症状の重さに合わせて、まずは炎症を抑えるケアから始め、徐々に体を動かしていくのが一般的です。
以下で、それぞれの内容について詳しく見ていきましょう。
安静・アイシング
激しい痛みがあるときは、患部に負担をかけないように安静を保ち、アイシングによって炎症を抑えることを優先しましょう。
無理に動くと恥骨の結合部分がさらに傷つき、回復が遅れてしまう原因となるため注意が必要です。
また、クッションを足の間に挟んで横向きに寝るなど、骨盤に負担がかからない姿勢で休む時間を増やすことが大切です。
痛みが落ち着くまでは、家事や育児も周囲の協力を得て、ご自身の身体を休めることに専念してください。
鎮痛薬(痛み止め)の服用
痛みが強くて夜も眠れない場合や、歩行などの日常生活に大きな支障が出ている際は、我慢せずに鎮痛薬の服用を検討しましょう。
薬で痛みを適切にコントロールすることは、睡眠不足による体力の低下を防ぎ、心身のストレスを和らげるために有効です。
妊娠中や授乳中の方は、赤ちゃんへの影響を考慮する必要がありますが、主に「アセトアミノフェン(カロナールなど)」が処方されます。
赤ちゃんの安全のためにも自己判断を避け、必ず医師に相談して処方された薬を服用しましょう。
骨盤ベルトの装着
緩んで不安定になった骨盤を外側からしっかりと固定し、物理的に支えるために、骨盤ベルトの装着が効果的です。
装着する際は、ウエストではなく足の付け根にある大転子と恥骨を通るラインで、骨盤の下部をしっかり締めましょう。
ただし、誤った位置や強さで巻いてしまうと、かえって痛みを悪化させる恐れがあるため注意が必要です。
初めて使用する際は、必ず助産師や整形外科の医師に正しい巻き方の指導を受けておくと良いでしょう。
ストレッチや筋トレ
強い痛みが落ち着いてきたら、股関節の筋肉を強化して骨盤を安定させるための軽いストレッチや筋トレを行いましょう。
特に骨盤底筋群を鍛えるトレーニングは、自らの筋力で骨盤を下から支えられるようになり、症状の改善と再発予防の大きな力となります。
仰向けに寝て膝を立て、ゆっくりと深呼吸をしながらお尻の穴を締める運動などが効果的です。
ただし、足を大きく開くようなストレッチや激しい運動は、恥骨結合に再び負担をかける恐れがあるため避けてください。
上記のような保存療法を6カ月以上継続しても改善しない重症例では、外科的固定術が検討されるケースもあります。
恥骨結合離開に関するよくある質問
最後に、恥骨結合離開に関するよくある質問に回答していきます。
焦らずに治療へ取り組むためのヒントとして、ぜひ参考にしてみてください。
恥骨結合離開になると歩けない?
恥骨結合離開では、足を踏み出して体重を支えるたびに激痛が走り、自力での歩行が困難になるケースは珍しくありません。
適切な安静期間を設けたり、骨盤ベルトを活用したりすることで、徐々に痛みが落ち着き、再び自力で歩けるようになります。
一般的に産後1〜2カ月ごろから症状は改善していきますが、歩けないほどの痛みがある時は決して無理をせず、産院や整形外科を受診しましょう。
医師の指導のもとで患部を休ませることに専念してください。
恥骨結合離開はいつ治る?
恥骨結合離開が完治するまでの期間は症状の重さによって異なりますが、一般的には数週間から数カ月程度で痛みが和らぎ、回復に向かいます。
軽度の恥骨結合離開であれば、骨盤ベルトによる患部の固定と安静によって、産後1〜2カ月で回復するケースがほとんどです。
一方で、痛みが強く歩行も困難な重症例では、炎症が引いて靭帯が修復されるまでに半年近くかかることもあります。
焦って身体を動かすと痛みが長引く原因となるため、ご自身の状態に合わせて慎重に日常生活へ復帰しましょう。
恥骨結合離開は予防・再発防止のためのセルフケアが重要
恥骨結合離開は、骨盤の前側にある恥骨結合部が通常よりも広がり(10mm以上)、激しい痛みや歩行困難を伴います。
妊娠中に分泌されるホルモンの影響や出産時の物理的な負担によって、離開しやすくなるため、妊娠中や出産後に発症しやすいといわれています。
骨盤ベルトを活用したり、股関節周辺のストレッチや筋力トレーニングで、恥骨周辺に大きな負荷がかからないようなケアが重要です。
また、激しい痛みが続く場合は、無理をせずに医療機関を受診しましょう。

監修者
坂本 貞範
Sadanori Sakamoto
医療法人美喜有会 理事長
「できなくなったことを、再びできるように。」
人生100年時代、皆様がより楽しく毎日を過ごせることの
お手伝いができれば幸甚の至りでございます。
略歴
1997年3月関西医科大学 医学部卒
1997年4月医師免許取得
1997年4月大阪市立大学(現大阪公立大学)医学部附属病院 勤務
1998年5月大阪社会医療センター附属病院 勤務
1998年9月大阪府立中河内救命救急センター 勤務
1999年2月国立大阪南病院 勤務
2000年3月野上病院 勤務
2003年3月大野記念病院 勤務
2005年5月さかもとクリニック 開設
2006年12月医療法人美喜有会設立 理事長就任
2019年9月リペアセルクリニック大阪院 開設
2021年5月リペアセルクリニック東京院 開設
2023年12月リペアセルクリニック札幌院 開設
関連する症例紹介
-
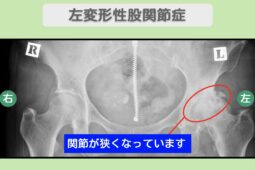
“リペア幹細胞” 痛み10段階中8が3に!人工関節を回避して歩ける喜び!左変形性股関節症 60代 女性
-
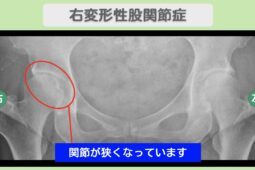
“リペア幹細胞” 痛み10段階中8が0に!骨嚢胞ありでも人工関節回避!右変形性股関節症 60代 女性
-
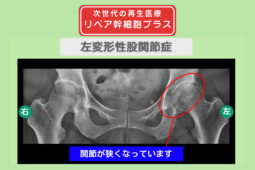
リペア幹細胞プラス【分化誘導】痛み10段階中10が4に!靴下が履ける日常を取り戻した!変形性股関節症 50代 女性
-
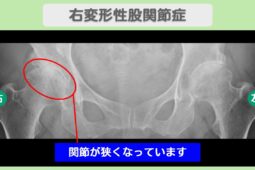
“リペア幹細胞” 痛み10段階中4が2に!手術を回避して日常を取り戻す!右変形性股関節症 70代 女性
-
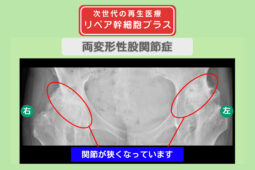
リペア幹細胞プラス【分化誘導】 痛み10段階中9が3に!人工関節を回避して孫と歩きたい!両変形性股関節症 60代 女性
-
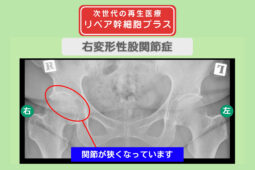
リペア幹細胞プラス【分化誘導】 痛み10段階中2が0に!人工関節手術を回避できた!右変形性股関節症 60代 女性