- 腰
脊柱管狭窄症と椎間板ヘルニアの違い|見分けるためのセルフチェック方法を解説

腰の痛みや足のしびれが長引くと、日常生活を送るだけでも大きなストレスを感じてしまうものです。
腰痛の原因としてよく耳にする「脊柱管狭窄症」と「椎間板ヘルニア」ですが、この2つには症状の現れ方や、楽になる姿勢に明確な違いがあります。
本記事では、「脊柱管狭窄症」と「椎間板ヘルニア」の違いやセルフチェック方法についてわかりやすく解説します。
ご自身の症状がどちらに当てはまるのかを知ることは、適切な対処法を見つけるための大きな手助けとなるでしょう。
また、脊柱管狭窄症や椎間板ヘルニアの治療には、再生医療も選択肢の一つです。
再生医療は、患者さまの細胞や血液を用いて自然治癒力を高めることで、損傷した組織の再生・修復を促す医療技術です。
当院リペアセルクリニックでは、再生医療について無料カウンセリングを実施しております。ぜひご相談ください。
目次
脊柱管狭窄症と椎間板ヘルニアの違い【項目別】
脊柱管狭窄症と椎間板ヘルニアは、どちらも腰痛や足のしびれを引き起こしますが、その発症メカニズムや症状の特徴には明確な違いがあります。
まずは以下の比較表で、全体的な特徴の違いを確認してみてください。
| 項目 | 脊柱管狭窄症 | 椎間板ヘルニア |
|---|---|---|
| 特徴的な症状 | 歩くと痛みを感じるが、休むと落ち着く | 安静時や特定の動作での激痛 |
| 主な原因 | 加齢による骨や靭帯の変形 | 椎間板(髄核)の突出 |
| 好発年齢 | 50代以降(特に高齢者) | 20~40代 |
| 楽になる姿勢 | 前かがみ(背中を丸める) | 立つ・寝る(前かがみで悪化) |
それぞれの違いを理解することは、ご自身の痛みの原因を探る第一歩となるでしょう。
痛み・症状の違い
脊柱管狭窄症は「歩行時の痛みと休息による緩和」、椎間板ヘルニアは「安静時や動作時の持続的な痛み」が大きな特徴です。
脊柱管狭窄症では、しばらく歩くと足にしびれや痛みが出て歩けなくなり、しゃがんで少し休むとまた歩けるようになる「間欠性跛行(かんけつせいはこう)」という症状が典型的に現れます。
一方、椎間板ヘルニアは、重いものを持ったりくしゃみをしたりなどの動作の瞬間に激痛が走ることが多く、座っているだけでも痛みを感じるケースが少なくありません。
お尻から足にかけての痛み(坐骨神経痛)は共通していますが、痛みが現れるタイミングに注目すると違いが見えてくるでしょう。
原因の違い
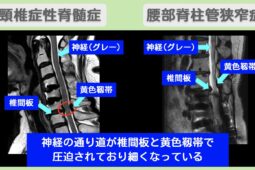
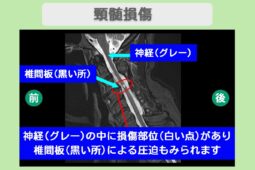
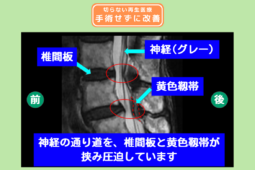
脊柱管狭窄症は、主に加齢によって骨が変形したり靭帯が厚くなったりすることで、神経が通るトンネル(脊柱管)が狭められてしまう状態を指します。
対して椎間板ヘルニアは、背骨の間にある「椎間板」というクッションに亀裂が入り、中にあるゼリー状の組織(髄核)が外に飛び出して神経に触れることで炎症や痛みを引き起こします。
長時間のデスクワークや中腰での作業など、腰への負担が蓄積することが発症の引き金になりやすいです。
発症しやすい年齢層の違い
脊柱管狭窄症は中高年以降の方に多く、椎間板ヘルニアは比較的若い世代にも広く見られる傾向があります。
脊柱管狭窄症は、長年の生活による骨や関節の変性が主な原因であるため、50代頃から徐々に増え始め、70代以上の高齢者で特に多く発症します。
一方、椎間板ヘルニアは20代から40代の働き盛りの世代に多く見られる疾患です。
もちろん高齢でヘルニアになる場合もありますが、活動量の多い若い世代で腰痛やしびれが出た場合は、まずヘルニアの可能性を疑うことが多いでしょう。
楽になる姿勢の違い
「前かがみ」になった時に症状が楽になるか、それとも痛みが強まるかが、脊柱管狭窄症と椎間板ヘルニアを見分ける重要なポイントとなります。
脊柱管狭窄症の方は、背中を丸める姿勢をとると神経の通り道が広がるため、痛みが軽減され楽になることが多いです。
対して、椎間板ヘルニアでは、前かがみになると椎間板への圧力が強まり、痛みが悪化してしまうケースが多く見られます。
背筋を伸ばして立っているときや寝ているときの方が楽に感じる場合は、椎間板ヘルニアの可能性が高いと考えられます。
脊柱管狭窄症と椎間板ヘルニアを見分けるためのセルフチェック
ご自身の症状が「脊柱管狭窄症」と「椎間板ヘルニア」のどちらに近いのか、日々の生活動作の中にそのヒントが隠されています。
疾患を見分けるためのセルフチェックについて、以下の観点から解説します。
もちろん自己判断は禁物ですが、特徴的なサインを知っておくことは、病院を受診する際に医師へ正確な情報を伝える助けとなるでしょう。
具体的なチェックポイントについて解説します。
腰痛の現れ方
痛みが強くなる動作を確認することで、腰への負担のかかり方から原因を推測できる場合があります。
以下のリストを参考に、日常のどの場面で痛みを感じるか振り返ってみてください。
| 動作による痛みのチェックリスト | 日常生活で痛みを感じる場面の例 |
|---|---|
| 脊柱管狭窄症の傾向 | ・高いところにある洗濯物を干そうと見上げると痛む ・腰をひねったり、後ろに反らしたりすると痛みが走る ・背筋を伸ばして立っていると痛みでつらい |
| 椎間板ヘルニアの傾向 | ・靴下を履こうと前かがみになると痛む ・洗顔や掃除機をかける姿勢がつらい ・長時間座りっぱなしでいると腰が重くなる |
一般的に、後ろに反ったときに痛みが出るのは脊柱管狭窄症、前かがみで痛みが出るのは椎間板ヘルニアの可能性が高いと考えられます。
下肢のしびれや痛みの現れ方
足に現れるしびれや痛みが、「片足だけ」なのか「両足」なのかという点も疾患を見分けるための判断材料となります。
脊柱管狭窄症では、脊髄神経全体が圧迫されるケース(馬尾型など)があり、その場合は両足の裏やふくらはぎ全体にしびれを感じることが少なくありません。
一方、椎間板ヘルニアは、飛び出した椎間板が左右どちらかの神経を圧迫することが多いため、片方の足やお尻に激しい痛みやしびれが出やすいのが特徴です。
「両足に広がるじんわりとしたしびれ」なら脊柱管狭窄症、「片側だけの鋭い痛み」なら椎間板ヘルニアを疑いましょう。
排尿障害の有無
腰や足の痛みだけでなく、トイレに関するトラブルが起きていないかどうかも、病状の深刻度を測る上で見逃せないポイントです。
特に脊柱管狭窄症が悪化し、脊柱管の中を通る「馬尾神経」が強く圧迫されると、頻尿や残尿感、尿漏れといった排尿障害が現れることがあります。
また、お尻周りの感覚が麻痺して便意を感じにくくなるといった症状が出るケースもゼロではありません。
これらは神経が深刻なダメージを受けているサインであり、放置すると回復が難しくなる恐れがあるため、早急に専門医へ相談すべき状態と言えます。
一方で、椎間板ヘルニアでは上記のような排尿障害が現れる可能性は少ないとされています。
脊柱管狭窄症や椎間板ヘルニアになりやすい人の特徴
脊柱管狭窄症と椎間板ヘルニアは、どちらも遺伝的要素に加えて、日々の生活習慣や職業的な負担が発症リスクを大きく左右します。
本章では、それぞれの疾患を発症しやすい人の特徴について解説します。
年齢による変化はどうしても避けられない部分がありますが、ご自身が「なりやすい条件」に当てはまっていないかを確認し、生活習慣を見直すきっかけにしましょう。
脊柱管狭窄症になりやすい人
脊柱管狭窄症は、主に50代以降の方に多く見られますが、若い頃からの腰への負担の蓄積や姿勢の悪さが影響しやすい傾向にあります。
具体的には、以下のような特徴を持つ方が発症しやすいといわれています。
【脊柱管狭窄症のリスクが高い人の特徴】
- 姿勢の癖|猫背や反り腰が定着しており、背骨に無理な力がかかり続けている人
- 職業歴|建設業や農業、運送業など、若い頃に重いものを持つ重労働に従事していた人
- 移動手段|長時間の運転を日常的に行っている人(タクシーやトラックの運転手など)
- 体型|肥満傾向にあり、お腹が出ていることで腰が反りやすくなっている人
加齢に伴う骨や靭帯の変性が主な原因となるため、長期間にわたり腰を酷使してきた方や、背骨の自然なカーブが崩れている方は注意が必要です。
椎間板ヘルニアになりやすい人
椎間板ヘルニアは、20代から40代の比較的若い世代に多く、腰への急激な負荷や、長時間同じ姿勢を続けることが発症の引き金となりやすい疾患です。
また、意外な要因として「喫煙」も椎間板の変性を早める一因とされているため、以下の項目をチェックしてみましょう。
【椎間板ヘルニアのリスクが高い人の特徴】
- デスクワーク|パソコン作業などで長時間座りっぱなしの姿勢が多く、猫背になりがちな人
- 重作業|引っ越し業者や介護職など、頻繁に重いものを持ち上げる動作を行う人
- スポーツ|野球やゴルフ、テニスなど、腰を激しくひねる動作が多いスポーツをしている人
- 生活習慣|喫煙習慣があり、椎間板への血流や栄養供給が滞りやすい人
- 遺伝|家族に椎間板ヘルニアになった人がいる場合、体質的に発症しやすい可能性がある
椎間板の中にある髄核(ゼリー状の組織)には水分が多く含まれていますが、圧力の変化に弱いため、腰を丸める動作や重いものを持つ動作が繰り返される環境下で発症リスクが高まります。
脊柱管狭窄症や椎間板ヘルニアの治療に注目されている「再生医療」とは
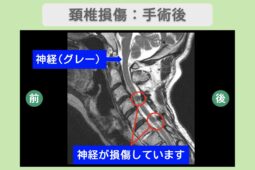
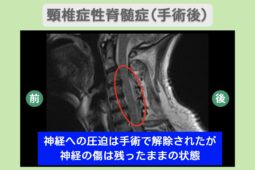
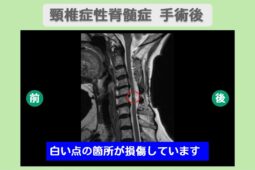
脊柱管狭窄症や椎間板ヘルニアは、いずれも神経が圧迫されることで痛みを感じる疾患です。
そんな神経症状に対して、近年の治療では、自己細胞を用いて損傷した神経の抜本的な改善を目指す「再生医療」が注目されています。
再生医療では、患者さまの細胞や血液を用いて自然治癒力を高めることで、損傷した組織の再生・修復を促す医療技術です。
従来の神経症状の治療では、手術によって神経の圧迫を取り除くのが一般的でしたが、リスクから「手術は避けたい」という方も少なくありません。
再生医療は細胞の投与を注射で行うため、「手術を避けて治療したい」「つらい症状を早く治したい」という方の新たな選択肢です。
当院の再生医療を受けた方の症例動画
以下の動画では、当院リペアセルクリニックの再生医療を受け、椎間板ヘルニアの症状が改善した症例を紹介しています。
現在、リペアセルクリニックでは、再生医療について無料カウンセリングを実施しています。
「脊柱管狭窄症または、椎間板ヘルニアを手術せずに治したい」「再生医療について詳しく知りたい」という方は、ぜひご相談ください。
脊柱管狭窄症や椎間板ヘルニアの違いを見分けて適切な治療を受けよう
脊柱管狭窄症と椎間板ヘルニアは、似たような腰の痛みを伴いますが、その原因や適切な対処法は大きく異なります。
ご自身の症状がどちらに当てはまるかを知ることは大切ですが、自己判断だけで対処しようとするのはリスクが伴います。
特に足のしびれや排尿障害など、神経に関わる症状が出ている場合は、一刻も早い治療が必要になることもあります。
「いつもの腰痛だから」と放置せず、医療機関を受診し、MRIなどの検査を受けて正確な診断を受けることが痛みのない生活を取り戻すための近道となるでしょう。
また、脊柱管狭窄症や椎間板ヘルニアの治療には、再生医療も選択肢の一つです。
現在、リペアセルクリニックでは、再生医療について無料カウンセリングを実施しています。
「脊柱管狭窄症または、椎間板ヘルニアを手術せずに治したい」「再生医療について詳しく知りたい」という方は、ぜひご相談ください。

監修者
坂本 貞範
Sadanori Sakamoto
医療法人美喜有会 理事長
「できなくなったことを、再びできるように。」
人生100年時代、皆様がより楽しく毎日を過ごせることの
お手伝いができれば幸甚の至りでございます。
略歴
1997年3月関西医科大学 医学部卒
1997年4月医師免許取得
1997年4月大阪市立大学(現大阪公立大学)医学部附属病院 勤務
1998年5月大阪社会医療センター附属病院 勤務
1998年9月大阪府立中河内救命救急センター 勤務
1999年2月国立大阪南病院 勤務
2000年3月野上病院 勤務
2003年3月大野記念病院 勤務
2005年5月さかもとクリニック 開設
2006年12月医療法人美喜有会設立 理事長就任
2019年9月リペアセルクリニック大阪院 開設
2021年5月リペアセルクリニック東京院 開設
2023年12月リペアセルクリニック札幌院 開設
関連する症例紹介
あわせて読みたいトピックス
-

坐骨神経痛による足のしびれの治し方|自分でできる対処法や治療法について解説
-

坐骨神経痛にブロック注射は効く?効果や費用、痛みを和らげるセルフケアを解説
-

タリージェは坐骨神経痛に効くのか|効果や副作用は?効かないときの治療法も解説
-

坐骨神経痛は温めると治る?冷やすのとどっちが効果的?おすすめの温め方を解説
-

坐骨神経痛に効果的な湿布を貼る場所|どこに貼るのがおすすめ?選び方も解説
-

椎間板ヘルニアは若い女性に多い?主な原因や症状、治し方について解説【医師監修】
-

椎間板ヘルニア4番5番の症状|主な原因や根本改善を目指す治療法について解説
-

椎間板ヘルニアは自然治癒する?回復期間と早く治す方法について解説【医師監修】