- ひざ関節
膝の人工関節置換手術のリスクとは?合併症や手術を必要としない治療法も紹介

膝の痛みが続いて日常生活に支障をきたし、人工関節置換手術を検討されている方も多いのではないでしょうか。
しかし、手術には様々なリスクが伴うため、「本当に手術が必要なのか」「他に選択肢はないのか」と悩まれる方も少なくありません。
この記事では、膝の人工関節置換手術に伴うリスクや合併症について詳しく解説し、手術を避けるための方法や代替治療法について説明します。
手術を急ぐ前に、まずはご自身の状況を正しく把握し、様々な治療選択肢を検討することが大切です。
また、現在リペアセルクリニックでは手術なしで治療ができる再生医療に関する情報をLINEで発信しております。
膝の痛みを手術以外の方法で改善したい方に向けて、膝関節症に関する改善症例も紹介しておりますので、ぜひご登録ください。
目次
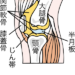
膝の人工関節置換手術におけるリスク|感染に注意が必要
膝の人工関節置換手術は一般的に安全な手術とされていますが、どのような手術にもリスクが伴います。
膝の人工関節置換手術は、重度の変形性膝関節症やリウマチなどで痛みが強く日常生活に支障をきたす場合に検討される治療法です。
手術を検討される際には、リスクをよく理解し、医師と十分に相談しましょう。
以下では、膝の人工関節置換手術に伴う主なリスクについて説明します。
手術後に痛みが残る可能性
人工関節置換手術を受けても、すべての患者さまが完全に痛みから解放されるわけではありません。
手術後も膝の痛みが継続する以下のようなケースも存在します。
- 手術部位周辺の痛みや違和感が数ヶ月から数年続く
- 人工関節と骨の適合性による慢性的な痛み
- 神経損傷による痛みやしびれ
- 筋肉や軟部組織の回復不良による痛み
手術後3〜4年が経過した患者さまの約40%※の方が痛みを感じており、15%※の方が強い痛みを訴えているという研究もあります。
※出典:PubMed
とくに、手術前の痛みが非常に強かった場合や、長期間痛みを抱えていた場合は、手術後も痛みの記憶が残りやすいとされています。
また、個人の痛みに対する感受性によっても手術後の痛みの程度は大きく異なります。
感染症などの合併症
人工関節置換手術における最も重要なリスクの一つが感染症です。
人工関節は体内に異物を埋め込むため、細菌感染のリスクが常に存在します。
| 合併症の種類 | 症状・リスク |
|---|---|
| 感染症 |
|
| 深部静脈血栓症・肺塞栓症 |
|
| 神経・血管損傷 |
|
感染症は手術直後から数年後まで様々なタイミングで発生する可能性があり、一度感染が起こると治療が困難になることが多いため、予防が最も重要です。
人工膝関節の摩耗・ゆるみや破損
人工関節は金属やセラミック、ポリエチレンなどの材料で作られていますが、長期間の使用により摩耗や破損が起こる可能性があります。
人工関節の耐用年数は一般的に15~20年程度とされており、活動量の多い若い患者さまでは摩耗が早く進む傾向があります。
摩耗が進むと人工関節がゆるんだり、破損したりする場合があり、その際は再手術が必要になります。
とくに活動的な生活を送る方や、重労働に従事している方は、人工関節への負担が大きくなるため、摩耗や破損のリスクが高くなることを理解しておく必要があります。
手術で命に関わるリスク
人工関節置換手術は全身麻酔を使用する大きな手術のため、生命に関わるリスクも存在します。
とくに高齢の患者さまや持病をお持ちの方では、これらのリスクが高くなる傾向があります。
主な生命に関わるリスクとしては、麻酔による合併症、大量出血、心筋梗塞、脳梗塞、肺塞栓症などがあります。
手術前には十分な検査を行い、これらのリスクを最小限に抑えるための準備が重要です。
また、手術後の回復期間中も様々な合併症のリスクがあるため、医療チームによる継続的な管理と観察が必要になります。
膝の人工関節置換手術後にやってはいけないこと
人工関節置換手術を受けた後は、人工関節を長持ちさせ、合併症を予防するために避けるべき行動があります。これらの注意点を守ることで、手術の効果を最大限に活かすことができます。
- 激しいスポーツや衝撃の強い運動
- 重いものを持ち上げる作業
- 膝を深く曲げる動作(正座、しゃがみ込み)
- 感染リスクのある行為(不適切な傷口のケア)
- 医師の指示に従わない薬の服用
- 定期検診を怠ること
とくに人工関節への過度な負荷は摩耗や破損を早める原因となるため、日常生活での動作にも注意が必要です。医師から指導された運動療法は継続しつつ、人工関節に負担をかけ過ぎない生活を心がけることが重要です。
膝の人工関節置換手術を行うケースとは
膝の人工関節置換手術は、膝関節の機能が著しく低下し、他の治療法では改善が期待できない場合に検討されます。手術が必要になる具体的なケースについて以下の3つの観点から説明します。
これらの条件を総合的に判断して、患者さまにとって最適な治療選択肢を決定することが大切です。
保存療法で改善の見込みがない場合
変形性膝関節症の治療は、まず薬物療法、物理療法、運動療法などの保存療法から開始されます。
しかし、これらの保存療法を十分な期間継続しても症状の改善が見られない場合は、手術療法が検討されます。
【保存療法で改善が見られないケースがある疾患例】
- 変形性膝関節症
- 関節リウマチ など
ただし、保存療法の効果には個人差があるため、患者さまの症状や生活状況を総合的に判断することが重要です。
高齢者の場合
高齢者の場合、膝の痛みによって歩行能力が低下し、寝たきりのリスクが高まることがあります。
このような状況では、手術によって歩行能力を回復し、生活の質を向上させることが重要な治療目標となります。
しかし、高齢者の手術には前述したようなリスクも伴うため、全身状態、認知機能、家族のサポート体制なども含めて慎重に検討する必要があります。
手術後のリハビリテーションが適切に行えるかどうかも重要な判断要因となります。
生活レベルが下がっている場合
膝の痛みが原因で、これまで楽しんでいた趣味や活動ができなくなったり、仕事に支障をきたしたりする場合も手術の適応となることがあります。
生活の質(QOL)の著しい低下は手術を検討する重要な指標の一つです。
痛みによって外出が困難になったり、階段の昇降ができなくなったりした場合は、手術によって機能回復を図ることで、再び充実した生活を送ることが期待できます。
膝の人工関節手術を避けるためにできること
膝の人工関節手術を避けるためには、早期からの適切な対策が重要です。
膝関節の健康を維持し、症状の進行を防ぐための方法について以下の3つのポイントから説明します。
これらの予防策を日常生活に取り入れることで、膝関節の健康を長期間維持することができます。
膝に痛みや違和感があれば早めに相談する
膝の痛みや違和感を感じた場合は、「年のせい」と諦めずに早めに医療機関を受診することが大切です。
早期発見・早期治療により、症状の進行を遅らせたり、手術を回避したりできる可能性が高くなります。
初期の段階であれば、薬物療法や物理療法、生活指導などの保存療法で十分な効果が期待できます。
また、適切な運動療法を早期から開始することで、膝関節周辺の筋力を強化し、関節への負担を軽減することができます。
全身のバランスを整える
膝関節の負担を軽減するためには、全身のバランスを整えることが重要です。
とくに、股関節や足関節の柔軟性と筋力が膝関節の健康に大きく影響します。
- 太ももの前後の筋肉(大腿四頭筋・ハムストリングス)の強化
- 股関節周辺筋肉の柔軟性向上
- 足関節の可動域維持
- 体幹筋力の強化による姿勢改善
理学療法士など専門家の指導を受けながら、適切な運動療法を継続することで、膝関節への負担を効果的に軽減できます。
体重を急激に増やさない
体重の増加は膝関節への負担を直接的に増加させる要因です。
体重1kg増加すると、歩行時に膝関節には3~4倍の負荷がかかるとされています。
無理な減量は必要ありませんが、適正体重を維持することで膝関節への負担を軽減できます。
栄養バランスの取れた食事と適度な運動により、健康的な体重管理を心がけることが重要です。
人工膝関節置換手術を避けたい方は再生医療をご検討ください
膝の人工関節手術は様々なリスクが伴うため、手術以外の治療選択肢を検討したい方も多いのではないでしょうか。
手術を避けたい方には、再生医療という治療の選択肢もあります。
| 治療法 | 方法 |
|---|---|
| PRP療法 | 患者さまの血液から血小板を採取し、患部に注射 |
| 幹細胞治療 | 患者さまの脂肪から幹細胞を採取・培養し、膝関節内に注入 |
これらの治療法は手術を必要とせず、患者さまご自身の細胞を使用するため、拒否反応のリスクが低い治療法です。
治療法の詳細や症例については、当院(リペアセルクリニック)の公式LINEでも紹介しておりますので、手術以外の選択肢をお探しの方はぜひご確認ください。
膝の人工関節置換手術のリスクに関するよくある質問
膝の人工関節置換手術のリスクに関して、よくある質問を2つ紹介します。
手術への疑問を解消して、適切な治療法を選択しましょう。
人工膝関節手術の後遺症・デメリットは?
人工膝関節手術の主な後遺症・デメリットとしては、以下のようなものがあります。
- 慢性的な痛みや違和感が残る場合がある
- 膝の可動域制限(完全に曲がらない、伸びない)
- 感染症のリスクが生涯にわたって継続
- 人工関節の摩耗・破損による再手術の可能性
- 正座やしゃがみ込みなどの日常動作の制限
- 激しいスポーツや重労働の制限
これらのデメリットを理解した上で、手術を検討することが重要です。
医師と十分に相談し、ご自身の生活スタイルや希望を伝えて治療方針を決定しましょう。
人工関節置換術後、感染が発生する可能性がある期間はどのくらい?
人工関節の感染は手術直後から数年後まで、様々なタイミングで起こる可能性があります。
感染の発生時期によって以下のように分類されます。
- 術中感染:手術中に細菌が人工関節に付着した場合
- 術後早期感染:術後1ヶ月以内に発症する感染
- 遅発性感染:術後1ヶ月~2年程度で発症する感染
- 急性血行性感染:手術後数年経ってから、体の他の部位の感染(虫歯、歯槽膿漏、肺炎など)が血流に乗って人工関節に付着することで起こる感染
とくに注意すべきは、人工関節が体内にある限り感染のリスクは継続することです。
そのため、歯科治療や他の手術を受ける際は、事前に医師に相談し、必要に応じて抗生物質の投与を検討することが重要です。
膝の人工関節置換手術にはリスクが伴うため再生医療も選択肢の一つ
膝の人工関節置換手術は、重度の膝関節症に対する有効な治療法です。
しかし、感染症、痛みの残存、人工関節の摩耗・破損、さらには生命に関わるリスクなど、様々な合併症のリスクが伴います。
手術を検討される前に、まずは保存療法を十分に試し、生活習慣の改善や適切な運動療法を継続することが大切です。
また、近年では再生医療という手術を必要としない新しい治療選択肢もあります。
膝の痛みでお悩みの方は、一つの治療法にこだわらず、ご自身の症状や生活スタイルに最も適した治療法を見つけることが重要です。
医師と十分に相談し、様々な選択肢を検討した上で、納得のいく治療を選択しましょう。
再生医療についてより詳しく知りたい方は、ぜひ当院(リペアセルクリニック)の公式LINEで配布している「再生医療ガイドブック」をご利用ください。

監修者
坂本 貞範
Sadanori Sakamoto
医療法人美喜有会 理事長
「できなくなったことを、再びできるように。」
人生100年時代、皆様がより楽しく毎日を過ごせることの
お手伝いができれば幸甚の至りでございます。
略歴
1997年3月関西医科大学 医学部卒
1997年4月医師免許取得
1997年4月大阪市立大学(現大阪公立大学)医学部附属病院 勤務
1998年5月大阪社会医療センター附属病院 勤務
1998年9月大阪府立中河内救命救急センター 勤務
1999年2月国立大阪南病院 勤務
2000年3月野上病院 勤務
2003年3月大野記念病院 勤務
2005年5月さかもとクリニック 開設
2006年12月医療法人美喜有会設立 理事長就任
2019年9月リペアセルクリニック大阪院 開設
2021年5月リペアセルクリニック東京院 開設
2023年12月リペアセルクリニック札幌院 開設
関連する症例紹介
-
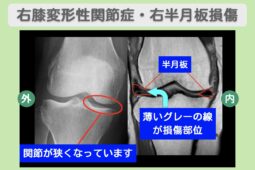
“リペア幹細胞” 痛み10段階中7〜8が3に!手術なしで半月板を温存!右変形性膝関節症・右半月板損傷 60代 女性
-
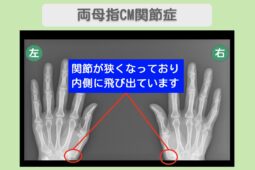
“リペア幹細胞” 右手の痛み10が1に!料理も家事も不自由なく!両変形性膝関節症・CM関節症 60代 女性
-
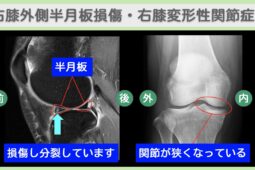
“リペア幹細胞” 痛み10段階中8が2に!登山もマラソンも夢じゃない!右膝半月板損傷 60代 女性
-
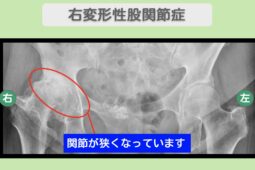
“リペア幹細胞” 股関節・膝・足関節の痛み8が2に!人工関節を回避!右下肢3関節の変形性関節症 70代 女性
-

“リペア幹細胞” 両膝の痛みが大幅に軽減!痛みのない日常を取り戻す!両変形性ひざ関節症 40代 女性
-
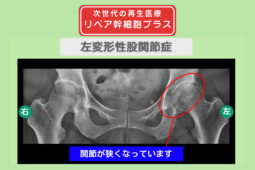
リペア幹細胞プラス【分化誘導】痛み10段階中10が4に!靴下が履ける日常を取り戻した!変形性股関節症 50代 女性