- その他
大腿骨頭壊死のステージ分類|重症度を判断するための検査と治療法について解説

「大腿骨頭壊死のステージ分類は?」
「ステージ分類の診断基準や検査方法は?」
股関節周辺の痛みや違和感にお悩みの方の中には、上記のような大腿骨頭壊死に関する疑問をお持ちの方も多いのではないでしょうか。
大腿骨頭壊死のステージは、骨の変形度合いによって4段階に分類されます。
本記事では、大腿骨頭壊死における4つのステージ分類と検査方法について詳しく解説します。
ステージ4まで進行してしまうと、関節軟骨の隙間がほぼなくなり、歩行困難なほどの激痛を伴います。
適切な治療を受けるためにも、各ステージの特徴や治療法について確認していきましょう。
目次
大腿骨頭壊死とはどのような病気?
大腿骨頭壊死(だいたいこっとうえし)とは、股関節の付け根にある大腿骨頭への血流が滞り、骨の組織が死んでしまう疾患※です。
※参考:日本整形外科学会「大腿骨頭壊死症」
具体的な病気の特徴として、以下の3点が挙げられます。
- 骨への血流が遮断されて組織の壊死が起こる
- 体重がかかって骨が潰れる際に激しい痛みを伴う
- ステロイドの投与や過度の飲酒、外傷が主なリスク要因となる
骨が壊死した段階ですぐに痛みが出るわけではなく、立ち上がりや歩行時に骨が圧力に耐えきれずに潰れることで、強い痛みを感じるケースが多いです。
一度壊死して潰れてしまった骨組織が自然に元の健康な状態へ再生することはありません。
また、原因不明のものを「特発性大腿骨頭壊死」と呼び、厚生労働省の指定難病(第71号)に指定されているため、医療費補助の対象となります。
痛みが悪化する前に早期発見し、股関節にかかる負担を和らげる適切な治療を受けることが重要です。
大腿骨頭壊死のステージ分類
大腿骨頭壊死の進行度は、X線(レントゲン)やMRI検査における骨の変形度合いに基づいて、4つのステージに分類されます。
具体的なステージ分類は、以下のとおりです。
以下でそれぞれのステージの特徴について、詳しく見ていきましょう。
ステージ1
大腿骨頭壊死のステージ1は、大腿骨頭の内部で壊死が起きているものの、通常のX線検査では骨の異常な変化が確認できない初期段階です。
精密なMRI検査を行うことで、壊死した領域を早期に発見することが可能になります。
この時期は痛みなどの自覚症状が全くないケースも多く、別の病気の検査などで偶然見つかることも珍しくありません。
ステージ2
大腿骨頭壊死のステージ2は、X線検査で骨内部の異常が確認できるものの、骨の形自体は丸く保たれている状態です。
骨の表面が潰れていないため、この段階でも激しい痛みを感じず、普段通りに日常生活を送れるケースも少なくありません。
今後の進行を防ぐため、体重コントロールや股関節への負担を減らす生活指導が重要となる時期です。
ステージ3
大腿骨頭壊死のステージ3は、大腿骨頭の一部が体重の負荷に耐えきれず、表面が潰れてしまった状態です。
この段階になると強い痛みを自覚する方が大半であり、歩行や階段の昇降など、日常生活の基本的な動作に大きな支障が出始めます。
また、ステージ3において、骨頭圧潰の範囲に応じて「ステージ3A(骨頭圧潰3mm未満)」と「ステージ3B(骨頭圧潰3mm以上)」のサブステージに分類されます。
痛みの程度や骨の潰れた範囲によっては、ご自身の骨を残す「骨切り術」などの手術療法が検討されます。
ステージ4
大腿骨頭壊死のステージ4は、骨頭がさらに大きく潰れ、受け皿となる骨盤側の軟骨までもがすり減り、股関節全体が変形した最も進行した状態です。
骨同士が直接ぶつかり合うため、歩行が困難なほどの激痛を伴い、安静時にも強い痛みに悩まされるケースが少なくありません。
関節の機能が失われているため、人工股関節へ置き換える手術が検討されます。
大腿骨頭壊死のステージ分類を判断するための検査方法
大腿骨頭壊死のステージを正確に判断するには、複数の検査を組み合わせた総合的な評価が不可欠です。
具体的な検査方法として、主に以下の2つが行われます。
ご自身の股関節の状態を正しく把握するためにも、どのような流れで検査が進められるのか、それぞれの目的と内容を確認していきましょう。
問診・診察
問診や診察は、股関節の痛みの原因を探り、大腿骨頭壊死のリスク因子が潜んでいないかを確認する重要なステップです。
具体的には、以下のような項目について医師から質問や身体の確認が行われます。
- 痛みがいつから始まり、どのような動作で悪化するか
- 過去のステロイド薬の使用歴や飲酒習慣の有無
- 股関節を動かせる範囲(可動域)の制限や、歩き方の状態
これらの情報は、画像検査の結果と照らし合わせてステージを確定し、生活指導や治療計画を立てる大切な判断材料となります。
些細な変化や不安に感じる点があれば、遠慮なく医師へ伝えましょう。
画像検査
画像検査は、骨の形状や内部の壊死状態を直接視覚化し、正確なステージ分類を行うために重要な役割を果たします。
主に以下の画像検査が、進行度や症状に合わせて実施されることになります。
- X線検査:骨の変形や潰れ(圧潰)の有無を確認する基本となる検査
- MRI検査:X線では写らない初期段階の壊死範囲を早期に発見できる強みを持つ
- CT検査:骨の立体的な構造を把握し、手術が必要な際の詳細な計画を立てるために用いられる
特にMRI検査は、痛みなどの自覚症状がないステージ1の段階で異常を見つけ出すために欠かせない検査手段といえます。
ステロイド薬の使用歴や過度な飲酒習慣のある方は、X線検査で正常でもMRI検査を受けることが多いです。
大腿骨頭壊死に対する治療法
大腿骨頭壊死の治療は、病気の進行度(ステージ)や年齢、ライフスタイルに合わせて適切な方法が選択されます。
具体的には、以下の3つの治療法が挙げられます。
ご自身のステージに合った治療法を見つけるため、それぞれの特徴や目的について詳しく確認していきましょう。
保存療法
保存療法は、骨の潰れ(圧潰)が見られない初期段階において、痛みの軽減と進行予防を目的として行われます。
具体的には、杖を使用して股関節への体重負荷を減らしたり、鎮痛剤で痛みをコントロールしたりするアプローチが中心です。
適正体重を維持するための減量指導や、関節周りの筋肉を鍛えるリハビリテーションも併せて実施されます。
手術をせずに症状と上手く付き合っていくための、生活の質を保つ重要な土台となる治療です。
手術療法
手術療法は骨の潰れが進行し、日常生活に大きな支障が出ているステージ3以降の段階で積極的に検討される治療法です。
患者さまの年齢や骨の壊死範囲に合わせて、主に以下の2つの術式から検討されます。
- 骨切り術(大腿骨を切除して関節を温存する)
- 人工関節置換術(骨を削って人工関節に置き換える)
若年層にはご自身の骨を残せる骨切り術が推奨され、骨の破壊が進行したステージ4の患者さまや、高齢の方には、早期の歩行回復が見込める人工関節置換術が推奨されます。
再生医療
大腿骨頭壊死の治療法として、従来の保存療法や手術療法のほかに、自己細胞を用いた「再生医療」が注目されています。
再生医療とは、患者さまの細胞や血液を用いて、損傷した組織の再生・修復を促す医療技術です。
大腿骨頭壊死に対する再生医療では、患者さまの幹細胞を採取・培養してから患部に投与し、幹細胞の持つ「分化能」によって骨や軟骨組織の再生・修復を促すアプローチを行います。
大掛かりな手術を避けつつ、ご自身の関節をできるだけ長持ちさせる可能性のある選択肢です。
以下では、再生医療によって右大腿骨頭壊死症の痛みが改善し、人工関節を回避できた症例を紹介しています。
>>再生医療による右大腿骨頭壊死症の症例(60代男性)はこちら
当院リペアセルクリニックでは、再生医療について無料カウンセリングを実施しております。ぜひご相談ください。
大腿骨頭壊死のステージ分類に関するよくある質問
最後に、大腿骨頭壊死のステージ分類に関するよくある質問に回答していきます。
以下でそれぞれの内容について詳しく見ていきましょう。
大腿骨頭壊死を放置するとどうなる?
放置すると壊死した骨が体重に耐えきれずに潰れてしまい、最終的には歩行困難になるほど激しい痛みを引き起こします。
一度壊死した大腿骨の組織は、自然に元の健康な状態へ回復することはありません。
適切な治療を受けずに負担をかけ続けると、骨が潰れるステージ3から関節軟骨が破壊されるステージ4へと進行していきます。
症状が悪化して人工関節の手術が避けられなくなる前に、違和感を覚えたら早めに医療機関を受診することが大切です。
大腿骨頭壊死はどこが痛くなる?
大腿骨頭壊死によって骨が潰れ始めると、主に股関節の付け根(そけい部)に痛みを感じるようになります。
壊死した骨が潰れることで痛みを感じるため、立ち上がった瞬間や歩き始めなど、関節に体重がかかるタイミングで症状が強く現れるのが特徴です。
また、股関節だけでなく、お尻や太もも、膝の周辺にまで痛みが広がる関連痛が起きるケースも見られます。
腰や膝の病気と勘違いされやすいため、休んでも痛みが引かない場合は医療機関を受診しましょう。
大腿骨頭壊死のステージ分類に応じた治療を受けよう
大腿骨頭壊死のステージは骨の変形度合いによって4段階に分類され、X線検査やMRI検査で診断を行います。
骨の潰れ(圧潰)が見られない初期段階では、痛みの軽減と進行予防を目的とした「保存療法」による治療を受けます。
進行してしまうと「骨切り術」や「人工関節置換術」などの手術療法が検討されるケースがほとんどです。
また、近年の大腿骨頭壊死の治療では、自己細胞を用いた「再生医療」が注目されています。
再生医療では、患者さまの幹細胞を採取・培養してから患部に投与し、幹細胞の持つ「分化能」によって骨や軟骨組織の再生・修復を促すアプローチを行います。
当院リペアセルクリニックでは、再生医療について無料カウンセリングを実施しております。ぜひご相談ください。

監修者
岩井 俊賢
Toshinobu Iwai
医師
関連する症例紹介
-
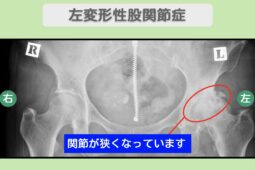
“リペア幹細胞” 痛み10段階中8が3に!人工関節を回避して歩ける喜び!左変形性股関節症 60代 女性
-
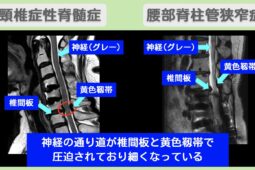
“リペア幹細胞” 投与直後から効果!歩行の安定を取り戻した!頚椎症性脊髄症術後 70代 女性
-
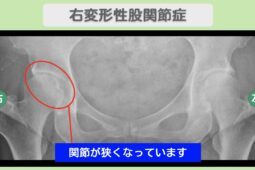
“リペア幹細胞” 痛み10段階中8が0に!骨嚢胞ありでも人工関節回避!右変形性股関節症 60代 女性
-
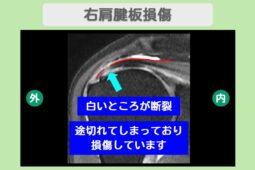
“リペア幹細胞” 痛み10段階中7が2に!手術を回避して趣味を楽しめるように!右肩腱板損傷 70代 女性
-
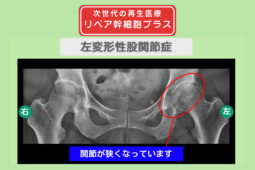
リペア幹細胞プラス【分化誘導】痛み10段階中10が4に!靴下が履ける日常を取り戻した!変形性股関節症 50代 女性
-
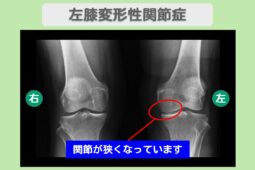
“リペア幹細胞” 痛み10段階中10が3に!高齢でも諦めなくてよかった!左変形性膝関節症 80代 女性