- 肘
- スポーツ医療
- 再生治療
野球肘の治し方を紹介!痛みを繰り返さないための治療と再生医療の選択肢を解説

野球肘が痛い場合は「痛みが出たら投球を中止し、炎症期は安静と冷却、落ち着いたら段階的リハビリ」を守ることが最短復帰への近道です。
無理なストレッチや早すぎる復帰は再発の原因になります。
いつまで休むか・何をして良いかを明確にし、必要に応じて再生医療も選択肢に加えることで、痛みを繰り返さない肘を目指せます。
しかし「大会が近い」「チームに迷惑をかけたくない」と思うほど、つい投げ続けてしまう方も多くいらっしゃるかと思います。
そこで本記事では、いまの痛みを悪化させない初期対応、病院での治療の流れ、そして根本回復を後押しする再生医療まで、わかりやすく解説します。
目次
野球肘の治し方|自宅でできる応急処置と初期対応
最初にやるべきことと、やってはいけないことを整理しておきましょう。
初期の対応
痛みが出たらまず投球を中止し、冷却・安静・圧迫・挙上を徹底しましょう。
薬の自己判断は避け、早めに整形外科で評価を受けましょう。
- 冷却:氷嚢や保冷材で1回15分、皮膚を守りつつ1日2〜5回
- 安静:投球・ノック・体幹ひねりの強い練習は中止
- 圧迫・挙上:軽めの弾性包帯で腫れを抑え、心臓より少し高く保つとむくみが引きやすい
いつ・どの動作で・どれくらい痛むかをメモしておくと診察の時に役立つので、痛みの記録もとっておきましょう。
まずは痛みゼロでの日常動作→軽い可動域運動→フォーム確認→キャッチボールへと段階的に、改善していくことが重要です。
やってはいけないこと
痛みを我慢しての投球・関節を強く押し込むストレッチ、温め直後の全力投球は悪化しやすくなるので避けましょう。
- 痛みを無視して投げる:靱帯や腱の微細損傷が広がり、回復が遅れる
- 痛みをこらえて強伸張:関節内や骨端に負担がかかる
- 自己流のテーピング・過度な固定:血流や動きが偏り、別部位の痛みを誘発
強いマッサージも初期段階では逆効果となるので、まずは腫れと痛みを引かせることを意識しましょう。
温めてすぐ全力投球も、一時的に楽になっても再発リスクが上がるため、避ける必要があります。
野球肘とは?痛みが起こる原因について解説
野球肘は、投球のくり返しで肘の内側・外側・後方(肘頭)に負担が集中して起こる障害の総称です
成長期では骨のはし(骨端線)が未完成なため、剥離(はくり)や炎症が起こりやすく、無理をすると長引くリスクも。
- 内側型:投球時の引っ張り力で内側の筋・靱帯や骨端に炎症
- 外側型:骨と骨が当たりやすく、軟骨や骨の表面が傷みやすい
- 後方型:肘を強く伸ばす動作で肘頭に痛み
原因は、投球フォームの乱れ・体幹や股関節の柔軟性不足・登板過多・休養不足などが組み合わさることです。
小中高生では、成長のタイミングと練習量のバランスが重要となります。
病院で行われる治療法の流れ
多くはまず保存療法(手術をしない治療)から始め、痛みが引いたら段階的に運動を再開します。
検査と診断
検査と診断では「どこが、どの動きで、どの程度痛むか」を丁寧に確認し、画像検査で重症の有無をチェックすることが再発予防につながります。
- 問診・触診:発症時期・練習量・ポジション・痛みの部位や強さを確認
- 徒手検査:内側の引っ張り、外側の圧迫、後方の当たりを再現し、痛みの出方を見る
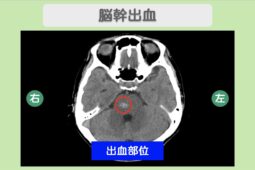
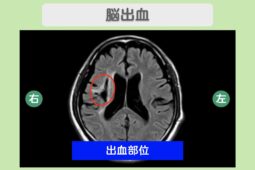
画像検査を行う場合は、エコーで靱帯や腱の状態を確認し、必要に応じてX線で骨・MRIで軟骨・骨内の変化を診察します。
保存療法の内容
保存療法の内容は炎症期は休む、回復期は可動域→筋力→投球動作の順で戻すことが基本です。
- 痛みのコントロール:安静と必要時の投薬。関節内注射は適応を見極めて実施
- 理学療法:肘そのものに加え、肩甲骨・体幹・股関節の柔軟性と筋力を整える
- フォーム修正:リリースポイント・ステップ幅・体幹の残し方などを確認し、肘の負担を分散
- 段階的復帰:痛みゼロの日常動作→軽キャッチ→距離と球数を漸増→半速→実戦へ
復帰の合図は、ノースロー48〜72時間で日常痛がない、軽い可動域運動で痛みが出ない、翌日に痛みが残らないの3条件が目安です。
焦らなければ、結果的に早く試合に戻ることが可能です。
再生医療という治療の選択肢
再生医療は、炎症を抑えつつ損傷組織の修復を後押しすることが期待できる治療です。
手術を避けたい方、保存療法で停滞している方の選択肢になります。
- PRP:自分の血液から濃縮した成分を注入
- ADRCs:自分の脂肪由来の細胞を用い、修復過程を支えることが期待される
- 利点と留意:日常復帰が早めやすい一方、適応や効果の程度には個人差がある
症例や調製法によりばらつきがあるため、医師と相談のうえ対応を検討することが重要です。
リペアセルクリニック大阪院の再生医療は、炎症期の痛みを抑え、回復期のリハビリを前へ進める治療計画をご提案します。
手術をしない新しい治療「再生医療」を提供しております。
野球肘は痛みを我慢せず、早期に専門医の診断を受けることが最短復帰への第一歩
最短で復帰するには、「痛みが出たら休む→炎症を抑える→段階的に戻す」というシンプルな流れを崩さないことです。
痛みを抱えたままの投球は、遠回りになります。
- 休む勇気:痛みが出た日はノースローにして、翌日の状態を必ず確認
- 段階表の作成:可動域→筋力→投球の順でチェック項目を紙に見える化する
- 専門家と二人三脚:医師・理学療法士・コーチで情報共有し、無理なく前進
ストレッチは大切ですが、炎症期のやり過ぎは逆効果です。
可動域は痛くない範囲で少しずつ、筋力は正しいフォームで低負荷から行いましょう。
再生医療を組み合わせれば、痛みの山を越えてリハビリに集中しやすくなります。
リペアセルクリニック大阪院では、一人一人に適した再生医療で、再発しにくい肘づくりを支援します。
肘関節の根本的な回復のために、ぜひ無料カウンセリングを活用してみてください。

監修者
坂本 貞範
Sadanori Sakamoto
医療法人美喜有会 理事長
「できなくなったことを、再びできるように。」
人生100年時代、皆様がより楽しく毎日を過ごせることの
お手伝いができれば幸甚の至りでございます。
略歴
1997年3月関西医科大学 医学部卒
1997年4月医師免許取得
1997年4月大阪市立大学(現大阪公立大学)医学部附属病院 勤務
1998年5月大阪社会医療センター附属病院 勤務
1998年9月大阪府立中河内救命救急センター 勤務
1999年2月国立大阪南病院 勤務
2000年3月野上病院 勤務
2003年3月大野記念病院 勤務
2005年5月さかもとクリニック 開設
2006年12月医療法人美喜有会設立 理事長就任
2019年9月リペアセルクリニック大阪院 開設
2021年5月リペアセルクリニック東京院 開設
2023年12月リペアセルクリニック札幌院 開設