- 再生治療
- その他
圧迫骨折のリハビリとは?開始時期と正しい進め方を解説

「圧迫骨折と診断されたけれど、いつから動いていいのかわからない」「リハビリをしないと寝たきりになってしまうのでは」といった不安を抱えてはいませんか。
背骨がつぶれる圧迫骨折は、激しい痛みを伴うだけでなく、その後の生活の質を大きく左右する疾患です。
かつては「長期間の絶対安静」が推奨されていましたが、現代の医療では、筋力の低下や認知機能の衰え(廃用症候群)を防ぐために、早期から適切なリハビリテーションを開始することが完治への近道とされています。
この記事では、圧迫骨折のリハビリの開始時期や具体的な内容、安全に進めるためのポイントについて、専門的な視点から詳しく解説します。
- 圧迫骨折後のリハビリが早期離床と再発予防に不可欠な理由
- 急性期から回復期まで、病態に合わせたリハビリの開始タイミング
- 体幹強化や歩行訓練など、日常生活復帰に向けた具体的なメニュー
- 改善が遅い難治性の痛みに対する再生医療という新たな選択肢
目次
圧迫骨折後にリハビリが重要な理由
圧迫骨折後のリハビリは、単に「筋力を戻す」ためだけのものではありません。
最大の目的は、安静による二次的な身体機能の低下、すなわち廃用症候群の防止にあります。
リハビリを行わずに安静を続けすぎた際のリスクを、以下のテーブルにまとめました。
| リスク項目 | 具体的な身体への悪影響 |
|---|---|
| 筋力の著しい低下 | 1週間の安静で約10~15%の筋力が失われ立ち上がりが困難になる |
| 関節のこわばり | 動かさないことで関節が固まり、歩行時のバランス能力が低下する |
| 骨密度のさらなる低下 | 骨への荷重(刺激)がなくなることで骨粗鬆症が進行し再骨折を招く |
| 精神・認知機能の減退 | 活動量の低下から意欲が減退し、認知症の症状が進行する恐れがある |
特に高齢者の場合、一度損なわれた身体機能を取り戻すには、失う時の数倍の時間と努力を要します。
痛みに配慮しながらも、可能な限り早い段階で「座る」「立つ」といった重力に抗う動作を行うことが、自立した生活を守るための鉄則となります。
圧迫骨折のリハビリはいつから始める?
リハビリの開始時期は、骨折の安定度や痛みの強さによって決まりますが、現代では「受傷後すぐ」から段階的に開始するのが一般的です。
時期に応じたリハビリの考え方を以下の2つのフェーズで見ていきましょう。
「痛みが完全に消えてから」と自己判断で先延ばしにせず、医師の管理下で適切なタイミングを見極めることが重要です。
急性期(安静中心)
受傷直後から約1〜2週間の急性期は、炎症が激しく、激痛を伴う時期です。
この時期のリハビリは、骨折部位を固定しながらも、他の部位を弱らせないことが主目的となります。
| 実施内容 | 具体的な目的とポイント |
|---|---|
| コルセットの採型・装着 | 背骨を固定して変形を防ぎ、早期の離床を可能にするための準備 |
| 呼吸リハビリ | 深呼吸や排痰訓練を行い、安静による肺炎のリスクを軽減する |
| 他関節の運動 | 腰に響かない範囲で足首や膝を動かし、血栓(エコノミークラス症候群)を防ぐ |
この時期は、コルセットが届くまでの間、ベッド上での寝返りや手足の軽い運動から始めます。
無理に起き上がる必要はありませんが、全く動かない状態を避けるための微調整が行われます。
痛みを抑えるお薬を併用し、リハビリができる土壌を整える時期とも言えます。
回復期(運動開始)
コルセットが完成し、激しい痛みが落ち着いてくる受傷後2週目以降が回復期となります。
ここからは、いよいよ身体を垂直に保ち、日常生活への復帰を目指した能動的なリハビリが始まります。
| 運動のステップ | 具体的な動作の例 |
|---|---|
| 離床訓練 | ベッドの端に座る「端座位」から、手すりを持っての「起立」へ移行 |
| 荷重訓練 | 自身の体重をしっかりと足に乗せ、骨への刺激を与え始める |
| 歩行訓練 | 歩行器や杖を使用し、安全なフォームで歩く距離を徐々に延ばす |
回復期のリハビリは、骨が固まる(癒合)までの「骨の保護」と、筋肉を維持する「攻めの姿勢」のバランスが試されます。
理学療法士の指導のもと、正しい姿勢で動くことで、骨が変形してくっつく(偽関節や亀背)リスクを最小限に抑えながら、体力を回復させていきます。
圧迫骨折のリハビリ内容
具体的なリハビリメニューは、単なる筋トレではなく、背骨を守るための「天然のコルセット」を作り上げる作業です。
以下の3つの柱を中心に進めていきます。
体幹・背筋の強化
背骨への負担を分散させるためには、お腹周りや背中の筋肉を鍛えることが不可欠です。
ただし、一般的な腹筋運動のように身体を丸める動きは圧迫骨折では厳禁です。
背筋を伸ばした状態で行う安全な筋力強化が基本となります。
| 部位 | トレーニングの狙い |
|---|---|
| 多裂筋・脊柱起立筋 | 背筋を真っ直ぐに保つ力を養い、前屈み姿勢による再骨折を防ぐ |
| 腹横筋(インナーマッスル) | 腹圧を高めて内側から背骨を支え、動作時の衝撃を緩和する |
トレーニングの際は、痛みの出ない範囲でゆっくりと行うことがポイントです。
インナーマッスルを呼び覚ますことで、動作中の「腰のぐらつき」が解消され、歩行や立ち上がりの安定感が劇的に向上します。
歩行訓練
歩くことは、全身の血流を改善し、骨に適度な衝撃を与える最高の骨粗鬆症対策です。
圧迫骨折後の歩行訓練では、距離を競うのではなく質の高い歩き方を身につけることを目指します。
| 訓練の重点項目 | 期待される効果 |
|---|---|
| 正しい重心移動 | すり足や前屈みを防ぎ、転倒しにくい歩行パターンを獲得する |
| 補助具の適切な使用 | 歩行器や杖を正しく使い、腰への過度な荷重を分散させる |
「歩くと痛い」という恐怖心を段階的に取り除いていくことも、歩行訓練の重要な役割です。
自身の力で安全に移動できるようになることは、心理的な自信に繋がり、社会復帰への大きな一歩となります。
日常動作の改善
リハビリの最終的なゴールは、日常生活の動作を「背骨を傷めない方法」に書き換えることです。
トイレの立ち座り、衣服の着脱、軽い家事など、負担を最小限にする動き方を練習します。
| 日常の動作 | 安全な動作のポイント |
|---|---|
| 立ち上がり・着座 | 腰を丸めず、股関節から折りたたむように動作する(ヒンジ動作) |
| 物の拾い方 | 腰から曲げず、膝をしっかりとついて垂直に腰を下ろす |
これらの動作習得は、リハビリ室の中だけで終わるものではありません。
実際の生活環境を想定し、身体に染み込ませることで、骨折が完治した後もずっと役立つ再発防止のスキルとなります。
何気ない動き一つひとつが、背骨の健康を守る鍵となるのです。
リハビリでやってはいけないこと
圧迫骨折のリハビリにおいて、最も避けなければならないのは「骨がくっつくのを妨げる動き」です。
良かれと思って行った運動が、かえって骨の変形を助長したり、再骨折を招いたりすることがあります。
リハビリ中や日常生活で厳禁とされる動作を、以下のテーブルに整理しました。
| 禁止動作 | 身体への具体的な悪影響 |
|---|---|
| 背中を丸める(前屈) | 潰れた背骨の前方に強い圧力がかかり、さらに骨が潰れてしまう |
| 重い荷物の持ち運び | 背骨全体に垂直方向の過負荷がかかり、癒合を著しく遅らせる |
| 急激なひねり動作 | 不安定な骨折部位に剪断力(ずれる力)が加わり激痛を誘発する |
特に洗面所での前屈みや、床に落ちた物を拾う際の中腰は非常に危険です。
これらの動作が必要なときは、背中を丸めず、「膝を曲げて腰を落とす」ことを徹底してください。
また、コルセットを外しての活動も、骨が安定するまでは最小限に留める必要があります。
リハビリの進捗に合わせ、どの動きまで許可されているかを常に意識することが完治への守りとなります。
リハビリを続けるうえでの注意点
リハビリを円滑に進めるためには、単に運動をこなすだけでなく、日々のコンディション管理と痛みのコントロールが重要となります。
以下の点に留意しながら、無理のない範囲で継続しましょう。
| 注意点 | 具体的な管理方法 |
|---|---|
| 痛みの見極め | 「動いた後の鋭い痛み」が続く場合は、負荷が強すぎるサイン |
| 装具の正しい着用 | コルセットが緩んでいないか、正しい位置で固定されているかを確認 |
リハビリ中に「少し重いかな」と感じる程度の違和感は正常な範囲ですが、冷や汗が出るような痛みや、翌朝まで疼きが残る場合は、運動メニューの調整が必要です。
主治医や理学療法士に痛みの性質を正確に伝え、自分に最適な負荷を見極めていく対話が欠かせません。
また、コルセットは「背骨のギプス」です。
面倒だからと着用を怠ると、骨が歪んでくっついてしまい、一生残る腰痛や猫背(円背)の原因となるため、指示された期間は確実に着用してください。
回復後の再発予防
リハビリを経て日常生活に戻った後も、圧迫骨折は「一度起きたら次が起きやすい」という性質を持っています。
いわゆる「骨折ドミノ」を防ぐために、再発予防の習慣を生活の基盤にしましょう。
| 予防策 | 具体的な実施内容 |
|---|---|
| 骨密度の管理 | 骨粗鬆症の治療薬を継続し、骨そのものの強度を底上げする |
| 転倒しにくい環境作り | 家の中の段差解消や手すりの設置、足元の明るさを確保する |
骨折後のリハビリで身につけた「正しい身体の使い方」を継続することも、立派な予防法です。
また、タンパク質やカルシウム、ビタミンDを意識した栄養摂取を心がけ、骨の材料を常に補給しておきましょう。
再発予防は「骨の貯金」です。日々の積み重ねが、将来的な寝たきりリスクを遠ざけ、自立した生活を長く楽しむための保険となります。
改善が遅い場合の再生医療という選択肢
リハビリを懸命に続けても痛みが一向に引かない、あるいは骨のつきが悪く、慢性的な鈍痛で活動量が戻らない「偽関節」のような状態になることがあります。
こうした難治性のケースに対し、自身の脂肪から抽出した幹細胞を投与して組織の修復を促す再生医療(幹細胞治療)が、新たな選択肢となっています。
| 再生医療の強み | 圧迫骨折後の不調へのアプローチ |
|---|---|
| 慢性炎症の鎮静 | 骨折部位周辺でくすぶり続ける炎症を鎮め、持続的な痛みを緩和する |
| 自己修復力の再起動 | 幹細胞が放出する成長因子が、弱まった組織の再建をサポートする |
再生医療は、自分の細胞を用いるため副作用のリスクが極めて低く、手術を避けたい高齢の方にとっても身体への負担が少ない治療法です。
これまでの「安静にして待つ」だけの段階から、積極的に組織の再生力を高めるという選択をすることで、再び元気に歩き出すための可能性が広がります。
再生医療がどのように脊椎のトラブルに作用し、日常生活の質を向上させるのか。その具体的な仕組みについては、以下の動画をご覧ください。
手術をしない新しい治療「再生医療」を提供しております。
まとめ|段階的なリハビリが回復と再発予防の鍵
圧迫骨折からの回復は、焦らず、しかし着実に身体を動かしていく「段階的なリハビリ」が何よりの特効薬です。
安静が必要な時期と、動くべき時期を正しく理解し、専門家と共に歩むことで、骨折前と同じような豊かな毎日を取り戻すことが可能になります。
確実な回復と再発防止のための重要ポイントを最後におさらいしましょう。
- 急性期から呼吸や足首の運動を始め、廃用症候群を徹底して防ぐ
- 回復期には「背中を丸めない」という鉄則を守りつつ、体幹と歩行の訓練を行う
- 日常生活での動作を「膝を使う動き」に書き換え、再発リスクを最小限にする
- リハビリで改善が見られない難治性の痛みには、自身の再生力を引き出す再生医療を検討する
背骨はあなたの人生を支える大黒柱です。
その柱が一度傷ついたとしても、適切なケアを施せば、再び支えとして機能してくれます。
リペアセルクリニック大阪院は、最新の再生医療技術を駆使し、あなたが再び痛みなく、自分の足で人生を歩み続けられるよう全力でサポートいたします。
現在のリハビリに関する悩みや、痛みの改善方法について、まずは将来への不安を解消するために当院の公式LINEをぜひ活用してください。

監修者
岩井 俊賢
Toshinobu Iwai
医師
関連する症例紹介
-

“リペア幹細胞” 両膝の痛みが大幅に軽減!痛みのない日常を取り戻す!両変形性ひざ関節症 40代 女性
-
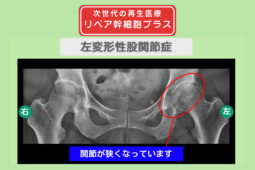
リペア幹細胞プラス【分化誘導】痛み10段階中10が4に!靴下が履ける日常を取り戻した!変形性股関節症 50代 女性
-
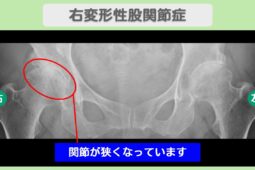
“リペア幹細胞” 痛み10段階中4が2に!手術を回避して日常を取り戻す!右変形性股関節症 70代 女性
-
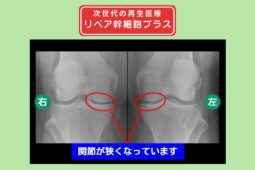
リペア幹細胞プラス【分化誘導】 痛み10段階中6が1に!テニス復帰も夢じゃない! 両変形性ひざ関節症 60代 女性
-
“リペア幹細胞” 右膝痛み4が0に完全消失!快適な歩行を取り戻した!両膝変形性関節症 70代 女性
-
“リペア幹細胞” 痛み10段階中10が2に!人工関節を回避! 左変形性股関節症 60代女性