- 再生治療
- その他
高齢者の圧迫骨折の治療とは?回復の流れと注意点を解説

「いつの間にか骨折」という言葉を聞いたことはありませんか。
重い荷物を持った拍子や、あるいはくしゃみをしただけの些細な衝撃で、背骨が押しつぶされるように折れてしまうのが高齢者の圧迫骨折です。
痛みで動けなくなるだけでなく、放置すれば背中が曲がり、心肺機能の低下や、最悪の場合は寝たきりへと繋がるリスクを孕んでいます。
「年だから腰が痛いのは仕方ない」と見過ごすことは、自立した生活を奪う大きな要因になりかねません。
この記事では、高齢者の圧迫骨折の治療法、回復までの具体的なスケジュール、そして早期復帰のために家族が知っておくべき注意点について詳しく解説します。
- 高齢者が圧迫骨折を起こしやすい構造的な理由
- 保存療法(コルセット)と手術療法のメリット・デメリット
- 発症からリハビリ、日常生活復帰までの標準的な流れ
- なかなか痛みが引かない難治性の骨折に対する再生医療の可能性
目次
圧迫骨折とは|高齢者に多い理由
圧迫骨折は、背骨(椎体)が上下からの圧力によって潰れてしまう骨折です。
若い世代であれば高所からの転落など大きな衝撃がなければ起こりませんが、高齢者の場合は骨粗鬆症(こつそしょうしょう)によって骨の強度が著しく低下しているため、日常の些細な動作で発症します。
高齢者が圧迫骨折を起こしやすい背景を、以下のテーブルに整理しました。
| 要因 | 骨への具体的な影響 |
|---|---|
| 骨密度の低下 | 骨の内部がスカスカになり、スポンジのように脆くなっている |
| 微細な外力の蓄積 | 咳やくしゃみ、中腰での掃除など、何気ない動作が引き金になる |
| 筋力の衰え | 背骨を支える筋肉が弱まり、骨一點にかかる衝撃を分散できない |
この骨折の厄介な点は、必ずしも「転倒」を伴わないことです。
本人が気づかないうちに骨折し、痛みが徐々に強くなるケースが多いため、発見が遅れがちです。
背中が丸くなってきた、身長が急に縮んだといった変化は、身体が発しているSOSである可能性が高いといえます。
高齢者の圧迫骨折の主な治療方法
圧迫骨折の治療は、大きく分けて「身体への負担が少ない保存療法」と「早期離床を目指す手術療法」の2種類があります。
患者様の全身状態や骨折の重症度に合わせて、医師と相談しながら最適な道を選択します。
具体的な治療方法について、以下の項目に沿って詳しく解説いたします。
どちらの治療においても共通して重要なのは、「骨を固めること」と「動かない期間を最小限にすること」のバランスを取ることです。
保存療法(安静・コルセット)
保存療法は、メスを入れずに自分自身の治癒力で骨がくっつくのを待つ治療法です。
多くの圧迫骨折において第一選択となります。
| 手法 | 具体的な内容と役割 |
|---|---|
| コルセットの装着 | オーダーメイドの硬性装具で背骨を固定し、変形や再骨折を防ぐ |
| 安静と疼痛管理 | 急性期の痛みを薬で抑えつつ、無理な前屈動作を制限する |
| 骨粗鬆症の治療 | 骨密度を上げる薬を併用し、骨そのものの質を改善させる |
コルセットは単に痛みを和らげるだけでなく、潰れた骨がさらに潰れて神経を圧迫するのを防ぐ「防具」としての役割を果たします。
ただし、長期間の絶対安静は高齢者の筋力低下や認知機能の衰えを招くため、最近では痛みを見ながら早期に座る、歩くといったリハビリを開始するのが一般的です。
手術療法(椎体形成術など)
保存療法では痛みが引かない場合や、骨が潰れ続けて神経障害のリスクが高い場合には、手術療法が検討されます。
現代では「BKP(経皮的椎体形成術)」という、身体への負担が極めて少ない手術が普及しています。
| 術式 | 特徴とメリット |
|---|---|
| BKP(バルーン) | 風船で骨を膨らませてセメントを注入する。手術時間が短く痛みの改善が早い |
| 脊椎固定術 | ボルトなどで背骨を補強する。骨折が広範囲な場合や不安定な場合に選択される |
特にBKPは、小さな切開から針を刺すだけで完了するため、体力の少ない高齢者でも受けやすい手術です。
術後すぐに痛みが劇的に軽減されることが多く、早期の離床と退院が可能になります。
ただし、セメントを注入した箇所の上下の骨に負担がかかり、新たな骨折を誘発するリスク(隣接椎体骨折)もあるため、術後の骨密度管理が非常に重要となります。
治療の流れと回復期間
圧迫骨折が完治するまでの道のりは、一般的に3ヶ月から半年程度とされています。
時期に合わせた適切なリハビリを行うことが、後遺症を残さないための鍵です。
回復のプロセスを以下のテーブルにまとめました。
| 時期 | 身体の状態とリハビリの内容 |
|---|---|
| 急性期(1〜2週) | 炎症が強く激痛がある時期。コルセットを作り、寝返りから始める |
| 亜急性期(3〜8週) | 痛みが落ち着き骨が固まり始める。歩行練習や筋力訓練を本格化させる |
| 回復期(2ヶ月〜) | 日常生活の動作を獲得する。再発予防のための骨密度治療を継続する |
多くの患者様が、受傷後1ヶ月程度で日常生活の動作ができるようになりますが、骨が完全に安定する(骨癒合)まで重いものを持たない、背中を丸めないといった制限を守る必要があります。
焦って無理をすると、折れた箇所が偽関節(骨がつかない状態)になり、慢性的で激しい腰痛が残ってしまうため、粘り強い治療姿勢が求められます。
寝たきりを防ぐためのポイント
高齢者の圧迫骨折において、最も警戒すべきは「廃用症候群(はいようしょうこうぐん)」です。
痛みがあるからと横になったままの生活が続くと、わずか1週間で筋肉量が10〜15%も減少し、骨折自体が治っても二度と立ち上がれなくなるリスクがあります。
寝たきりを防ぐための具体的な生活のポイントを、以下のテーブルに整理しました。
| 対策の柱 | 具体的な実施内容と注意点 |
|---|---|
| 早期離床の徹底 | コルセットが届いたら、医師の許可を得て積極的に「座る」「立つ」時間を増やす |
| 栄養管理 | 筋肉の材料となるタンパク質(肉・魚・大豆)を意識的に摂取し、筋肉減少を防ぐ |
| 精神的な励まし | 「動くと痛い」という恐怖心を和らげ、回復への意欲を維持できるよう家族が支える |
特に「座っている時間を1日合計2時間以上作る」といった具体的な目標を持つことが有効です。
重力に対して身体を垂直に保つだけで、骨への刺激となり、さらなる骨の脆弱化を防ぐことができます。
リハビリは、病院だけでなくご自宅での日常生活そのものが訓練であるという意識を持ちましょう。
再発を防ぐために必要なこと
一度圧迫骨折を起こした方は、1年以内に次の骨折を起こすリスクが通常の5倍近くに跳ね上がります。
これは「骨折ドミノ」と呼ばれ、連鎖を止めるためには骨折の治療と並行して、骨質の改善と環境整備を徹底する必要があります。
再発防止のために欠かせない対策は、以下の通りです。
| 再発防止策 | 具体的なアクション |
|---|---|
| 骨粗鬆症治療の継続 | 痛みがないからと薬を勝手に止めず、骨密度を維持・向上させる治療を年単位で続ける |
| 転倒予防の環境改善 | 段差の解消、手すりの設置、滑りやすいマットの撤去など、住環境をバリアフリーにする |
| 下肢筋力の維持 | 腰に負担をかけない範囲で、スクワットなどの足腰を鍛える運動を習慣化する |
骨粗鬆症の治療は「骨の貯金」です。骨折という大きな出費(ダメージ)を補い、将来の骨折を防ぐための盾となります。
また、夜間のトイレなどでの転倒が骨折の引き金になることが多いため、足元の明るさや動線の確保といったハード面での対策も非常に重要です。
改善しにくい場合の再生医療という選択肢
骨がくっついたと言われたのに腰の痛みが引かない、あるいは骨のつきが悪く「偽関節」のようになり、慢性的な苦痛で活動量が戻らない場合があります。
こうした難治性のケースに対し、自身の脂肪から抽出した幹細胞を投与し、組織の修復と炎症の鎮静化を促す再生医療(幹細胞治療)が、新たな選択肢となっています。
| 期待される効果 | 具体的な身体への働きかけの詳細 |
|---|---|
| 慢性炎症の抑制 | 骨折部位周辺でくすぶり続ける炎症を鎮め、持続的な痛みを緩和させる |
| 自己修復力の強化 | 幹細胞が放出する成長因子が、弱まった組織の再建と血流改善をサポートする |
| 全身機能の維持 | 痛みが軽減することで活動量が増え、廃用症候群による寝たきりリスクを下げる |
再生医療は、自分の細胞を用いるため副作用のリスクが極めて低く、手術を避けたい高齢の方にとっても身体への負担が少ない治療法です。
これまでの「安静にして待つ」という消極的な姿勢から、積極的に組織の再生力を高めるという選択をすることで、以前のような活気ある生活を取り戻せる可能性が高まります。
再生医療が脊椎の痛みや高齢者の不調に対してどのように作用し、生活の質を劇的に変えていくのか。
そのメカニズムについては以下の解説動画をぜひ参考にしてください。
手術をしない新しい治療「再生医療」を提供しております。
まとめ|早期治療とリハビリが回復の鍵
高齢者の圧迫骨折は、単なる「腰の怪我」ではなく、人生の健康寿命を左右する岐路です。
早期の診断、適切な固定、そして間を置かないリハビリテーションこそが、再び元気に歩き出すための最も確実な道となります。
回復を確実なものにするための重要ポイントを最後におさらいしましょう。
- 「いつの間にか骨折」を疑い、些細な痛みでも放置せず専門医を受診する
- 保存療法や手術療法を適切に選択し、痛みを我慢せずに早期離床を目指す
- 骨粗鬆症の治療を継続し、ドミノ倒しのような再骨折を徹底して防ぐ
- 改善しない長引く痛みには、自身の再生力を引き出す再生医療という選択肢も検討する
痛みのない生活を取り戻すことは、家族との食事や散歩といった、何気ない日常の幸せを守ることに直結します。
リペアセルクリニック大阪院は、最新の再生医療技術を駆使し、あなたやあなたのご家族が再び痛みなく、自分の足で人生を歩み続けられるよう全力でサポートいたします。
現在の症状をどのように改善できるのか、まずは将来への不安を解消するために当院の公式LINEをぜひ活用してください。

監修者
岩井 俊賢
Toshinobu Iwai
医師
関連する症例紹介
-

“リペア幹細胞” 両膝の痛みが大幅に軽減!痛みのない日常を取り戻す!両変形性ひざ関節症 40代 女性
-
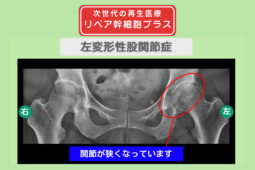
リペア幹細胞プラス【分化誘導】痛み10段階中10が4に!靴下が履ける日常を取り戻した!変形性股関節症 50代 女性
-
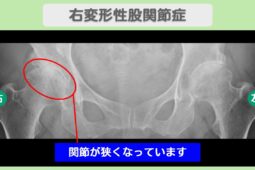
“リペア幹細胞” 痛み10段階中4が2に!手術を回避して日常を取り戻す!右変形性股関節症 70代 女性
-
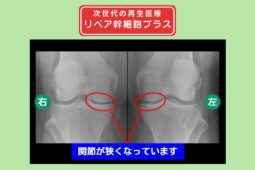
リペア幹細胞プラス【分化誘導】 痛み10段階中6が1に!テニス復帰も夢じゃない! 両変形性ひざ関節症 60代 女性
-
“リペア幹細胞” 右膝痛み4が0に完全消失!快適な歩行を取り戻した!両膝変形性関節症 70代 女性
-
“リペア幹細胞” 痛み10段階中10が2に!人工関節を回避! 左変形性股関節症 60代女性