- 頭部、その他疾患
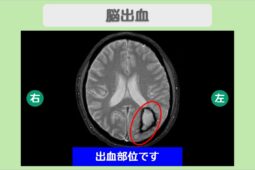
- 脳出血
視床出血の後遺症に対するリハビリ|感覚障害・運動障害を改善するためのポイントを解説

視床出血は脳の深い部分で起こるため、手足の麻痺だけでなく、「触った感覚がない」「焼けるような痛みが消えない」といった特有のつらい症状に悩まされる方が多くいらっしゃいます。
退院後も続くリハビリ生活の中で、「本当に回復するのだろうか」「家族として何をしてあげられるのか」という葛藤は尽きないでしょう。
本記事では、視床出血の基本的な情報からリハビリテーション、回復過程について詳しく解説します。
- 視床出血の主な症状、後遺症
- 視床出血の具体的なリハビリプログラム
- 視床出血の後遺症のリハビリテーションで意識すべきポイント
正しい知識と効果的なアプローチを知り、不安を少しでも和らげ、前向きな一歩を踏み出すためにぜひ参考にしてください。
また、視床出血のつらい後遺症には、再生医療による治療も選択肢の一つです。
再生医療は、患者さまの幹細胞を採取・培養してから患部に投与することで、損傷した組織の再生・修復を促す治療法です。
以下の動画では、当院の再生医療によって脳出血の後遺症が改善した症例を紹介しているため、併せて参考にしてください。
目次
視床出血とは?主な症状と後遺症
視床は脳のほぼ中央に位置し、嗅覚以外のあらゆる感覚情報を大脳へ送る「中継地点」としての役割を担います。
この重要な部位で出血が起きると、感覚の中継が途絶えたり、隣接する運動神経が圧迫されたりと、さまざまな障害が生じます。
以下では、主な症状や後遺症などを詳しく解説します。
視床出血の症状
視床出血直後から現れる症状は多岐にわたり、出血部位や血腫の大きさにより程度は異なりますが、主に以下の症状が見られます。
視床出血の代表的な症状
- 反対側の手足がしびれる感覚障害
- 片側の手足が動かない運動麻痺
- 意識レベルが低下する意識障害
- 両目が鼻先を見つめる眼球症状
特に「感覚障害」は視床出血の大きな特徴であり、しびれや感覚の鈍さが顕著に現れます。
重症化して脳室内に血液が入り込むと、深い意識障害を引き起こし、命に関わる危険性もあります。
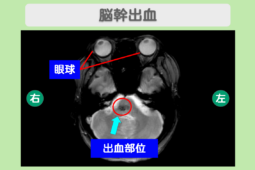
また、両目が内側下方(鼻先)を向く「内下方共同偏視」は、視床出血特有のサインです。
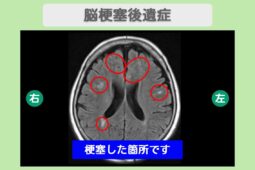
視床出血の後遺症の種類
急性期を脱した後も、患者さまを長く苦しめる後遺症が現れることがあります。
視床は手術が困難な部位であるため、以下のような後遺症に対して長期的なリハビリが必要です。
| 後遺症 | 主な症状 |
|---|---|
| 視床痛 | 焼けるような激しい痛みが続く |
| 感覚障害 | 手足の位置や物の感触が分からない |
| 運動失調 | 麻痺はないがスムーズに動けない |
中でも「視床痛」は発症から数ヶ月後に現れることが多く、通常の鎮痛剤が効きにくい難治性の痛みです。
風が当たる程度の刺激でも激痛を感じるため、生活の質を著しく低下させます。
また、記憶力の低下や注意散漫といった高次脳機能障害も、社会復帰を妨げる要因となります。
次の記事では、脳幹出血の後遺症について詳しく解説しているので、参考にしてください。
出血箇所で症状に違いはある?
視床出血では左右どちらで出血しても、出血部位とは反対側の感覚障害・運動麻痺が主な症状※です。
※出典:J-STAGE「視床出血における左右半球の違いは歩行に影響を与えるのか?」
また、右脳は空間認識、左脳は言語機能を主に司っているため、身体の麻痺以外に以下のような特徴が現れます。
| 出血部位 | 主な症状の特徴 |
|---|---|
| 右視床出血 | ・左半身の感覚障害、運動麻痺 ・血腫が大きく周囲の大脳皮質に影響すると「半側空間無視」が出ることもある |
| 左視床出血 | ・右半身の感覚障害、運動麻痺 ・血腫が大きく周囲の大脳皮質に影響すると「言語機能」に影響が出ることもある |
出血が大きく周囲の大脳皮質にまで影響が及ぶと、右視床出血では「半側空間無視」、左視床出血では「言語機能の低下」などが見られることがあります。
しかし、これらは視床出血単独の症状というよりも、周囲組織への二次的な影響によるものです。
それぞれの特性を理解し、適切な介助やリハビリ環境を整えましょう。
視床出血のリハビリテーションと回復過程
視床出血からの社会復帰を目指す道のりは、時期ごとに「急性期」「回復期」「生活期」の3段階に分かれます。
ここでは、特に症状改善の土台となる急性期から回復期のリハビリテーションについて解説します。
急性期のリハビリ
視床出血の急性期(発症直後から約2週間)では、血圧管理と再出血予防が優先されます。
しかし、安静にしすぎると筋力が衰えたり関節が固まったりする「廃用症候群」を招く可能性があるため、できる限り早期にリハビリを開始することが重要です。
全身状態の変化に注意しながら、以下のリハビリを開始します。
急性期リハビリの主な内容
- 関節が固まらないよう動かす関節可動域訓練
- 麻痺側の変形を防ぐポジショニング
- ベッド上で座る時間を増やす早期離床
早い段階から体を動かす準備を整え、スムーズな回復を目指します。
まずは「寝たきりを防ぐ」意識を持ち、廃用症候群の予防に努めましょう。
回復期以降のリハビリ
視床出血の病状が安定してから3〜6ヶ月間を「回復期」と呼び、脳機能の回復が最も期待できる期間へ移行します。
そのため、この時期にどれだけ集中してリハビリに取り組めるかが、最終的な回復レベルを左右するといっても過言ではありません。
退院後の生活を見越して、日常生活の動作訓練や後遺症に応じたリハビリを行います。
回復期の主なリハビリ内容
- 歩行訓練やバランス感覚など運動機能のリハビリ
- 言語機能など後遺症に応じたリハビリ
- 食事や着替え、トイレなど日常生活の動作訓練
患者さまの体力や状態に応じて段階的に増やしていき、1日最大3時間、集中的なトレーニングに取り組みます。
退院後も機能を維持するために、日常生活の中でリハビリを継続することが重要です。
【後遺症別】視床出血のリハビリテーションプログラム
視床出血のリハビリは、損傷部位や症状の程度に合わせた個別プログラムが必要です。
特に視床は「感覚の中継点」であるため、単に筋力を鍛えるだけでなく、失われた感覚を取り戻すアプローチが必要です。
それぞれの具体的な訓練内容を見ていきましょう。
感覚機能のリハビリ
視床出血で最も特徴的な後遺症である「感覚障害(しびれ、感覚鈍麻、視床痛)」に対しては、脳へ適切な感覚情報を送り直すトレーニングを中心に行います。
視床は全身からの感覚情報が集まる中継地点であるため、ここが損傷すると「触っている感じが分からない」あるいは「触れるだけで痛い」といった誤作動が生じやすくなります。
リハビリでは、以下のような訓練を通じて感覚の正常化を促します。
| リハビリ | 主な内容 |
|---|---|
| 物品識別訓練 | 目を閉じた状態でスポンジや木材などさまざまな素材に触れ、何かを当てる練習を行う。 |
| 感覚刺激入力 | ブラシやタオルで皮膚を擦ったり、温水・冷水に触れたりして、感覚神経を刺激する。 |
| 代償手段の獲得 | 感覚が鈍い部分を目(視覚)で確認しながら動かすことで、脳に動きを認識させる。 |
根気強く感覚入力を続けることで、脳の可塑性(変化する力)を活かし、感覚のズレを修正していくことが目的です。
運動機能のリハビリ
出血の影響が運動神経の通り道(内包)にまで及んで片麻痺が生じている場合は、身体機能を維持・向上させるための運動リハビリテーションが不可欠です。
麻痺の程度は人それぞれですが、発症直後から段階を追って以下のような訓練を進めていきます。
| リハビリ | 主な内容 |
|---|---|
| 関節可動域訓練(ROM訓練) | 麻痺した手足が固まらないよう(拘縮予防)、関節を他動的あるいは自動的に動かす。 |
| 基本動作練習 | 寝返り、起き上がり、座る、立つといった日常生活の土台となる動作を反復する。 |
| バランス訓練 | 座位や立位での姿勢を保ち、転倒を防ぐための体幹機能を強化する。 |
| 歩行訓練 | 平行棒や杖を使用し、安全に歩くためのフォームや体重移動を習得する。 |
無理に動かすと痛み(視床痛)を増強させることもあるため、理学療法士と相談しながら、痛みが出ない範囲で適切に負荷をかけていくことが大切です。
視床出血の後遺症のリハビリテーションで意識すべきポイント
視床出血からの回復は長期戦となるため、漫然と訓練をこなすのではなく、効果を高めるための心構えが必要です。
本章では、患者さまとご家族が共有すべき2つのポイントを解説します。
これらを意識することで、停滞期を乗り越え、回復へとつなげられます。
リハビリの早期開始・継続
脳の神経回路が組み換えられる「可塑性」は、特に発症後3~6ヶ月の回復期が最も活発です。
急性期からベッドサイドで体を動かし始め、回復期で集中的に機能を取り戻すためのリハビリテーションを行いましょう。
また、退院後の生活期に入っても可塑性は持続するため、リハビリテーションを継続することが重要です。
効果が実感できず、「もう良くならない」と諦めて麻痺側を使わなくなると、動かせる機能まで失う「学習性不使用」に陥る可能性があります。
毎日の着替えや入浴、家事などの動作を丁寧に行えば、それは立派なリハビリになるため、焦らず長い目で見て、日々の習慣として定着させてください。
後遺症に合わせた看護・サポート
視床出血では、激しい痛みや意欲低下といった外見からは分かりにくい特有の症状が現れるため、周囲の理解を得にくい場合があります。
そのため、ご家族や介助者は、まず病気や患者さまの状況への理解を深め、できる限りのサポートをすることが大切です。
ご家族に求められるサポート
- 痛みが強い日は無理をさせず休息をとらせる
- 小さな変化を褒めて意欲を引き出す
- 転倒防止などの生活環境を整える
本人のつらさに寄り添い、精神的な安定を支える環境づくりが必要です。
患者さまの孤独感を取り除くことで、前向きに取り組むモチベーションが維持しやすくなります。
次の記事では、脳出血を再発させないためにできることについて解説しているので、参考にしてください。
視床出血の後遺症にはリハビリと併せて再生医療をご検討ください
視床出血の後遺症改善には、早期からのリハビリ開始と継続が不可欠であり、地道な積み重ねが生活の質を高めます。
しかし、懸命にリハビリを続けても「しびれが取れない」「麻痺が改善しない」と限界を感じるケースも少なくありません。
既存の治療に限界を感じているなら、新たな選択肢として「再生医療」をご検討ください。
再生医療は、患者さまの幹細胞を採取・培養してから患部に投与することで、損傷した組織の再生・修復を促す治療法です。
今までは損傷した脳細胞は元に戻らないとされてきましたが、医療技術の進歩によって改善が期待できるようになってきました。
「視床出血の後遺症にお悩みの方」「再生医療について詳しく知りたい方」は、当院リペアセルクリニックにご相談ください。

監修者
圓尾 知之
Tomoyuki Maruo
医師
略歴
2002年3月京都府立医科大学 医学部 医学科 卒業
2002年4月医師免許取得
2002年4月大阪大学医学部附属病院 脳神経外科 勤務
2002年6月関西労災病院 脳神経外科 勤務
2003年6月大阪大学医学部附属病院 脳神経外科 勤務
2003年12月大阪母子医療センター 脳神経外科 勤務
2004年6月大阪労災病院 脳神経外科 勤務
2005年11月大手前病院 脳神経外科 勤務
2007年12月大阪大学医学部附属病院 脳神経外科 勤務
2012年3月大阪大学大学院 医学系研究科 修了(医学博士)
2012年4月大阪大学医学部 脳神経外科 特任助教
2014年4月大手前病院 脳神経外科 部長