- 腱板損傷
- 肩
- 再生治療
腱板断裂はエコーで分かる?MRIとの違いや検査の特徴を解説

「肩が痛くて腕が上がらないけれど、レントゲンでは『異常なし』と言われてしまった」「腱板断裂を調べるには、高額なMRI検査をしなければならないの?」といった不安を抱えてはいませんか。
肩のインナーマッスルが切れてしまう腱板断裂(けんばんだんれつ)の診断において、近年、非常に大きな役割を果たしているのが超音波(エコー)検査です。
かつてはMRIが唯一の診断手段と思われがちでしたが、最新のエコー技術は、診察室ですぐに、かつ高精度に腱の状態を映し出すことが可能になっています。
この記事では、腱板断裂がエコーでどのように見えるのか、MRI検査との違い、そしてあなたにとって最適な検査選びのポイントについて詳しく解説します。
- 腱板断裂の診断におけるエコー検査の精度と有効性
- エコー検査ならではの「動かしながら診る」という強み
- MRI検査と比較した際の見え方やコスト、手軽さの違い
- 検査の結果、慢性化した断裂が見つかった場合の再生医療という選択肢
目次
腱板断裂とは|どんな状態か
腱板断裂とは、肩甲骨と腕の骨(上腕骨)をつないでいる4つのインナーマッスル(棘上筋、棘下筋、小円筋、肩甲下筋)の総称である「腱板」が、骨から剥がれたり、裂けたりした状態を指します。
腱板の役割と断裂時の身体の変化を、以下のテーブルにまとめました。
| 項目 | 具体的な詳細 |
|---|---|
| 腱板の役割 | 腕を上げたり捻ったりする際に、上腕骨頭を関節の受け皿に引き寄せ、安定させる |
| 断裂の原因 | 加齢による腱の変性、スポーツや転倒による衝撃、肩の使いすぎ(オーバーユース) |
| 主な症状 | 腕を上げる時の痛み、引っかかり感、夜寝ている時に疼くような痛み(夜間痛) |
厄介なのは、レントゲン検査では「骨」の異常は分かっても、軟部組織である「腱」の異常は映らないという点です。
「骨には異常ありません、ただの四十肩でしょう」と言われ、湿布だけで様子を見ているうちに断裂が広がってしまうケースが少なくありません。
腱板断裂は「筋肉のベルトが切れた状態」ですので、軟部組織を可視化できる特殊な検査が不可欠となります。
腱板断裂はエコーで診断できるのか
結論から申し上げますと、エコー検査で腱板断裂を診断することは十分に可能です。
それどころか、近年の装置の高性能化により、専門医が診れば数ミリ単位の微細な断裂(不全断裂)までもが、その場で手に取るように分かります。
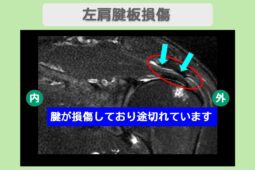
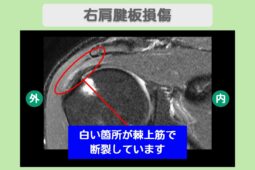
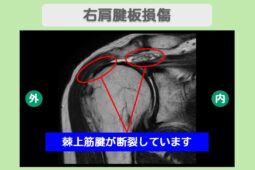
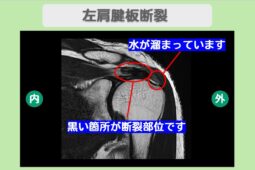
エコー画面上で腱板断裂は以下のように映し出されます。
- 断裂部位が黒く抜ける: 本来は白く綺麗な層に見える腱が、断裂している場所では穴が空いたように黒く映る
- 腱が薄くなっている: 部分的な断裂の場合、周囲に比べて腱の厚みが極端に薄くなっている様子が観察される。
- 水が溜まっている: 炎症が起きている場合、腱の周囲(滑液包など)に水が溜まっている像がはっきりと見える。
患者様と一緒に画面を見ながら、「今、ここで腱が骨から浮いていますね」と、リアルタイムで自分の身体の状態を確認できるのが、エコー検査の非常に優れた点です。
エコー検査のメリット・デメリット
エコー検査は、単に「安くて早い」だけの検査ではありません。
他の検査にはない独自のメリットがある一方で、いくつか知っておくべき限界(デメリット)も存在します。
| 項目 | メリット | デメリット |
|---|---|---|
| 検査の特性 | 動的評価が可能、被ばくゼロ | 検者の技量に左右される |
| 患者負担 | 短時間、予約不要、低コスト | 深い場所や骨の裏側は見にくい |
メリット(動的評価・負担が少ない)
最大の強みは、「肩を動かしながら診ることができる」という点です。
MRIは狭い筒の中でじっとしていなければなりませんが、エコーは腕をひねったり上げたりした瞬間に、腱がどのように骨と衝突しているか、どの角度で痛みが出ているかを動画として評価できます。
また、妊娠中の方や心臓ペースメーカーを使用している方でも安心して受けられます。
費用もMRIの数分の一で済むという「圧倒的な手軽さ」は、早期発見において大きなアドバンテージとなります。
デメリット(検査精度のばらつき)
一方で、エコー検査は「検者の腕次第」という側面が強いのが実情です。
プローブ(センサー)を当てる角度がわずかにずれるだけで、断裂を見逃してしまう可能性もあります。
そのため、肩関節を専門とし、エコー診断に精通した医師による診察を受けることが重要です。
また、体格の良い方(皮下脂肪が厚い方)や、骨の裏側に隠れた深い部位の損傷については、MRIの方がより確実に描出できるケースもあります。
MRIとの違い
「エコーとMRI、結局どちらが良いの?」という疑問に対し、それぞれの得意分野を比較表でまとめました。
| 比較項目 | エコー検査 | MRI検査 |
|---|---|---|
| 画像の解像度 | 表面の腱の構造に非常に強い | 全体像、骨内部、深い組織に強い |
| 診断のスピード | その場ですぐに判明(数分) | 撮影に20〜30分、後日結果 |
| 動的な観察 | 可能(動かしながら診る) | 不可能(静止画のみ) |
| 筋肉の変性評価 | 難しい | 得意(脂肪変性の度合いが分かる) |
MRIは肩全体の「地図」を正確に描くのが得意な特徴を持ちます。
腱がどれくらい縮んでしまっているか、筋肉がどれくらい脂肪に変わってしまっているかといった、手術の適応を判断するための情報量ではエコーを上回ります。
一方で、初期のスクリーニングや、リハビリの経過を追うための「日常の診察」においては、エコーの方が小回りが利き、有用な場面が多いと言えます。
どの検査を選ぶべき?
「まずは手軽に調べたい」のか、「手術を前提に詳しく診たい」のかによって、優先すべき検査は変わります。
一般的には、身体への負担とコストを抑えるために、以下のステップで進めるのが最も合理的です。
検査選択の目安をシチュエーション別にまとめました。
| あなたの状況 | 推奨される検査の進め方 |
|---|---|
| 初めて肩に痛みを感じた | まずはレントゲン+エコー検査。骨の異常を除外しつつ、腱の表面的な損傷を即座に確認します。 |
| リハビリの効果を確認したい | エコー検査が最適。通院のたびに、腱の修復具合や炎症(水の溜まり具合)をリアルタイムで追えます。 |
| 手術を検討している | MRI検査が必須。断裂の正確なサイズ、筋肉の質の低下(脂肪変性)を精密に評価し、手術の成功率を予測します。 |
最近では、初診時にエコーで断裂の疑いを確認し、必要に応じてその日のうちにMRIを予約するという流れがスムーズです。
「エコーは入り口、MRIは出口(最終診断)」という役割分担で考えるのが良いでしょう。
検査後の治療の流れ
エコーやMRIで腱板断裂が見つかった場合、すぐに手術となるケースは稀です。
多くの場合、まずは保存療法から開始し、肩の機能を維持しながら組織の自然修復や痛みの緩和を目指します。
標準的な治療フローを以下のテーブルに整理しました。
| 治療の段階 | 具体的な内容 |
|---|---|
| 急性期(痛みが強い時期) | 安静、消炎鎮痛剤の服用、ヒアルロン酸やステロイドの関節内注射による炎症抑制 |
| 慢性期(リハビリ) | 理学療法士による可動域訓練、残った腱板や周囲の筋肉(肩甲骨周り)の強化 |
| 手術の検討 | 数ヶ月の保存療法で改善しない場合、あるいは若年層で活動性が高い場合に縫合術を検討 |
腱板断裂は、一度切れると勝手につながることは少ないですが、周囲の筋肉を鍛えることで「痛みなく動かせる」状態に持っていくことは十分に可能です。
しかし、断裂が広範囲であったり、リハビリを続けても夜間痛が消えない場合は、次のステップへ進む決断が必要になります。
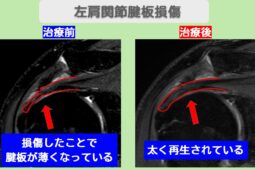
慢性化した腱板断裂に対する再生医療という選択肢
リハビリを続けても痛みが取れない、あるいは「手術は避けたいけれど、今のままでは不安」という方にとって、自分自身の細胞の力を活用する再生医療(幹細胞治療)が、保存療法と手術療法の間に位置する「第三の選択肢」として普及しています。
慢性的な腱板断裂に対する再生医療の期待される役割をまとめました。
| 期待される作用 | 具体的な身体への働きかけ |
|---|---|
| 腱組織の修復促進 | 注入された幹細胞が放つ成長因子が、微細な断裂部位の組織再建をサポートする |
| 強力な抗炎症効果 | 長期間続く慢性的な炎症を鎮め、夜間痛や動作時の鋭い痛みを根本から抑制する |
| 自己治癒力の向上 | 血流の乏しい腱板組織への血管新生を促し、栄養供給をスムーズにして組織を強化する |
再生医療は、自分の脂肪から抽出した幹細胞を注射で投与するため、手術のような入院や大規模な切開が不要です。
これまで「年齢的に手術は難しい」「再断裂が怖くて手術に踏み切れない」と悩んでいた方々が、自身の細胞が持つ自己修復能力を最大化させることで、再び趣味のスポーツや日常生活を楽しめるようになっています。
再生医療がどのように肩関節のトラブルに作用し、生活の質を向上させるのか。その具体的な仕組みについては、以下の解説動画をぜひご覧ください。
手術をしない新しい治療「再生医療」を提供しております。
まとめ|エコーは腱板断裂の有効な検査の一つ
「肩の痛み=年齢のせい」と諦める前に、まずはエコー検査という扉を叩いてみてください。
診察室ですぐに中を確認できる手軽さと、動かしながら異常を見つける正確さを兼ね備えたエコーは、あなたの肩の健康を守る強力な武器になります。
納得のいく治療を選択するためのポイントを最後におさらいしましょう。
- エコー検査は、診察室ですぐに腱の状態を確認できる「動的診断」に優れた検査である
- 手術を前提にする場合や筋肉の変性を詳しく診る場合は、MRIによる精査が補完的に必要となる
- 診断後はリハビリを基本としつつ、改善が遅い場合は再生医療という「切らない治療」も検討する
- 自己判断で放置せず、専門医によるエコー診察を受けることが早期回復の鍵である
肩の自由を取り戻すことは、日常の何気ない喜びを取り戻すことでもあります。
リペアセルクリニック大阪院は、最新の再生医療技術を駆使し、あなたが再び痛みなく自由に腕を動かせる日を全力でサポートいたします。
現在の症状についてどのように改善できるのか、まずは現状の不安を解消するために当院の公式LINEをぜひ活用してください。

監修者
坂本 貞範
Sadanori Sakamoto
医療法人美喜有会 理事長
「できなくなったことを、再びできるように。」
人生100年時代、皆様がより楽しく毎日を過ごせることの
お手伝いができれば幸甚の至りでございます。
略歴
1997年3月関西医科大学 医学部卒
1997年4月医師免許取得
1997年4月大阪市立大学(現大阪公立大学)医学部附属病院 勤務
1998年5月大阪社会医療センター附属病院 勤務
1998年9月大阪府立中河内救命救急センター 勤務
1999年2月国立大阪南病院 勤務
2000年3月野上病院 勤務
2003年3月大野記念病院 勤務
2005年5月さかもとクリニック 開設
2006年12月医療法人美喜有会設立 理事長就任
2019年9月リペアセルクリニック大阪院 開設
2021年5月リペアセルクリニック東京院 開設
2023年12月リペアセルクリニック札幌院 開設