- 頭部、その他疾患
- 再生治療
脊髄出血とは?症状・原因・治療法をわかりやすく解説

「背中に今まで経験したことがないような激痛が走った」「急に手足の感覚がなくなって動かせない」
このような衝撃的な症状が突然現れたら、それは脊髄出血(せきずいしゅっけつ)という緊急事態かもしれません。
脊髄は脳と全身をつなぐ「情報の高速道路」です。
ここで出血が起きると、神経が圧迫されたり血流が途絶えたりして、瞬く間に深刻な麻痺を引き起こす恐れがあります。
脳出血に比べると症例数は少ないものの、一刻を争う対応が生死やその後の人生を大きく左右する疾患です。
この記事では、脊髄出血の全体像、見逃してはいけない初期症状、そして発症後の治療と未来の選択肢について、わかりやすく解説します。
- 脊髄出血の定義と、脳出血との違い
- 激痛や麻痺など、直ちに受診すべき危険なサイン
- 血管の異常や外傷など、出血を引き起こす主な原因
- 損傷した神経の修復を目指す再生医療(幹細胞治療)の可能性
目次
脊髄出血とは|どんな病気か
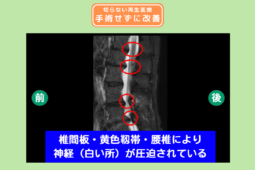
脊髄出血とは、背骨(脊柱管)の中を通る重要な神経束である「脊髄」の中、あるいはその周辺で出血が起こる病態です。
脳出血と同様に、溢れ出た血液が閉ざされた空間内で神経を圧迫し、致命的なダメージを与えます。
出血が起こる場所によって、以下のような呼び方に分類されることがあります。
| 名称 | 出血が起きる場所と特徴 |
|---|---|
| 脊髄内出血 | 脊髄の組織そのものの中で出血。直接的な神経損傷が強く、麻痺が出やすい |
| 脊髄硬膜外血腫 | 脊髄を包む膜の外側で出血。血の塊(血腫)が神経を圧迫する |
| 脊髄くも膜下出血 | 脳のくも膜下出血と同様、膜の間で出血。激しい背部痛が特徴 |
脊髄は非常に繊細で、一度壊死してしまうと自己修復が極めて難しい組織です。
そのため、出血をいかに早く止め、神経への圧力を取り除くかが、その後の後遺症を最小限に抑えるための絶対条件となります。
脊髄出血の主な症状
脊髄出血の症状は、ある瞬間に「突発的」に現れるのが最大の特徴です。
徐々に痛くなるのではなく、「雷に打たれたような」衝撃と共に異変が始まります。
主な症状について、以下の項目に沿って詳しく見ていきましょう。
突然の強い痛み
最初のサインは、背中や首、腰における強烈な痛みです。
多くの患者様が「バットで殴られたような」「電気が走ったような」と表現するほどの激痛です。
| 痛みの特徴 | 詳細 |
|---|---|
| 発症のタイミング | 何の前触れもなく、突然ピークの痛みに達する |
| 痛みの広がり | 出血部位から手先や足先に向かって痛みが響く(放散痛)ことがある |
この痛みは、出血そのものが周囲の組織を刺激したり、急激な圧力上昇が神経を圧迫したりすることで起こります。
単なるギックリ腰や寝違えとは明らかに強度が異なるため、「人生で経験したことがない背中の痛み」を感じたら、一刻も早く救急車を呼ぶ必要があります。
手足のしびれ・麻痺
痛みに続いて、あるいは同時に現れるのが神経症状です。
脊髄は手足を動かす命令や、感覚を脳に伝える役割をしているため、そこが損傷すると即座に機能が失われます。
| 現れる症状 | 具体的な変化 |
|---|---|
| 感覚障害 | 手足がしびれる、触った感覚が鈍い、熱さや冷たさを感じない |
| 運動麻痺 | 手足に力が入らない、立てない、自分の意志で指を動かせない |
| 排泄障害 | 尿意や便意がわからなくなる、あるいは尿が出なくなる(尿閉) |
麻痺の範囲は出血の場所によって異なります。
首(頸髄)で起これば四肢麻痺に、背中や腰(胸髄・腰髄)で起これば下半身麻痺になります。
これらの症状が数分から数時間の単位で急速に進行する場合、脊髄内で不可逆的なダメージ(死滅)が進んでいる可能性があり、非常に危険な状態です。
脊髄出血の原因
脊髄出血は健康な人の脊髄が突然出血することは珍しく、多くの場合、背景に何らかのリスク因子が隠れています。
主な原因を以下のテーブルにまとめました。
| 原因の分類 | 具体的な内容 |
|---|---|
| 血管の異常 | 脊髄動静脈奇形(AVM)や海綿状血管腫など、生まれつき血管が脆い箇所がある |
| 外傷 | 転倒、交通事故、高所からの転落などによる背骨の骨折や強い衝撃 |
| 凝固異常 | 抗凝固薬(血液をサラサラにする薬)の服用や、血友病などの疾患 |
| その他 | 脊髄腫瘍からの出血、高血圧、激しい運動後の急激な血圧上昇など |
特に「血管奇形」は、自覚症状がないままある日突然破裂することが多いため、若年層でも発症するリスクがあります。
また、高齢者の場合は血液をサラサラにする薬の副作用として、軽い転倒から大きな血腫(血の塊)を作ってしまうケースが目立ちます。
放置するとどうなる?
「しばらく横になれば治るだろう」と脊髄出血を放置することは、極めて危険です。
脊髄は骨という硬いケースに守られているため、中で出血が起きると逃げ場を失った血液が脊髄を強く押し潰し、短時間で神経細胞を壊死させてしまいます。
放置による最悪のシナリオは以下の通りです。
- 永久的な完全麻痺: 一度死んでしまった神経細胞は再生せず、二度と歩けなくなる。
- 呼吸不全: 首の高い位置(頸髄)での出血の場合、呼吸を司る筋肉が麻痺し、命に関わる。
- 一生続く排泄障害: 自力で排尿や排便ができなくなり、カテーテルなどの管理が一生必要になる。
脊髄出血は、治療開始までの「時間」がその後の回復率に直結します。
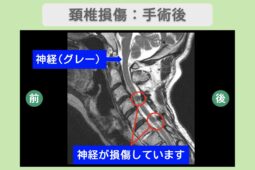
一刻も早く診断を受け、血腫を取り除く手術などの適切な処置を行うことが、寝たきりを回避するための唯一の道です。
脊髄出血の検査と治療法
脊髄出血が疑われる場合、一刻を争う迅速な診断と治療がその後の人生を左右します。
脊髄は骨に囲まれた狭い空間にあるため、わずかな出血でも神経を押し潰してしまいます。
そのため、「圧迫をいかに早く取り除くか」が治療の最大の焦点となります。
主な検査方法と治療の選択肢を以下のテーブルに整理しました。
| 項目 | 具体的な内容と目的 |
|---|---|
| MRI検査 | 脊髄の状態を詳細に映し出す最も重要な検査。出血の部位や範囲を特定する |
| 緊急手術 | 血腫(血の塊)を除去し、神経への圧迫を取り除く除圧術などを行う |
| 保存的治療 | 血圧を厳重に管理し、これ以上の出血や浮腫(腫れ)を防ぐ薬物療法を行う |
出血の原因が血管奇形(AVM)などの場合は、再出血を防ぐために血管内治療(カテーテル)や摘出手術が検討されることもあります。
いずれにせよ、発症から数時間以内の適切な処置が、麻痺の改善率を劇的に高める鍵となります。
救急搬送後の迅速なチーム医療が、患者様の未来を守るための盾となります。
後遺症とリハビリ
脊髄出血は、急性期の治療を乗り越えた後も、損傷した神経の場所に応じて様々な後遺症が残ることがあります。
失われた機能を少しでも取り戻し、自立した生活へ戻るためには、発症直後からの早期リハビリテーションが欠かせません。
代表的な後遺症とリハビリの目的を以下のテーブルにまとめました。
| 後遺症の種類 | リハビリテーションの狙い |
|---|---|
| 運動麻痺 | 残された筋力を維持・強化し、装具や車椅子を使いこなす訓練を行う |
| 排泄障害 | 自力での排尿・排便を促す訓練や、清潔な自己導尿の手技を習得する |
| 感覚障害・痛み | しびれや神経因性疼痛に対し、物理療法や作業療法で感覚を再学習させる |
リハビリは、脳や脊髄の「可塑性(かそせい)」、つまり残った神経回路が新たな繋がりを作る力を引き出す作業です。
一歩ずつ、根気強く訓練を重ねることで、当初は不可能だと思われた動作が可能になるケースも少なくありません。
身体的な訓練だけでなく、心理的なサポートを受けながら、前向きにQOL(生活の質)の向上を目指す姿勢が大切です。
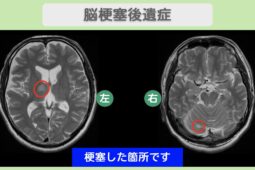
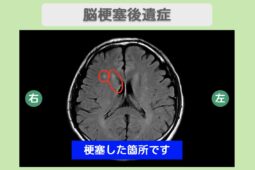
脊髄損傷後の再生医療という選択肢
これまでの医学では「一度傷ついた脊髄神経は再生しない」と考えられてきました。
しかし、標準的なリハビリを尽くしても改善が停滞してしまった方にとって、再生医療(幹細胞治療)という新たな道が開かれています。
これは、自分自身の細胞の力を借りて、脊髄の環境そのものを修復へと導くアプローチです。
脊髄出血後の後遺症に対する再生医療の期待される役割は以下の通りです。
| 期待される作用 | 具体的な身体への働きかけの詳細 |
|---|---|
| 神経保護と修復 | 幹細胞が放出する成長因子が、生き残った神経細胞を保護し再活性化を促す |
| 抗炎症・血流改善 | 損傷部位の慢性的な炎症を鎮め、神経の再生に必要な酸素と栄養を届ける |
| 神経回路の再構築 | 眠っていた神経細胞の繋がりを強化し、麻痺の改善や感覚の回復をサポートする |
再生医療は、自分の脂肪から抽出した幹細胞を点滴や局部投与で体内に戻すため、副作用や拒絶反応のリスクが極めて低いことが特徴です。
これまでの「残された機能を訓練する」リハビリに加え、細胞レベルで「組織を修復する」力を掛け合わせることで、回復の限界を突破できる可能性が高まります。
再生医療がいかに脊髄のトラブルに作用し、麻痺や感覚の戻りを支援するのか、その具体的な仕組みについては以下の動画をご覧ください。
手術をしない新しい治療「再生医療」を提供しております。
まとめ|脊髄出血は早期対応が重要
脊髄出血は、ある日突然、平穏な日常を奪い去る恐ろしい病気です。
しかし、迅速な受診、適切な急性期治療、そして根気強いリハビリを組み合わせることで、最悪の事態を回避し、自立した生活を取り戻す道は必ず残されています。
脊髄出血から回復し、健やかな毎日を目指すためのポイントを最後におさらいしましょう。
- 突然の激しい背部痛や手足のしびれを感じたら、迷わず即座に救急車を呼ぶ
- MRI検査による早期診断と、必要に応じた緊急手術で神経への圧迫を最小限にする
- 発症直後からリハビリを開始し、神経の可塑性を最大限に引き出す
- 標準治療で回復が停滞した不調には、自身の再生力を高める再生医療を検討する
脊髄出血という困難に直面しても、医学の進歩は常にあなたの味方です。
リペアセルクリニック大阪院は、最新の再生医療技術を駆使し、あなたが再び自分らしく、自由な身体で未来を歩めるよう全力でサポートいたします。
現在の後遺症に関する悩みや、再生医療がどのようにあなたを支えられるのか。まずは現状の不安を解消するために、当院の公式LINEをぜひ活用してください。

監修者
圓尾 知之
Tomoyuki Maruo
医師
略歴
2002年3月京都府立医科大学 医学部 医学科 卒業
2002年4月医師免許取得
2002年4月大阪大学医学部附属病院 脳神経外科 勤務
2002年6月関西労災病院 脳神経外科 勤務
2003年6月大阪大学医学部附属病院 脳神経外科 勤務
2003年12月大阪母子医療センター 脳神経外科 勤務
2004年6月大阪労災病院 脳神経外科 勤務
2005年11月大手前病院 脳神経外科 勤務
2007年12月大阪大学医学部附属病院 脳神経外科 勤務
2012年3月大阪大学大学院 医学系研究科 修了(医学博士)
2012年4月大阪大学医学部 脳神経外科 特任助教
2014年4月大手前病院 脳神経外科 部長