- 肩
- 再生治療
インピンジメント症候群と五十肩の違いとは?症状・原因・治療法を解説

「腕を上げようとすると肩の途中で引っかかるような痛みがある」「夜寝ているとき、肩が疼いて目が覚めてしまう」といった症状に悩まされてはいませんか。
肩の痛みは日常生活の質を著しく低下させますが、その原因がインピンジメント症候群なのか、いわゆる五十肩(肩関節周囲炎)なのかによって、適切な対処法は大きく異なります。
自己判断で無理に動かしたり、逆に放置しすぎたりすることで、かえって症状を悪化させてしまうケースも少なくありません。
この記事では、インピンジメント症候群と五十肩の違い、それぞれの見分け方、そして長引く痛みに対する最新の治療アプローチについて詳しく解説します。
- インピンジメント症候群と五十肩の構造的な違い
- それぞれの疾患に特有の「痛みの出方」と原因
- 放置することで生じる関節の癒着や筋力低下のリスク
- 慢性化した肩の痛みに対する再生医療という新たな選択肢
目次
インピンジメント症候群とは
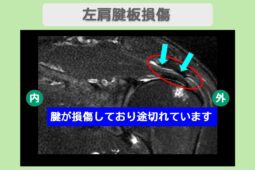
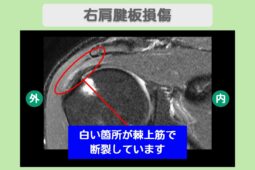
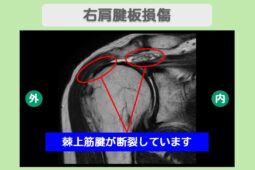
インピンジメント症候群とは、肩を動かす際に腱板(肩を支える筋肉の筋)や滑液包が、肩甲骨の一部である「肩峰」という骨の出っ張りに衝突したり挟み込まれたりすることで炎症を起こす状態です。
「インピンジメント(Impingement)」という言葉には「衝突」や「挟み込み」という意味があり、特定の角度で痛みが出るのが特徴です。
インピンジメント症候群の基本的な特徴を、以下の項目に沿って詳しく解説いたします。
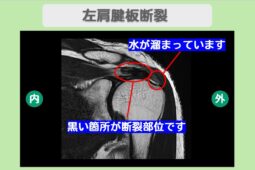
初期段階では動作時のみの痛みですが、繰り返される衝突によって腱板が摩耗し、将来的に「腱板断裂」へと進行するリスクがあるため注意が必要です。
主な原因
インピンジメント症候群は、肩を酷使するスポーツや仕事、あるいは加齢による姿勢の崩れが主な引き金となります。
肩関節の隙間が物理的に狭くなることで、スムーズな動きが妨げられてしまうのです。
| 発生要因 | 具体的な理由と影響 |
|---|---|
| オーバーユース | 野球やテニスなど腕を高く上げる動作の繰り返しによる過剰な摩擦 |
| 解剖学的変化 | 加齢に伴う骨棘(骨のトゲ)の形成により肩の隙間が狭窄する |
| 姿勢不良(猫背) | 巻き肩になることで肩甲骨が正しい位置からズレて衝突しやすくなる |
特にデスクワークなどで猫背が定着している方は、肩甲骨が前方に傾いているため、少し腕を上げただけでも衝突が起きやすい状態にあります。
また、肩を支えるインナーマッスルの筋力低下によって、腕の骨(上腕骨)が正しい位置に収まらなくなることも大きな要因です。
このように、インピンジメント症候群は単なる使いすぎだけでなく、身体全体のバランスの崩れから生じる疾患といえます。
症状の特徴
インピンジメント症候群の最も典型的な症状は、腕を60度から120度の範囲で上げ下げする際に生じる「引っかかり」と「鋭い痛み」です。
これを「ペインフルアーク(痛みの弧)」と呼び、この範囲を超えてさらに高く上げると痛みが軽減することもあります。
| 症状のパターン | 体感される違和感の内容 |
|---|---|
| 動作時の激痛 | 特定の角度で「ズキッ」と走り、腕を下ろす時にも同様の痛みが出る |
| キャッチング現象 | 肩の中で何かが「コクッ」と引っかかるような不快感がある |
| 夜間痛の併発 | 炎症が強まると安静にしていても痛み、寝返りで目を覚ますようになる |
五十肩と異なり、完全に肩が固まって動かない(拘縮)ケースは少なく、他人の手を借りれば腕を高く上げられることが多いのが特徴です。
しかし、痛みを避けようと不自然な動きを続けることで、周囲の筋肉まで硬くなり、結果として五十肩のような状態へ移行することもあります。
「この角度だけが痛い」という微かなサインを逃さず、早期に摩擦を軽減させる対策を講じることが重要です。
五十肩(肩関節周囲炎)とは
五十肩は医学的に「肩関節周囲炎」と呼ばれ、肩関節を包んでいる関節包の炎症と癒着を主体とする疾患です。
その名の通り40代から50代に多く見られ、インピンジメント症候群とは異なり、肩全体の動きが制限される「拘縮(こうしゅく)」が進行します。
五十肩の病態について、以下の項目に分けて解説いたします。
放置しても数年で治ると言われることもありますが、実際には適切な治療を行わないと、肩が上がらないまま可動域が戻らなくなるリスクも孕んでいます。
主な原因
五十肩の明確な原因は完全には解明されていませんが、加齢に伴う組織の変性と血流の低下が深く関わっていると考えられています。
肩を支える組織が老化によって脆くなり、ちょっとした刺激で激しい炎症を引き起こしてしまうのです。
| 考えられる誘因 | 具体的な身体の変化 |
|---|---|
| 関節包の硬化 | 加齢により肩を包む膜が柔軟性を失い、厚く硬く縮んでしまう |
| 微細な損傷の蓄積 | 日常生活での些細な負荷が回復しきれず慢性的な炎症の種となる |
| 生活習慣病の関与 | 糖尿病などの代謝疾患がある方は組織が癒着しやすく重症化しやすい |
インピンジメント症候群が「衝突」という動的な問題であるのに対し、五十肩は「膜の癒着」という静的な問題に近いといえます。
特に運動不足で日頃から肩を動かす範囲が狭い方は、組織が癒着しやすい土壌ができている可能性があります。
一度炎症が始まると、肩関節の袋がピタッとくっついてしまい、物理的に腕が動かせない「フローズン・ショルダー(凍結肩)」と呼ばれる状態に陥ります。
症状の特徴
五十肩の症状は、「炎症期」「拘縮期」「回復期」という3つのフェーズを辿りながら、数ヶ月から年単位で推移します。
最大の苦痛は、動かした時だけでなく、じっとしていても痛む安静時痛や夜間痛です。
| 症状の段階 | 身体に現れる具体的な苦痛 |
|---|---|
| 強烈な夜間痛 | 寝る姿勢が決まらず、肩がジンジンと疼いて深く眠れない |
| 全方向の制限 | 前後左右どの方向にも腕が上がらず、髪を洗う・着替える動作が困難 |
| 冷えによる悪化 | 冬場や冷房で肩が冷えると、鈍い痛みが増大し動きがさらに悪くなる |
インピンジメント症候群が「特定の角度」で痛むのに対し、五十肩は「どの角度でも一定以上動かすと痛い」という全般的な制限がかかります。
また、他人に腕を持ち上げてもらおうとしても、関節自体が固まっているため、ある一定の高さで壁に当たったように止まってしまうのが決定的な違いです。
この耐えがたい痛みと動きの制限により、精神的な疲弊を伴うことが多いのもこの疾患の深刻な側面といえます。
インピンジメント症候群と五十肩の違い
インピンジメント症候群と五十肩は、どちらも「肩が痛くて上がらない」という共通点がありますが、そのメカニズムと予後は対照的です。
まずは、両疾患の決定的な違いを以下の比較テーブルで確認しましょう。
| 比較項目 | インピンジメント症候群 | 五十肩(肩関節周囲炎) |
|---|---|---|
| 主な原因 | 腱や骨の「衝突」と摩擦 | 関節包の「炎症」と癒着 |
| 痛みの出方 | 特定の角度での引っかかり | どの方向にも動かせない制限 |
| 安静時痛 | 初期はほぼなし | 非常に強く現れる(夜間痛等) |
| 可動域(他動) | 他人が動かせば上がる | 固まっていて他人も動かせない |
インピンジメント症候群は「動かし方のエラー」が主体であるため、正しいリハビリで軌道を修正すれば改善が期待できますが、放置すると腱板断裂を招く恐れがあります。
一方、五十肩は「関節の袋の癒着」であるため、無理に動かすと炎症を増幅させる危険があり、時期に合わせた慎重なアプローチが求められます。
この違いを理解せずに自己流でトレーニングを始めたり、逆に安静を続けすぎたりすることは、回復への最短距離を遠ざけてしまうことになりかねません。
自身の痛みがどちらのパターンに近いかを把握し、専門医による正確な診断を受けることが、肩の自由を取り戻す第一歩となります。
それぞれの治療法の違い
インピンジメント症候群と五十肩では、痛みの根本的なメカニズムが異なるため、リハビリや薬物療法のアプローチも正反対になることがあります。
良かれと思って行った運動が、疾患によっては炎症を悪化させてしまうこともあるため、それぞれの治療の方向性を理解しておきましょう。
それぞれの標準的な治療方針を以下のテーブルにまとめました。
| 治療項目 | インピンジメント症候群 | 五十肩(肩関節周囲炎) |
|---|---|---|
| リハビリの目的 | 姿勢矯正とインナーマッスルの強化による衝突回避 | 炎症の鎮静化と段階的な可動域の拡大 |
| 運動のタイミング | 初期から痛みのない範囲で正しい軌道を再学習させる | 急性期は安静を優先し慢性期から徐々に動かす |
| 薬物療法 | ヒアルロン酸やステロイド注射で滑液包の摩擦を抑える | 夜間痛を抑えるための消炎鎮痛剤や関節内注射 |
| 手術の検討 | 骨棘(骨のトゲ)の切除や腱板の修復を行う場合がある | 極めて稀だが癒着を剥がす処置を行う場合がある |
インピンジメント症候群は、肩甲骨の動きを正常化させ、上腕骨との「隙間」を確保することが最優先です。
対して五十肩は、まず火事場のような激しい炎症を鎮めることが先決であり、その後、硬くなった関節の袋を根気強く伸ばしていく「時期の見極め」が重要となります。
共通して言えるのは、自己流の強引なマッサージやストレッチは組織をより傷つける危険があるため、専門家の指導が不可欠であるという点です。
見分けるポイントと受診の目安
自分の肩の痛みがどちらに該当するのかを判断するための、いくつかのセルフチェックポイントがあります。
ただし、これらはあくまで目安であり、正確な診断にはX線(レントゲン)やMRIによる画像診断が必要不可欠です。
以下の2つの視点から、自身の症状を振り返ってみてください。
動かすと痛いか安静でも痛いか
痛みが現れるタイミングは、病態を推測する上で極めて重要な手がかりとなります。
特に、夜寝ているときやじっとしているときに疼くような痛みがあるかどうかを確認しましょう。
| チェック項目 | 疾患を推測するヒント |
|---|---|
| 安静時・夜間の痛み | 夜中にズキズキ痛んで目が覚める場合は五十肩の炎症期が疑われる |
| 動作時の特定の痛み | 腕を上げる途中の特定の角度だけ鋭く痛む場合はインピンジメントの可能性が高い |
インピンジメント症候群でも炎症が強まれば夜間痛が出ることがありますが、五十肩のそれは「どの姿勢をとっても痛い」というほど強烈であることが多いです。
一方で、動かした瞬間だけ「痛っ!」となり、角度を変えると痛くないのであれば、物理的な挟み込みが起きている証拠といえます。
いずれにせよ、夜間痛がある場合は重度の炎症を意味するため、早急な受診が推奨されます。
可動域の制限の有無
肩がどこまで上がるか、そして「誰かに手伝ってもらえば上がるか」という点に注目してください。
これは、関節自体が固まっているのか、それとも痛みで動かせないだけなのかを判別する重要なテストです。
| 可動域の確認 | 具体的な状態の見極め |
|---|---|
| 自力で上げる(自動) | どちらの疾患も痛みのために一定以上は上がりにくくなる |
| 他人に上げてもらう(他動) | 上がるならインピンジメント、固まって上がらないなら五十肩の可能性 |
他人に腕を支えてもらい、力を抜いた状態でスッと上がるのであれば、関節包の癒着(五十肩)はまだ起きていないと考えられます。
逆に、他人が上げようとしても「壁に当たったように止まる」のであれば、関節の袋が完全に縮んでしまっています。
この可動域の制限(拘縮)は、リハビリの長期化を招く要因となるため、肩が本格的に固まってしまう前に適切な介入を行うことが、将来の後遺症を防ぐことに繋がります。
慢性化した肩の痛みに対する再生医療という選択肢
数ヶ月にわたるリハビリやステロイド注射を行っても、肩の痛みや引っかかりが解消されない「難治性」のケースがあります。
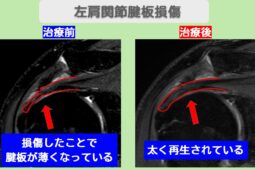
こうした状況に対し、自分自身の細胞の力を活用して組織の修復を促す再生医療(幹細胞治療)が、手術を避けたい方にとっての新たな転換点となっています。
慢性化した肩関節疾患に対する再生医療の期待される役割を、以下のテーブルにまとめました。
| 期待される作用 | 具体的な身体への働きかけの詳細 |
|---|---|
| 腱板組織の修復促進 | 摩耗した腱板や微細断裂に対して細胞レベルで再建をサポートする |
| 関節包の環境改善 | 硬くなった関節包の炎症を鎮め、組織の柔軟性回復を支援する |
| 持続的な抗炎症作用 | 幹細胞が放出する成長因子が、くすぶり続ける炎症を根本から抑制する |
再生医療は、自分の脂肪から抽出した幹細胞を注射で投与するため、身体への負担が極めて少ないことが特徴です。
「このまま肩が動かなくなるのでは」という不安に対し、身体が本来持っている自己治癒力を最大化させることで、痛みからの脱却と可動域の改善を目指します。
再生医療がどのように肩関節のトラブルに作用し、日常生活の質を向上させるのか。その具体的な仕組みについては以下の動画をご覧ください。
手術をしない新しい治療「再生医療」を提供しております。
まとめ|違いを理解して適切な治療を選択しよう
肩の痛みは、インピンジメント症候群と五十肩のどちらであっても、放置することで組織の変性や関節の癒着を進行させてしまいます。
大切なのは、自身の痛みの特性を正しく理解し、それに見合った適切な治療を早期に開始することです。
肩の自由を取り戻し、快適な毎日を送るためのポイントを最後におさらいしましょう。
- 特定の角度で引っかかる痛みがあるなら、インピンジメント症候群による衝突を疑う
- 全方向に動かせず夜間痛が激しい場合は、五十肩(肩関節周囲炎)の可能性が高い
- 自己判断で無理に動かさず、時期に合わせた適切なリハビリと炎症管理を徹底する
- 標準治療で改善が見られない難治性の痛みには、自身の再生力を引き出す再生医療を検討する
肩がスムーズに動くようになることは、趣味のスポーツや仕事、そして何気ない着替えや洗髪といった日常の喜びを再発見することに繋がります。
リペアセルクリニック大阪院は、最新の再生医療技術をもって、あなたが再び痛みなく自由に腕を動かせる日を取り戻せるよう全力でサポートいたします。
現在の症状をどのように改善できるのか、まずは現状の不安を解消するために当院の公式LINEをぜひ活用してください。
専門のカウンセラーが、あなたの肩の健康を取り戻すための道を共に考え、心を込めてお手伝いをさせていただきます。

監修者
坂本 貞範
Sadanori Sakamoto
医療法人美喜有会 理事長
「できなくなったことを、再びできるように。」
人生100年時代、皆様がより楽しく毎日を過ごせることの
お手伝いができれば幸甚の至りでございます。
略歴
1997年3月関西医科大学 医学部卒
1997年4月医師免許取得
1997年4月大阪市立大学(現大阪公立大学)医学部附属病院 勤務
1998年5月大阪社会医療センター附属病院 勤務
1998年9月大阪府立中河内救命救急センター 勤務
1999年2月国立大阪南病院 勤務
2000年3月野上病院 勤務
2003年3月大野記念病院 勤務
2005年5月さかもとクリニック 開設
2006年12月医療法人美喜有会設立 理事長就任
2019年9月リペアセルクリニック大阪院 開設
2021年5月リペアセルクリニック東京院 開設
2023年12月リペアセルクリニック札幌院 開設