- 脊椎
脊髄損傷の急性期とは|主な症状や治療法・リハビリテーション内容について解説

ご家族が脊髄損傷を負い、「急性期にはどんな症状が出るのか」「どのような治療やリハビリが行われるのか」と不安を感じている方も多いのではないでしょうか。
脊髄損傷の急性期は、受傷後2〜3週間程度の期間を指し、二次損傷や合併症を防ぐための迅速な医療介入が求められる重要な時期です。
この期間に適切な治療やリハビリテーションを受けることが、その後の回復を大きく左右します。
本記事では、脊髄損傷の急性期における症状や治療法、リハビリテーションについて詳しく解説します。
また、従来の治療(保存療法・手術療法など)で改善が見られない場合、「再生医療」による治療も選択肢の一つになります。
再生医療とは、患者さまの細胞や血液を用いて、損傷した組織の再生・修復を促す治療法です。
当院リペアセルクリニックの公式LINEでは、再生医療に関する情報を配信していますので、ぜひ参考にしてください。
目次
脊髄損傷の「急性期」とは
脊髄損傷の急性期とは、受傷直後から約2〜3週間の期間を指し、この時期の対応がその後の回復を大きく左右します。
本章では、脊髄損傷の急性期について以下の2つを詳しく解説します。
以下でそれぞれの内容について詳しく見ていきましょう。
急性期は受傷後2〜3週間
脊髄損傷の急性期は、受傷してからおよそ2〜3週間の期間を指します。
この期間は、損傷部位の炎症や浮腫(むくみ)が進行しやすく、身体的にも精神的にも非常に不安定な状態が続くため、迅速かつ適切な医療介入が不可欠です。
脊髄へのさらなるダメージ(二次損傷)を防ぐことが優先課題となり、全身状態の安定化を図りながら治療が進められます。
亜急性期との違い
亜急性期は、急性期の炎症が落ち着き、血管新生や組織の修復反応が起こり始める時期を指します。
それぞれの主な違いは、以下のとおりです。
| 項目 | 急性期 | 亜急性期 |
|---|---|---|
| 時期 | 受傷後約2〜3週間 | 急性期の後〜6ヶ月 |
| 身体の状態 | 炎症・浮腫が進行しやすい | 炎症が収まり組織修復が進む |
| 治療方針 | 安静・保存療法・手術療法による全身状態の安定化、二次損傷の防止 | リハビリテーションによる身体機能の回復、日常生活動作の獲得 |
急性期は受傷間もない時期であり、生命維持や二次損傷の防止が優先され、身体の状態を安定させることが主な治療目的です。
一方、亜急性期は全身状態が安定してくるため、本格的なリハビリテーションが中心となります。残された機能を活かし、日常生活への復帰を目指す訓練が始まる段階です。
脊髄損傷の急性期に見られる症状
脊髄損傷の急性期には、損傷直後から身体にさまざまな生理的変化が生じ、症状が急速に進行します。
具体的な症状には、以下のようなものがあります。
- 運動麻痺
- 感覚麻痺
- 排尿・排便障害
- 呼吸障害
- 神経性ショック
- 脊髄ショック
特に注意が必要なのは、一次損傷後に起こる二次損傷です。
炎症反応や血流不全が損傷範囲を拡大させるため、急性期にいかに二次損傷を抑えるかが、その後の機能回復に大きく影響します。
また、脊髄ショックの状態では完全損傷と不完全損傷の区別が難しいケースもあります。
脊髄ショックが解消されてから正確な損傷レベルが評価されるため、急性期の段階で最終的な予後を判断することは困難な場合が多いです。
脊髄損傷の急性期における治療法
脊髄損傷の急性期には、脊髄へのさらなるダメージを防ぎ、二次損傷を最小限に抑えることが治療の優先目標となります。
本章では、脊髄損傷の急性期における治療方針や治療法について詳しく解説します。
以下でそれぞれの内容について詳しく見ていきましょう。
急性期の主な治療方針
急性期の主な治療方針は、呼吸や循環機能などのバイタルサインを安定させ、全身状態の管理を徹底することが中心です。
脊髄への血流を維持しつつ、受傷後の炎症や浮腫(むくみ)による二次的なダメージの広がりを防ぐための集中的な管理が行われます。
また、この時期は肺炎や褥瘡(床ずれ)などの合併症が発生しやすいため、適切な全身ケアを行いながら、次のステップである手術やリハビリへ安全に繋ぐための基盤を整えます。
保存療法
保存療法は、「薬物療法」や「装具療法」などを行い、手術をせずに病態を安定させる方法であり、急性期にも行われる治療法の一つです。
薬物療法では、炎症反応や血液循環不全による神経細胞の損傷拡大を防ぐため、患者さまの状態に合わせてステロイド系抗炎症薬が検討されます。
また、ギプスなどの装具を使用して脊椎を厳重に固定し、自然治癒を促す方法も取られます。
特に頚椎の損傷では、頭蓋骨の牽引(けんいん)を行いながら脊椎の安定を図るケースもあります。
保存療法は身体への負担が比較的少ない治療法ですが、損傷の程度や状態によっては手術療法が必要と判断される場合もあります。
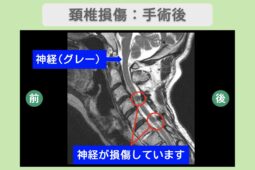
手術療法
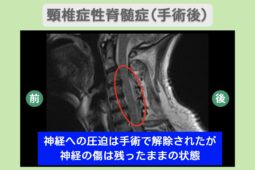
手術療法では、神経を圧迫している骨の破片などを取り除く「除圧術」や、不安定な背骨を金属プレートなどで連結する「固定術」が行われます。
| 手術の種類 | 概要 |
|---|---|
| 除圧術 | 脊髄や神経根を圧迫している骨片・椎間板などを取り除く |
| 固定術 | 不安定な脊椎を金属のプレートやスクリューで固定する |
これらの手術は、神経損傷のさらなる進行を抑制し、脊椎の安定化を図ることで、早期のリハビリテーション移行を目指すために実施されます。
早期に行うリハビリテーションが最終的な治療成果に大きく影響するため、そこに至るまでの重要なステップです。
再生医療
再生医療は、患者さまの細胞や血液を用いて損傷した組織の再生・修復を促す治療法であり、急性期から選択肢の一つとなります。
中でも幹細胞を用いた治療では、患者さまから採取・培養した幹細胞を点滴や注射で投与することで、損傷した神経組織の再生・修復効果が期待されています。
また、再生医療は、手術不要・入院不要で身体への負担が比較的少ないことが特徴です。
脊髄損傷では受傷後数年が経過した症例でも改善したケースもあるため、再生医療は従来の治療で改善しなかった方にとって新たな選択肢となるでしょう。
「再生医療について詳しく知りたい」という方は、ぜひ当院リペアセルクリニックにご相談ください。
脊髄損傷の急性期に行う早期リハビリテーション
脊髄損傷では、発症直後の急性期からできるだけ早期にリハビリテーションを開始することが、回復の可能性を高めるために重要です。
急性期のリハビリテーションは、合併症の予防と残存機能の維持を主な目的として行われます。
| リハビリ内容 | 目的 | 具体的な内容 |
|---|---|---|
| 呼吸訓練 | 呼吸筋の麻痺による肺炎や痰づまりを防ぐ | ・胸郭を広げるエクササイズ ・息を吐き切るトレーニング ・排痰(痰を出す)訓練 |
| 関節可動域訓練 | 麻痺した部分の関節が固まるのを防ぐ | ・関節を動かす運動(他動的・自動的) ・筋肉の柔軟性を維持するストレッチ |
| 床ずれ予防・離床訓練 | 褥瘡(床ずれ)を防ぎ、日常生活への復帰を目指す | ・定期的な体位変換 ・クッションの選定 ・ベッド上での座位保持訓練 |
受傷直後は安静が必要ですが、過度な安静は筋肉の衰えや関節の固着を招くため、医師の管理下で「できることから」始めるのが鉄則です。
特に自律神経の乱れから血圧が変動しやすいため、バイタルサインをモニタリングしながら慎重に負荷を調整します。
また、患者さまは身体の急激な変化により精神面が不安定になりやすい時期でもあるため、ご家族からの励ましも重要なポイントです。
脊髄損傷の急性期に関するよくある質問
最後に、脊髄損傷の急性期に関するよくある質問に回答します。
ご家族の方が気になる疑問について、以下で詳しく確認していきましょう。
脊髄損傷の急性期と亜急性期の期間は?
脊髄損傷における急性期は受傷後約2〜3週間、亜急性期はその後の炎症が落ち着いて組織修復が進む6ヶ月程度までの時期を指します。
急性期は、損傷直後の炎症反応が活発な時期であり、二次損傷の防止と全身状態の安定化が優先されます。
この期間には保存療法や手術療法が行われるほか、合併症予防のための早期リハビリテーションも開始されます。
亜急性期はリハビリテーションの効果が最も現れやすい「回復のゴールデンタイム」です。この段階では、より積極的なリハビリテーションが中心となり、残された機能を最大限に活かすための訓練が進められます。
ただし、急性期から亜急性期への移行は画一的に区切られるものではなく、損傷の程度や全身状態によって異なることを理解しておきましょう。
脊髄損傷の回復過程は?
脊髄損傷の回復過程は、以下の段階で進み、特に発症後6ヶ月までのリハビリが神経の再編成に重要です。
- 急性期:受傷直後から2〜3週間程度まで
- 亜急性期(回復期):急性期終了から6ヶ月程度まで
- 慢性期:6ヶ月以降
機能回復のピークは6ヶ月程度までといわれており、この時期に行う専門的かつ集中的なリハビリが、麻痺の改善や残存機能の活用に大きく貢献します。
受傷から6ヶ月を過ぎると回復速度は徐々に緩やかになり、状態が安定する「慢性期」へと移行します。
この限られた回復の好機を逃さず、早期から適切な刺激を脳や身体に与えることが大切です。
脊髄損傷の急性期は二次損傷や合併症に注意することが重要
脊髄損傷の急性期は、受傷後2〜3週間程度の期間を指し、その後の回復を大きく左右する重要な時期です。
この時期に起こりうる二次損傷を最小限に抑え、褥瘡(床ずれ)や肺炎、深部静脈血栓症などの合併症を予防することが回復への第一歩となります。
保存療法や手術療法による脊椎の安定化に加え、早期からのリハビリテーション開始が予後に大きな影響を与えます。
また、近年の脊髄損傷の治療では、自己細胞を用いた「再生医療」が注目されています。
再生医療は、患者さまの細胞や血液を用いて、損傷した組織の再生・修復を促すことで症状改善を目指す治療法です。
脊髄損傷の後遺症にお悩みの方は、再生医療という選択肢についてもぜひご検討ください。

監修者
岩井 俊賢
Toshinobu Iwai
医師