- スポーツ医療
- 再生治療
野球で多い怪我とは?部位別の症状・原因・予防法を解説

「全力でボールを投げたいのに肩がズキッとする」「肘の痛みのせいで思い切りスイングができない」といった悩みを抱える野球選手や、その保護者の方は非常に多くいらっしゃいます。
野球は、特定の動作(投球やスイング)を何千回、何万回と繰り返すスポーツであるため、身体の特定部位に疲労が蓄積しやすく、野球特有の怪我が発生しやすいのが特徴です。
初期の違和感を「ただの疲れ」と過信して放置すると、剥離骨折や腱の断裂を招き、最悪の場合は競技を断念せざるを得ない事態に発展しかねません。
そこでこの記事では、野球で多い怪我の原因と症状、部位別の特徴、そして早期復帰を支える最新の対処法について詳しく解説します。
- 野球特有の投球動作や反復運動が怪我を招くメカニズム
- 野球肩・野球肘・離断性骨軟骨炎など肩や肘の重大な疾患
- 腰椎分離症や下半身の肉離れなど、全身に及ぶ野球の怪我
- 慢性化したスポーツ障害に対する再生医療(幹細胞治療)という新たな選択肢
目次
野球で怪我が起こりやすい理由
野球で怪我が絶えない最大の理由は、**オーバーユース(使いすぎ)**と、投球動作に伴う強烈な物理的負荷にあります。
特に投球は、全身のエネルギーを指先に集約させる非常に不自然な動きであり、肩や肘には体重の何倍もの遠心力が加わります。
野球で怪我が起こる構造的な要因を以下のテーブルに整理しました。
| 要因の分類 | 具体的な理由と影響 |
|---|---|
| 繰り返しの投球動作 | 1日に100球以上の投球を連日行うことで微細な組織損傷が蓄積する |
| 身体の使い方のエラー | 下半身の力がうまく伝わらず肩や肘の筋力だけで投げようとしてしまう |
| 成長期の未熟な骨 | 成長板がまだ閉じていない小中学生は骨端線が剥がれやすい状態にある |
さらに、守備での急なストップ&ゴー、バッティング時の急激な身体の捻りなど、一瞬で爆発的な力を発揮する動作が多いことも、筋肉や関節を痛める要因となります。
これらの負荷が身体の許容範囲を超えたとき、痛みという形でサインが現れるのです。
野球で多い怪我【肩・肘】
野球において最も症例が多く、かつ重症化しやすいのが肩と肘の障害です。
これらは「投球障害」と呼ばれ、ポジションを問わず多くの選手を悩ませます。
具体的な疾患について、以下の項目に沿って詳しく解説いたします。
野球肩
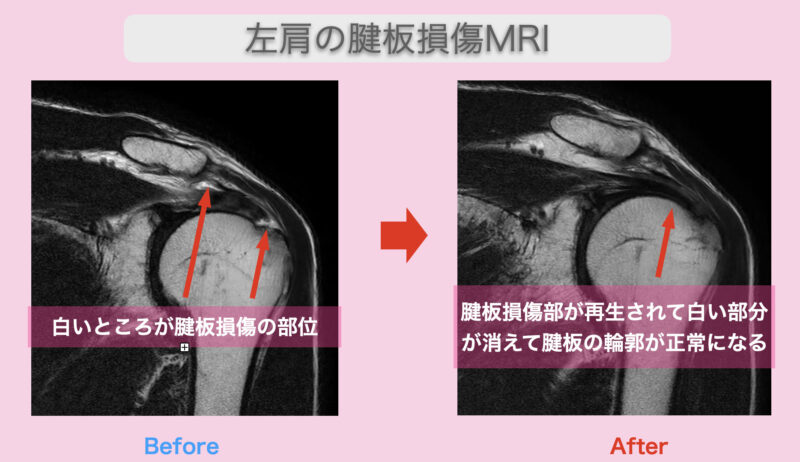
野球肩とは、投球動作によって肩に生じる様々な障害の総称です。
主に、肩を支える腱板の損傷や、肩の隙間で組織が挟み込まれるインピンジメント症候群、関節唇(かんせつしん)の損傷などが含まれます。
| 症状のパターン | 特徴的な痛みの出方 |
|---|---|
| リリース時の痛み | ボールを放す瞬間に肩の深部がズキッと疼く |
| フォロースルー時の痛み | 投げ終わった後に肩の後ろ側が引き伸ばされるように痛む |
野球肩の多くは、肩関節そのものだけでなく、肩甲骨の動きの悪さや、胸郭(きょうかく)の硬さが原因で発生します。
肩だけで投げようとする「手投げ」の状態が続くと、腱板に過剰な摩擦が加わり、やがて炎症が慢性化してしまいます。
重症化すると、寝返りを打つだけでも痛む夜間痛が現れることもあるため、早期のコンディショニング修正が不可欠です。
野球肘
野球肘は、特に成長期のお子様に多く見られる障害です。
投球時に肘が内側に引っ張られる力(牽引力)と、外側に押しつぶされる力(圧迫力)が加わることで、内側の靭帯が伸びたり、骨が剥がれたりします。
| 部位別の特徴 | 起こりやすいトラブル |
|---|---|
| 肘の内側 | 内側上顆炎や内側側副靭帯の損傷など。最も頻度が高い |
| 肘の外側 | 骨と骨が衝突し軟骨が剥がれる。重症化しやすいリスクがある |
肘の内側の痛みは「使いすぎ」のサインであることが多く、適切な安静とフォーム改善で回復が見込めます。
しかし、痛みがあるのに無理に投げ続けると、肘を真っ直ぐ伸ばせなくなる「拘縮(こうしゅく)」が起き、将来的な関節の変形を招くことになります。
肘に少しでも違和感を覚えたら、すぐに投球を停止し、現状の把握に努めなければなりません。
離断性骨軟骨炎
離断性骨軟骨炎(OCD)は、野球肘の中でも特に注意が必要な疾患です。
肘の外側の軟骨が、繰り返しの衝突によって壊死し、剥がれ落ちてしまう病態を指します。
| 進行のステップ | 身体内で起きている状況 |
|---|---|
| 初期 | 軟骨が少し傷んでいるが、痛みが出にくく見逃されやすい |
| 末期 | 軟骨が完全に剥がれ「関節ネズミ」となり関節に挟まってロックする |
この疾患の恐ろしい点は、初期にはほとんど痛みが出ないことです。
そのため、気づいたときには既に軟骨が剥がれかけており、長期の活動休止や手術が必要となるケースが少なくありません。
早期発見には、痛みが出る前の定期的な超音波(エコー)検査が有効です。軟骨の健康を守ることは、野球を長く続けるための絶対条件といえるでしょう。
野球で多い怪我【腰・下半身】
野球は腕のスポーツと思われがちですが、実際には全身を連動させるスポーツであるため、腰や下半身にも多大な負担がかかります。
下記ではそれぞれの怪我について詳しく紹介していくので、ぜひ参考にしてみてください。
腰椎分離症
野球選手の腰痛の中で、特に成長期に多いのが腰椎分離症です。
投球やバッティングでの「身体を捻る動作」が繰り返されることで、腰の骨の一部に疲労骨折が起きる疾患です。
| 痛みの特徴 | 疾患を示唆する具体的な症状 |
|---|---|
| 後屈時の痛み | 身体を後ろに反らしたときに、腰の特定の場所がピンポイントで痛む |
| 慢性的な重だるさ | 練習後に腰が重くなり、朝起きたときの動作がぎこちない |
初期の分離症であれば、数ヶ月のスポーツ休止とコルセット着用で骨がつく可能性が高いのですが、放置して骨が完全には離れてしまうと(偽関節)、一生涯の腰痛と付き合うことになります。
「たかが腰痛」と軽視せず、捻る動作で鋭い痛みがある場合は、すぐに画像診断を受けるべきです。
肉離れ・股関節痛
瞬発力が求められる野球では、太もも裏(ハムストリングス)や、鼠径部(あしの付け根)の肉離れもしばしば発生します。
特にベースランニングでの全力疾走や、守備での一歩目の踏み出しが引き金となります。
| リスクの高い動作 | 損傷が起こりやすい理由 |
|---|---|
| 急激なスプリント | 冷えた状態で全力疾走を行い、筋肉の伸張性が限界を超える |
| 深い捻転動作 | バッティング時に股関節がロックされ周辺の腱が引き裂かれる |
股関節周辺の痛みは、いわゆる「グロインペイン症候群」として慢性化しやすい傾向があります。
股関節の柔軟性が失われると、その代償として腰や肩への負担が増大するため、全身の怪我のドミノ倒しを引き起こす要因となります。
下半身のメンテナンスは、投球精度の向上だけでなく、全身の怪我予防の要(かなめ)です。
膝や足首の障害
キャッチャーに多い膝の痛みや、スライディングによる足首の捻挫も、野球における頻度の高い怪我です。
| ポジション・動作 | 起こりやすいトラブル |
|---|---|
| キャッチャー | 長時間の屈伸動作による半月板や側副靭帯への慢性的な負荷 |
| 走塁・ベース付近 | イレギュラーな着地やスライディングでの足首の重度な捻挫 |
これらの怪我は一過性のものと思われがちですが、足首の捻挫を繰り返すと関節が緩くなり(不安定症)、踏ん張りが効かなくなることで投球や打撃のパフォーマンスに悪影響を及ぼします
膝や足首といった「土台」をしっかり守ることが、野球選手としての安定感を生むことに繋がります。
怪我をしやすい選手の特徴
同じ練習量でも、怪我を繰り返す選手とそうでない選手には明確な違いがあります。
怪我をしやすい選手には、筋力不足だけでなく、身体の連動性や柔軟性に課題を抱えているケースが多く見られます。
怪我のリスクが高い選手に見られる主な特徴を、以下のテーブルに整理しました。
| 特徴 | 怪我に繋がる具体的な理由 |
|---|---|
| 股関節・胸郭の硬さ | 体幹の回転不足を補うために、肩や肘の力だけで投球してしまう |
| 筋力のアンバランス | アウターマッスルばかりが発達し、関節を支えるインナーが弱い |
| 違和感を隠す性格 | 痛みを根性で乗り切ろうとし、微細な損傷を重症化させてしまう |
特に「股関節の硬さ」は、野球選手にとって致命的な怪我の要因となります。
股関節が使えないと、投球時にステップした足で衝撃を吸収できず、そのストレスが腰や肘へダイレクトに伝わるからです。
技術練習と同じくらい、自分の身体の弱点を知り、整える姿勢が、一流の選手への条件といえます。
野球の怪我を防ぐための予防法
怪我は起きてから治すよりも、未然に防ぐ方が圧倒的に効率的です。
日々の意識を少し変えるだけで、選手生命を脅かすようなトラブルを大幅に減らすことが可能になります。
予防のための具体的な3つの柱について詳しく解説します。
ウォーミングアップとストレッチ
練習前のウォーミングアップは、単に体温を上げるだけでなく、野球特有の動きに対応できるよう筋肉と神経を「起動」させる作業です。
静止して伸ばすストレッチだけでなく、動きの中で可動域を広げる「動的ストレッチ」を積極的に取り入れましょう。
| 実施タイミング | 推奨されるストレッチの内容 |
|---|---|
| 練習・試合前 | 肩甲骨周りや股関節を大きく動かすダイナミックストレッチ |
| 練習・試合後 | 使った筋肉の緊張を解き、疲労回復を促す静的ストレッチ |
特に肩甲骨の「はがし」動作や、股関節の旋回運動は、投球障害を防ぐための必須メニューです。
また、練習後のクールダウンを怠ると、翌日に疲労が残り、筋肉が硬い状態で再び負荷をかけるという悪循環に陥ります。
セルフケアの質が、そのままプレーの質に直結することを忘れてはいけません。
投球数と練習量の管理
「投げすぎ」は野球肘・野球肩の最大の敵です。
近年、少年野球を中心に投球制限が導入されていますが、これは未熟な骨や靭帯を物理的な破壊から守るための最低限のルールといえます。
| 管理項目 | 注意すべき管理のポイント |
|---|---|
| 週間の投球数 | 全力投球の回数を記録し、一定数を超えたら登板を控える |
| ノースローデー | 週に1〜2日は、一切ボールを投げない日を設けて腱を休ませる |
指導者や保護者が意識すべきは、試合での投球数だけでなく、練習中の「ブルペン投球」や「全力の遠投」もカウントに含めることです。
身体は消耗品ではありませんが、回復には一定の時間を要します。
成長期の選手にとって、適度な休みはサボりではなく、強くなるための工程であるという共通認識を持ちましょう。
フォームと体の使い方の見直し
どんなにストレッチをしても、投球フォームそのものが「肘に頼った投げ方」であれば、いつか限界が訪れます。
全身の力を指先に効率よく伝える「キネティックチェーン(運動連鎖)」を意識したフォーム改善が不可欠です。
| 改善のチェック点 | 理想的な身体の使い方 |
|---|---|
| 下半身主導 | 踏み出した足にしっかりと体重を乗せ、地面からの反力を使う |
| インナー主導 | 肩の大きな筋肉(アウター)ではなく、奥の細かな筋肉で関節を安定させる |
フォーム改善は一朝一夕にはいきませんが、スマホ等で動画を撮影し、定期的に自分の動きを客観視する習慣をつけましょう。
肘が下がっていないか、ステップが広すぎないかといった基本を忠実に守ることが、最も強力な怪我予防となります。
正しい使い方は、肩や肘の痛みを消すだけでなく、球速アップやコントロール向上にも直結します。
痛みがあるときの対処法と受診の目安
「投げられないほどではないが、なんとなく痛い」という初期段階での対応が、その後の運命を分けます。
痛みが出た際は、速やかにRICE処置(安静・冷却・圧迫・挙上)を行い、炎症を広げないことが基本です。
| 受診すべきサイン | 疑われる緊急事態 |
|---|---|
| 安静時にも疼く | 炎症が非常に強く、組織の重篤な損傷や骨折の可能性がある |
| 痺れを伴う | 神経が圧迫されている、あるいは血流障害が起きているサイン |
| 1週間経っても不変 | 自然治癒の範囲を超えており、専門的な介入が必要な状態 |
特に成長期の選手で、「肘を動かしたときに引っかかる感じがある」「急激に肘が伸びなくなった」という場合は、離断性骨軟骨炎などの重大な疾患が進行している恐れがあります。
「痛みは身体からのSOS」と捉え、迷わずスポーツ整形外科等の門を叩いてください。
改善しにくい野球の怪我に対する再生医療という選択肢
リハビリや安静を数ヶ月続けても痛みが一向に引かない、あるいは組織の損傷が激しく修復が追いつかない「難治性」の野球肩・野球肘があります。
こうした状況に対し、自分自身の細胞の力を活用して組織の修復を促す再生医療(幹細胞治療)が、競技復帰を目指す選手たちの新たな希望となっています。
| 再生医療の強み | 野球の怪我へのアプローチ |
|---|---|
| 根本的な組織修復 | 損傷した靭帯や軟骨に対し、細胞レベルでの再建をサポートする |
| 炎症の沈静化 | 慢性化した激しい炎症を鎮め、組織が修復しやすい環境を整える |
再生医療は、自分の脂肪から抽出した幹細胞を注射で投与するため、手術に比べて身体への負担が極めて少ないことが特徴です。
手術をすれば長期の離脱を余儀なくされるケースでも、再生医療という選択肢により、早期の機能回復を目指すことが可能になります。
再生医療がどのように肩や肘の不調に作用し、選手たちの再起を支えるのか、その具体的な仕組みについては以下の動画をご覧ください。
Dr.サカモトの専門的な知見を詳しく解説しております。
手術をしない新しい治療「再生医療」を提供しております。
まとめ|野球の怪我は早期対応と予防が重要
野球における怪我は、単なる「運」ではなく、日々の負荷の積み重ねと身体の使い方の不全によって引き起こされます。
早期に異常に気づき、適切な予防策を講じることこそが、最高のパフォーマンスを長く維持するための唯一の近道です。
怪我なく野球を楽しむための重要ポイントを最後におさらいしましょう。
- ウォーミングアップとクールダウンを徹底し、股関節と肩甲骨の柔軟性を保つ
- 投球制限を守り、身体が組織を修復するための「休息」をスケジュールに組み込む
- 手投げにならないよう、下半身主導の正しい運動連鎖をフォームに取り入れる
- 改善しない慢性的、難治性の痛みには、自身の再生力を引き出す再生医療を検討する
野球という素晴らしいスポーツは、心身を鍛えてくれますが、怪我によってその道が閉ざされるのはあまりにも悲しいことです。
リペアセルクリニック大阪院は、最新の再生医療技術を駆使し、あなたが再び全力でボールを投げ、バットを振れる日を取り戻せるよう全力でサポートいたします。
現在の症状をどのように改善できるのか、まずは現状の不安を解消するために当院の公式LINEをぜひ活用してください。
専門のカウンセラーが、あなたの競技復帰への道を共に考え、心を込めてお手伝いをさせていただきます。

監修者
坂本 貞範
Sadanori Sakamoto
医療法人美喜有会 理事長
「できなくなったことを、再びできるように。」
人生100年時代、皆様がより楽しく毎日を過ごせることの
お手伝いができれば幸甚の至りでございます。
略歴
1997年3月関西医科大学 医学部卒
1997年4月医師免許取得
1997年4月大阪市立大学(現大阪公立大学)医学部附属病院 勤務
1998年5月大阪社会医療センター附属病院 勤務
1998年9月大阪府立中河内救命救急センター 勤務
1999年2月国立大阪南病院 勤務
2000年3月野上病院 勤務
2003年3月大野記念病院 勤務
2005年5月さかもとクリニック 開設
2006年12月医療法人美喜有会設立 理事長就任
2019年9月リペアセルクリニック大阪院 開設
2021年5月リペアセルクリニック東京院 開設
2023年12月リペアセルクリニック札幌院 開設