- 膝部、その他疾患
- 再生治療
大腿骨頭壊死の手術とは?種類・適応・術後の生活を解説

「股関節の奥が痛くて歩くのが辛い」「大腿骨頭壊死と診断されたが、必ず手術をしなければならないのか」
突然の診断に、これからの生活や仕事への不安を感じている方は少なくありません。
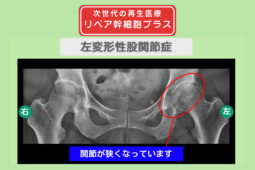
大腿骨頭壊死(だいたいこっとうえし)は、股関節を支える骨の血流が途絶え、骨が文字通り死んでしまう病気です。
一度壊死した骨は元には戻りませんが、すべてのケースで即座に手術が必要なわけではありません。
しかし、骨が潰れる「圧潰(あっかい)」が進行すると、激しい痛みとともに歩行が困難になり、手術による機能再建が避けられなくなります。
この記事では、大腿骨頭壊死の手術の種類、選定基準、そして術後の生活について、最新の知見を交えて詳しく解説します。
- 大腿骨頭壊死において、手術が必要となる骨の状態やタイミング
- 自分の骨を残す「骨切り術」と、安定性の高い「人工股関節手術」の違い
- 手術後のリハビリ期間や、日常生活で気をつけるべき制限事項
- 骨を削る・入れ替える前に検討したい、再生医療(幹細胞治療)という選択肢
また、手術を勧められたものの「自分の骨を残したい」「大掛かりな手術は避けたい」と願う方にとって、再生医療(幹細胞治療)という選択肢が注目されています。
再生医療は、自分自身の細胞の力を活用して、損傷部位の炎症を抑え、組織の修復力を引き出すことを目指す先進的な治療法です。
リペアセルクリニック大阪院の公式LINEでは、大腿骨頭壊死や股関節の痛みに対する再生医療の最新情報を詳しく発信しています。
再び痛みなく歩む未来を取り戻すために、ぜひ参考にしてください。
目次
大腿骨頭壊死とは|手術が必要になる理由
大腿骨頭壊死とは、太ももの骨の先端(骨頭)へ行く血流が滞り、骨組織が壊死してしまう疾患です。
原因はアルコールの過剰摂取やステロイド薬の使用、あるいは原因不明(特発性)のものまで多岐にわたります。
骨が壊死しただけでは痛みは出ませんが、体重を支える骨の強度が失われ、骨がミシミシと潰れる(圧潰)ことで激痛が生じます。
病気の進行と手術の必要性を以下のテーブルに整理しました。
| 進行段階(ステージ) | 状態と手術の必要性 |
|---|---|
| 初期(ステージ1〜2) | 壊死はあるが骨の形は維持。保存療法や再生医療で経過観察が可能 |
| 進行期(ステージ3) | 骨頭が潰れ始める。痛みが強く、日常生活に支障が出れば手術を検討 |
| 末期(ステージ4) | 骨の変形が関節全体に及び、二次的な変形性股関節症を合併。手術が強く推奨される |
手術の目的は、単に「骨を治す」ことではなく、「荷重(体重)に耐えられる構造を作り直し、痛みを取り除くこと」にあります。
放置すれば関節の破壊が進み、最終的には足の長さが変わったり、全く歩けなくなったりする恐れがあるため、適切なタイミングでの介入が不可欠です。
大腿骨頭壊死の手術が検討されるのはどんなとき?
手術の適応は、レントゲンやMRIでの「壊死の範囲」と、患者様の「ライフスタイル」を総合して判断されます。
具体的には、以下の3つの条件が重なったとき、手術が具体的な選択肢に上がります。
- 壊死の範囲が広い(Type C): 壊死部が骨頭の体重がかかる場所(荷重部)に大きくかかっている場合。
- 骨の潰れ(圧潰)が2mm以上: 骨頭の表面が明らかに凹み、痛みがコントロールできない場合。
- QOL(生活の質)の著しい低下: 仕事、家事、趣味などが痛みによって制限され、本人が改善を強く希望する場合。
若い方であれば「できるだけ自分の骨を残す手術」、ご高齢であれば「早期復帰が可能な人工物への置換」というように、年齢によっても優先順位が変わります。
大腿骨頭壊死の主な手術方法
現代の大腿骨頭壊死の手術は、大きく分けて2つの方向性があります。
壊死した場所を「移動させて使う」か、丸ごと「入れ替える」かです。
下記ではそれぞれの手術について詳しく解説していくので、ぜひ参考にしてみてください。
骨切り術(大腿骨内反骨切り術・回転骨切り術)
骨切り術は、壊死していない自分の「生きている骨」を体重がかかる位置に移動させる手術です。
最大のメリットは、自分の骨を一生使い続けられる可能性があることです。
| 手法の名称 | 具体的な内容 |
|---|---|
| 大腿骨回転骨切り術 | 大腿骨頭をクルリと回し、壊死部を体重のかからない場所へ移動させる |
| 大腿骨内反骨切り術 | 骨を少し斜めに切り、健全な外側の骨を内側に持ってきて体重を支える |
この手術は主に比較的若い患者様に適応されます。
ただし、骨がくっつくまでに時間がかかり、術後のリハビリ(免荷期間)が数ヶ月単位と長くなる点が覚悟すべきポイントです。
成功すれば、激しいスポーツや肉体労働への復帰も目指せます。
人工股関節手術
変形が進行し、骨切り術での修復が難しい場合や、早期の社会復帰を望む場合に選択されるのが、人工股関節全置換術(THA)です。
| 手術の内容 | 得られる効果 |
|---|---|
| 骨頭の置換 | 壊死した骨頭を金属やセラミック製の人工物に、受け皿(臼蓋)も人工物に入れ替える |
| 劇的な除痛 | 骨同士の摩擦がなくなるため、術後すぐに痛みがほとんど消失する |
近年の人工股関節は耐久性が向上しており、通常の使用であれば20〜30年以上維持できると言われています。
手術の翌日から歩行練習を開始できるなど、復帰の早さが大きな魅力ですが、一方で「脱臼」のリスクや、摩耗による将来的な再手術の可能性も考慮する必要があります。
手術方法ごとのメリット・デメリット
大腿骨頭壊死の手術を選択する際、最も悩むのが「自分の骨を残すか(骨切り術)」「人工物に入れ替えるか(人工股関節)」という点です。
それぞれの治療法には、その後の生活スタイルに直結する大きな違いがあります。
主な違いを以下の比較テーブルにまとめました。
| 比較項目 | 骨切り術 | 人工股関節手術(THA) |
|---|---|---|
| 最大の長所 | 自分の骨を維持でき、激しい運動も可能になる | 術後すぐに痛みが消え、早期の社会復帰ができる |
| リハビリ期間 | 数ヶ月の免荷(体重をかけない)期間が必要 | 翌日から歩行可能。入院期間も短い |
| 耐久性・寿命 | 成功すれば一生。ただし将来、変形が進む可能性はある | 人工物の寿命(約20〜30年)があり、再置換が必要な場合も |
| 主な対象 | 比較的若年層で、壊死範囲が限定的な方 | 高齢者、または壊死・変形が進行している方 |
骨切り術は「将来への貯金」のような手術ですが、その分、初期の負担(長期のリハビリ)が大きくなります。
一方で人工股関節は、「今すぐ痛みを取りたい」というニーズに強力に応えてくれます。
どちらが正解というわけではなく、あなたの年齢、職業、そして「これからどんな生活を送りたいか」という価値観によって最適な選択肢は変わります。
手術後のリハビリと日常生活
手術の成功は、その後のリハビリテーションにかかっていると言っても過言ではありません。
特に股関節は、歩く・座るといった基本動作の要(かなめ)であるため、段階を踏んだ丁寧なリハビリが求められます。
- 急性期: 術後数日は痛みや腫れを抑えつつ、ベッド上での筋力訓練や関節可動域訓練を開始
- 回復期: 骨切り術の場合は平行棒などを使った歩行訓練、人工股関節の場合は全荷重での歩行訓練へ移行
- 生活訓練: 階段の上り下り、靴下の着脱、床からの立ち上がりなど、日常生活に必要な動作を習得
特に人工股関節の場合、注意すべきは「脱臼(だっきゅう)」です。
特定の角度(深くしゃがみ込む、足を内側にひねるなど)で関節が外れてしまうリスクがあるため、椅子の生活への切り替えや、和式トイレの使用を避けるといった工夫が必要です。
骨切り術の場合は、骨が完全に癒合するまでは、医師の指示する荷重制限を厳守することが再圧潰を防ぐ絶対条件となります。
手術以外で改善が難しい場合の再生医療という選択肢
「手術を勧められたけれど、どうしても踏み切れない」「骨を切りたくないし、人工物を体に入れたくない」
そのような切実な悩みに対し、自身の細胞の力を活用して組織の修復を促す再生医療(幹細胞治療)が、新たな転換点となっています。
大腿骨頭壊死に対する再生医療の期待される役割を以下のテーブルにまとめました。
| 期待される作用 | 具体的な身体への働きかけの詳細 |
|---|---|
| 強力な抗炎症作用 | 壊死周辺で起きている激しい炎症を鎮め、痛みを根本から抑制する |
| 血管新生の促進 | 血流の途絶えた部位に新たな血管を呼び込み、骨組織への栄養供給を助ける |
| 組織修復のサポート | 幹細胞が放出する成長因子により、骨や軟骨のさらなる劣化を防ぐ環境を整える |
再生医療は、自分の脂肪から抽出した幹細胞を投与するため、身体への負担が極めて少ないことが特徴です。
もちろん、完全に潰れてしまった骨を元通りにする魔法ではありませんが、「痛みを抑えて手術を回避する」あるいは「手術までの期間を延ばす」ための有力な手段となり得ます。
再生医療が大腿骨頭壊死にどのように作用するのか、その具体的な仕組みについては以下の動画をご覧ください。
手術をしない新しい治療「再生医療」を提供しております。
まとめ|手術の適応は壊死の進行度で変わる
大腿骨頭壊死の治療は、以前のように「即手術」一択ではなくなってきています。
大切なのは、自身の病状(ステージ)と生活環境を照らし合わせ、納得のいく選択をすることです。
後悔のない治療選択のためのポイントを最後におさらいしましょう。
- 壊死の範囲と圧潰(骨の潰れ)の有無を画像診断で正確に把握する
- 若い方は「骨切り術」、高齢の方や変形が強い方は「人工股関節」が標準的な選択肢
- 術後のリハビリ期間や日常生活の制限(脱臼リスクなど)を事前に理解しておく
- 手術を避けたい、あるいは保存療法で限界を感じる場合は、再生医療という選択肢を検討する
股関節は、あなたが「行きたい場所へ行く」ための大切な土台です。
リペアセルクリニック大阪院は、最新の再生医療技術を駆使し、あなたが再び痛みなく、自由に歩み続けられるよう全力でサポートいたします。
現在の症状について、どのような治療が最適なのか。まずは現状の不安を解消するために、当院の公式LINEをぜひ活用してください。

監修者
岩井 俊賢
Toshinobu Iwai
医師