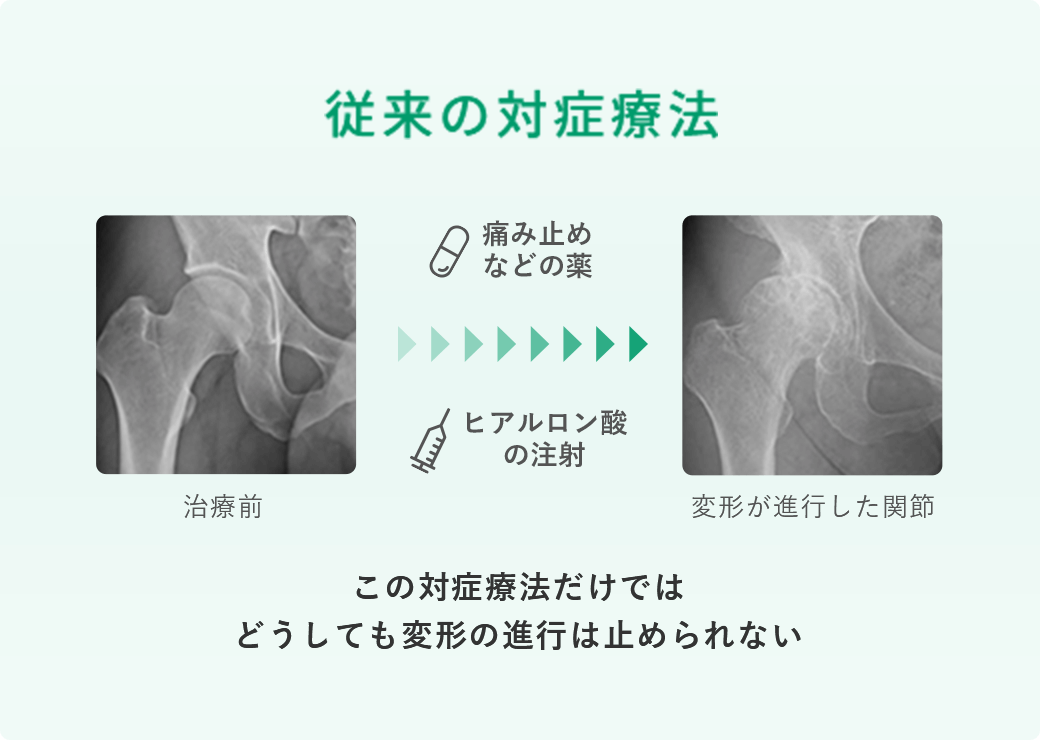
変形性股関節症に対する治療では膝や肩などの関節に比べると、保険診療においても注射を用いて治療を行う医療機関は限られていました。
これらの保険医療機関では、疼痛緩和を目的とした対症療法が主に行われており、鎮痛剤の内服、負担軽減のための体重管理、リハビリテーションなどが実施されています。
私も以前はなかなか痛みが減少せずにお困りの方へ、疼痛緩和のために股関節への注射を実施しておりました。しかし、股関節への注射による治療の効果はそれほど期待できず、痛みを十分に軽減できなかったこともありました。
当院独自の
治療法


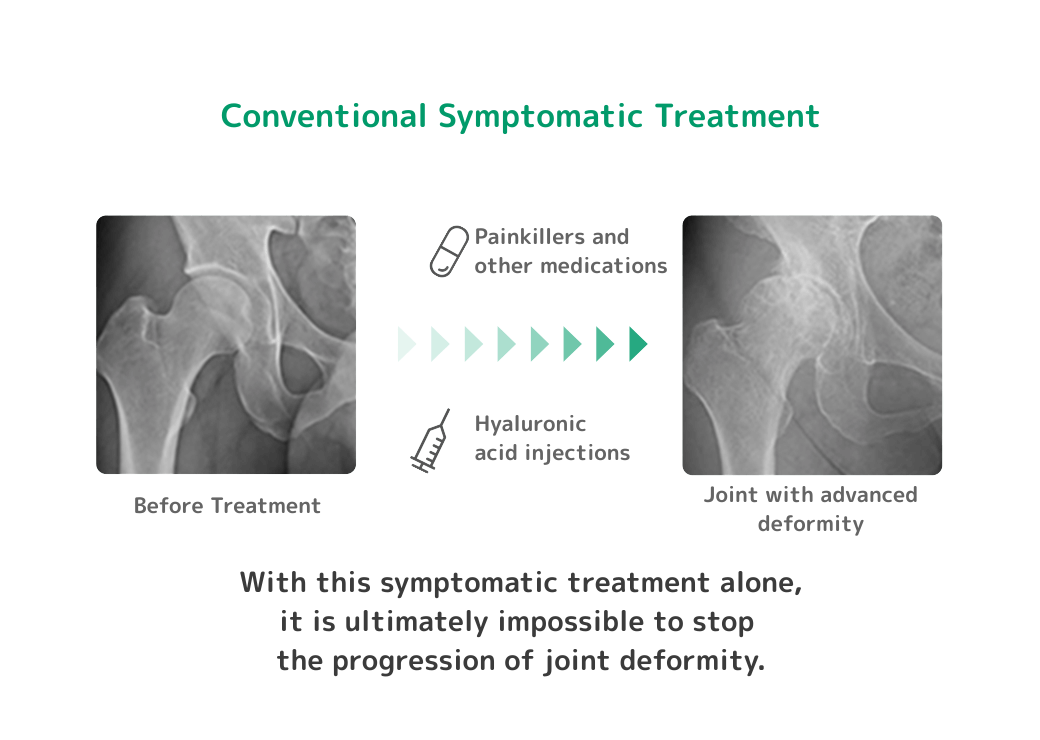
変形性股関節症に対する治療では膝や肩などの関節に比べると、保険診療においても注射を用いて治療を行う医療機関は限られていました。
これらの保険医療機関では、疼痛緩和を目的とした対症療法が主に行われており、鎮痛剤の内服、負担軽減のための体重管理、リハビリテーションなどが実施されています。
私も以前はなかなか痛みが減少せずにお困りの方へ、疼痛緩和のために股関節への注射を実施しておりました。しかし、股関節への注射による治療の効果はそれほど期待できず、痛みを十分に軽減できなかったこともありました。
中には変形が短期間で急速に進行する急速破壊型股関節症(RDS)と呼ばれる状態の方もおられますので、股関節に異常を感じた場合は定期的な診察やレントゲン検査が必要です。
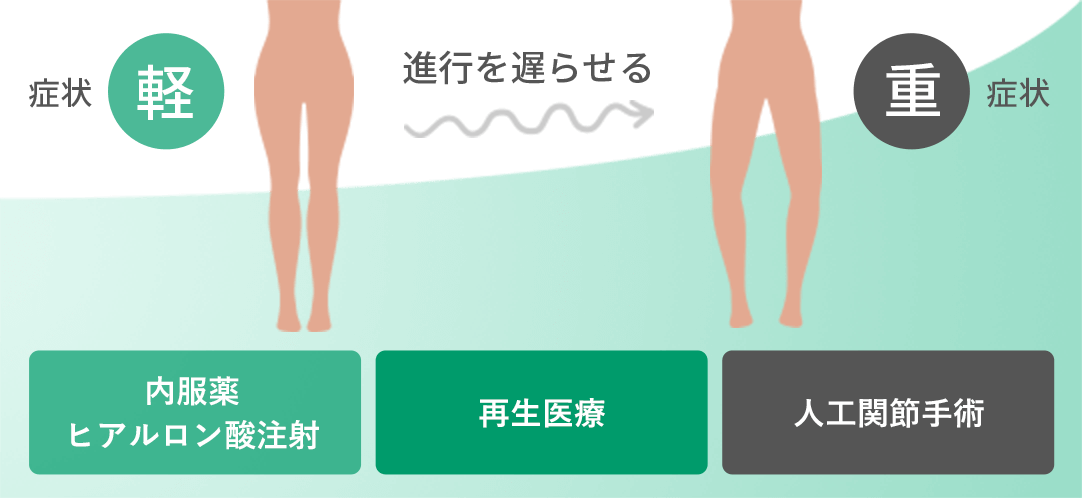
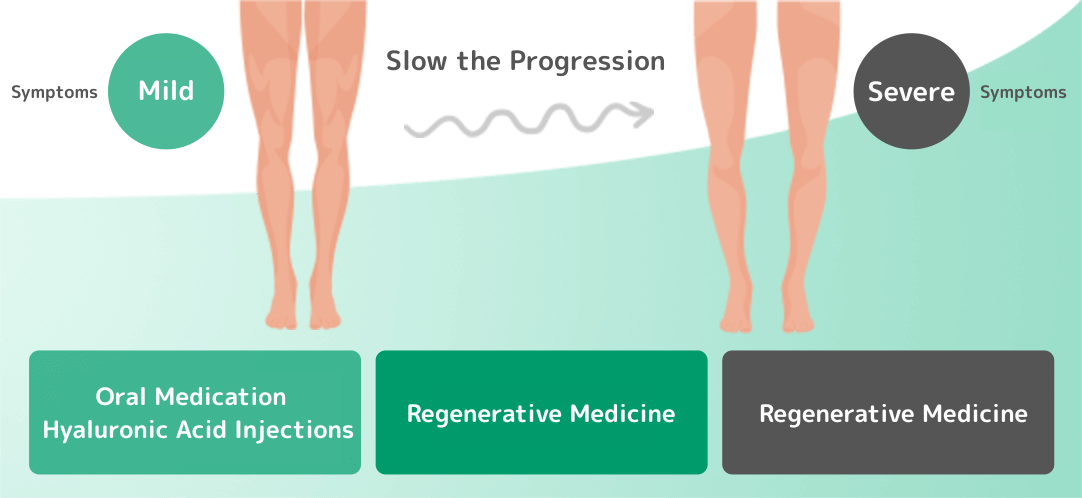
いずれの場合においても、従来の保険診療では「劇的な改善を目指して治療する」というよりは、注射やリハビリテーションによる疼痛の緩和を目指す治療となることが多く、以前の私は歯がゆい思いを感じながら診療にあたっておりました。
私が再生医療に出会うまでは、変形性股関節症の進行により日常生活へ大きな影響が出ておられる方に対して、他の医師と同様に人工関節術を用いた治療を勧めていました。当時は、保存療法と手術療法のどちらかの選択肢しかなかったので苦渋の決断でした。
しかし多くの方が、『手術にはリスクがあるため避けたい』『長期間の入院が仕事や家庭の事情により難しい』などの理由で、手術に対して抵抗感を持っておられました。また、基礎疾患をお持ちの方や高齢で手術が難しい方もおられました。そこで、従来の保存療法や手術療法ではない新たな選択肢である【再生医療】に注目をしました。
当院には、変形性股関節症の症状で悩む方や手術を希望しない方が多数来院され、再生医療による治療を受けられています。
このようなご意見をいただくと、私自身も大変嬉しく、再生医療に出会って本当に良かったと実感しています。これまでは聞き馴染みのない【再生医療】という言葉も、最近では少しずつ知名度も上がっており、身体に負担をかけずに行える革新的な最新治療として、高い期待が寄せられています。

股関節へ幹細胞を注射することにより、損傷した軟骨が再生され痛みが軽減し、手術を回避できる可能性が高くなります。現在、変形性股関節症の初期段階であっても、将来的には必ず変形が進行していきます。その予防策として再生医療は力を発揮します。
また、変形性股関節症が末期へ進行する前に再生医療を受けることで、人工関節術を実施するほどの重症化を防ぐことが期待できます。人工関節術による様々な合併症のリスクにより、血栓症、感染症、出血、神経障害などが発生する可能性があります。
脂肪由来の幹細胞を用いた再生医療は、変形性股関節症の症状を緩和するためにすでに世界でも多くの症例報告と実績があり、国内においても大変注目されている最先端治療です。



再生医療を比較する上で
ここがとても重要な要素です!
再生医療を比較する上では、治療の精度や技術面における違いに着目することが重要です。
当院が提供する再生医療の特徴を詳しく見ていきましょう。
高度な治療技術と特殊な針や設備、
国内トップクラスの細胞培養室があるから
できる治療を一緒に見ていこう!
エコー装置やレントゲン装置を使用して、股関節内で最も軟骨が損傷している部位を特定し、特殊な注射針でピンポイントに幹細胞の投与を行います。このような高度な最新技術を駆使することにより、高い治療効果が期待できます。
また、国内トップクラスの細胞加工室が幹細胞培養を行うことで、股関節の再生医療に求められる高い治療精度を実現しています。


股関節への再生医療において、特に重要なのは幹細胞の数と質です。股関節は体内で一番大きな関節であるため、幹細胞の数の多さがとても重要です。さらに幹細胞の生存率が高く、品質が高い水準であることが股関節の再生医療の効果に繋がります。
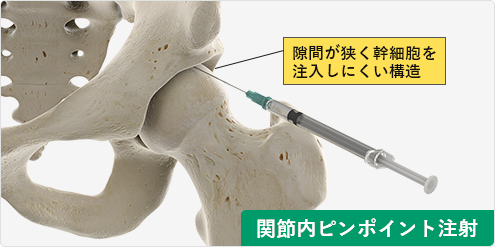
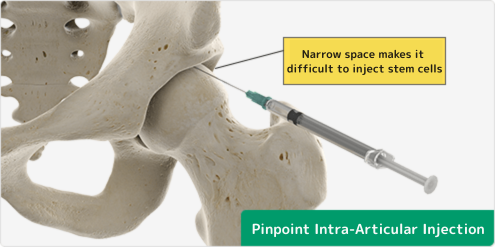
また、股関節は他の関節に比べて関節の隙間が狭く、注射が難しい構造になっています。そのため、高品質な幹細胞を正確に投与する技術が必要となります。国内において股関節の再生医療が普及しないのは、これらの要素が原因であると考えられます。
股関節の再生医療には、幹細胞の質の
高さと量の多さの両方が必要なんだ!
そうだね、そして幹細胞の質と量以外にも、
高度な技術が必要なんだよ。関節の隙間が狭い
場所へ上手く注射しなきゃいけないんだ。
当院の股関節への幹細胞治療は、「幹細胞の質と量」および「股関節内の損傷部位へ確実に幹細胞を届ける」ということにこだわって治療を行っています。そのため、エコー装置や特殊なレントゲン装置、そして特別な注射針を使用して、股関節内へ幹細胞をピンポイントに届けます。
また幹細胞の質と量に関して、国内トップクラスの細胞加工室と連携し、通常難しいとされる股関節への幹細胞治療を沢山の方々に受けていただいています。
関節内ピンポイント注射は、損傷部位に
ピンポイントに幹細胞を投与するから
高い治療効果が期待できます!
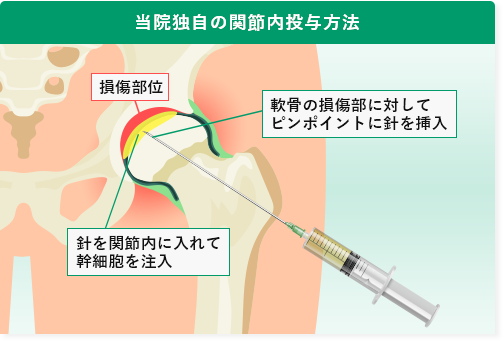
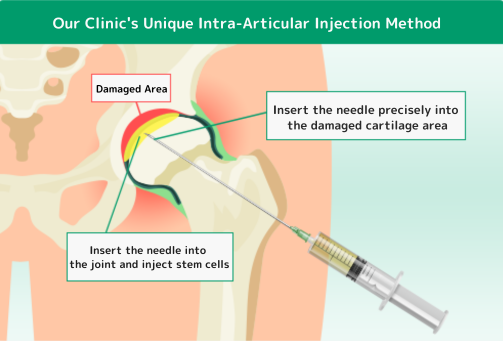


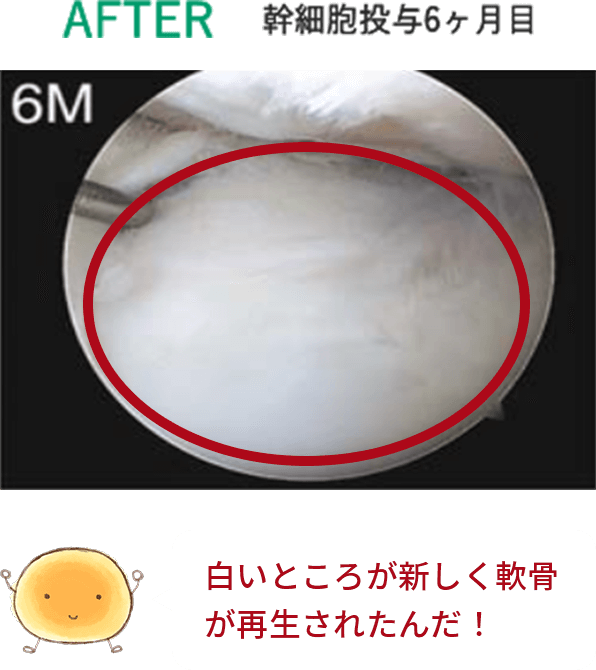
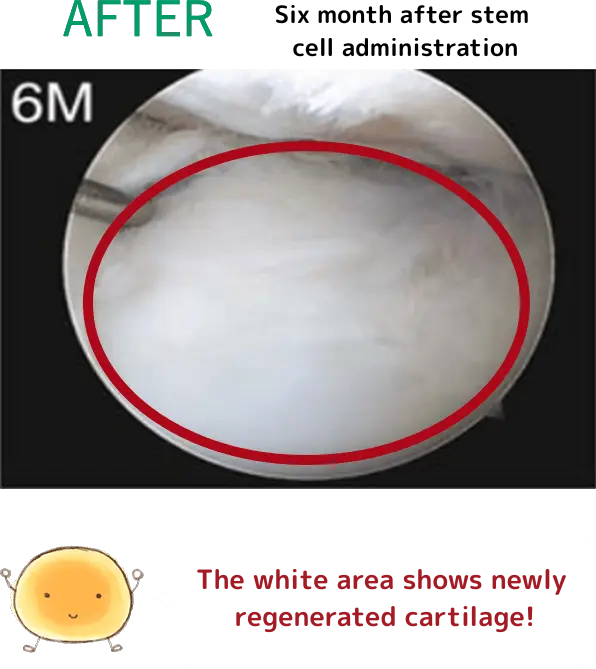
特殊な針、エコー装置や特殊なレントゲン装置を使用して、股関節内の軟骨が最も損傷している箇所を特定しピンポイントに幹細胞を注入します。左の図のように、ピンクの領域に幹細胞が注入され、軟骨再生を促します。
損傷部位にピンポイントに幹細胞を注入
するから、軟骨を再生できるんだ!
高い基準をクリアした、国内トップクラスの
細胞加工室の幹細胞を使っているよ。
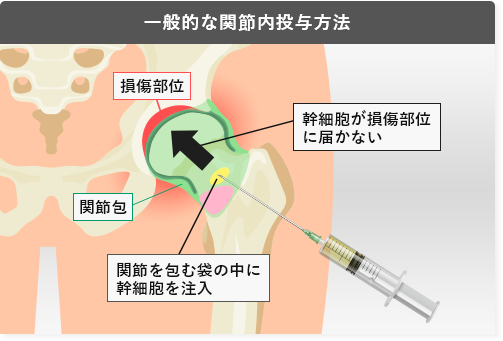
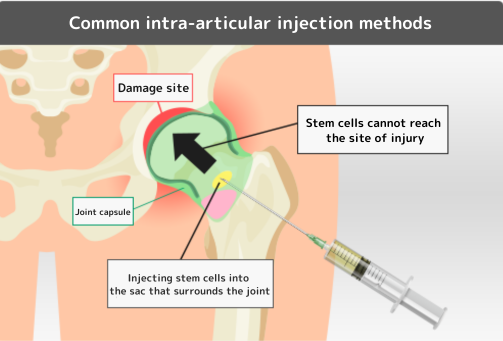
関節は関節包という袋に包まれています。股関節への注射では、関節の外側に針を刺す方法が一般的です。この方法は技術的に実施しやすく、よく採用されています。
しかし、変形性股関節症では関節の隙間が狭いため、ここから注入された幹細胞は関節内の損傷部分に到達するのが難しくなります。さらに重力がかかるため、幹細胞は関節包の下部に滞留し、関節内の損傷部分への到達がますます困難になります。
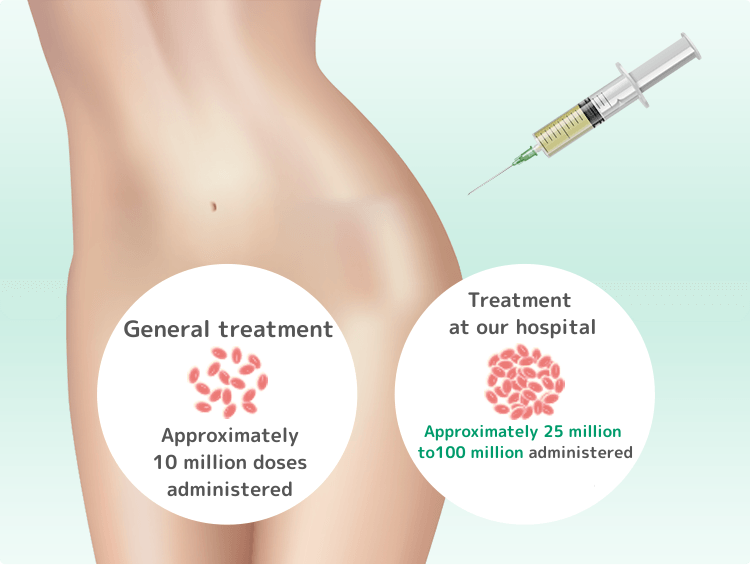
一般的には1,000万個ほどの幹細胞を投与することが多いですが、当院では関節の状態により、2,500万個から1億個以上という圧倒的な数の幹細胞を投与します。
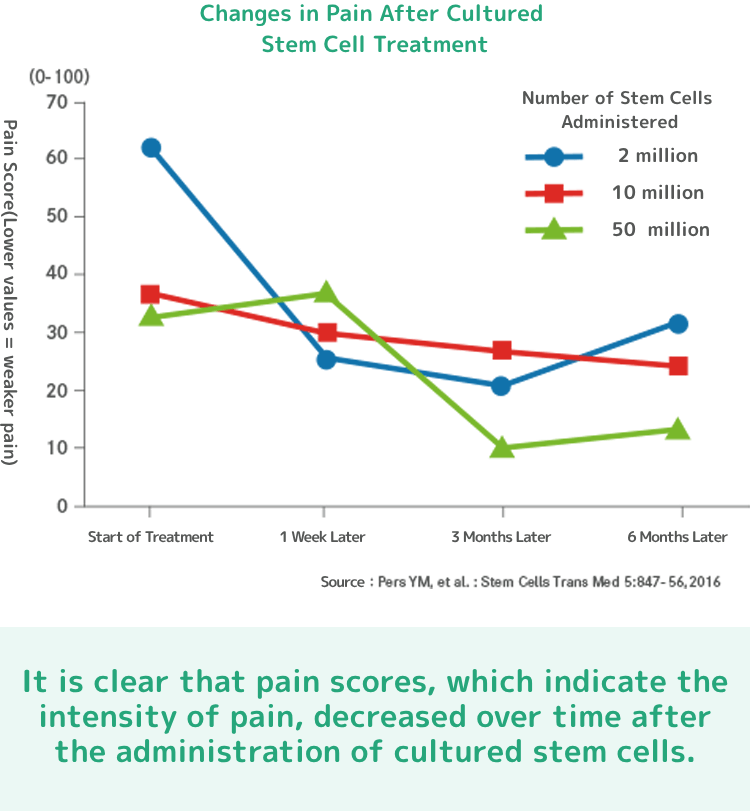


「再生医療」をご存知ですか?




当院の特徴①
分化誘導を用いた再生医療なら、
関節軟骨、半月板、骨壊死部分などを
より多く修復させることが可能になります。
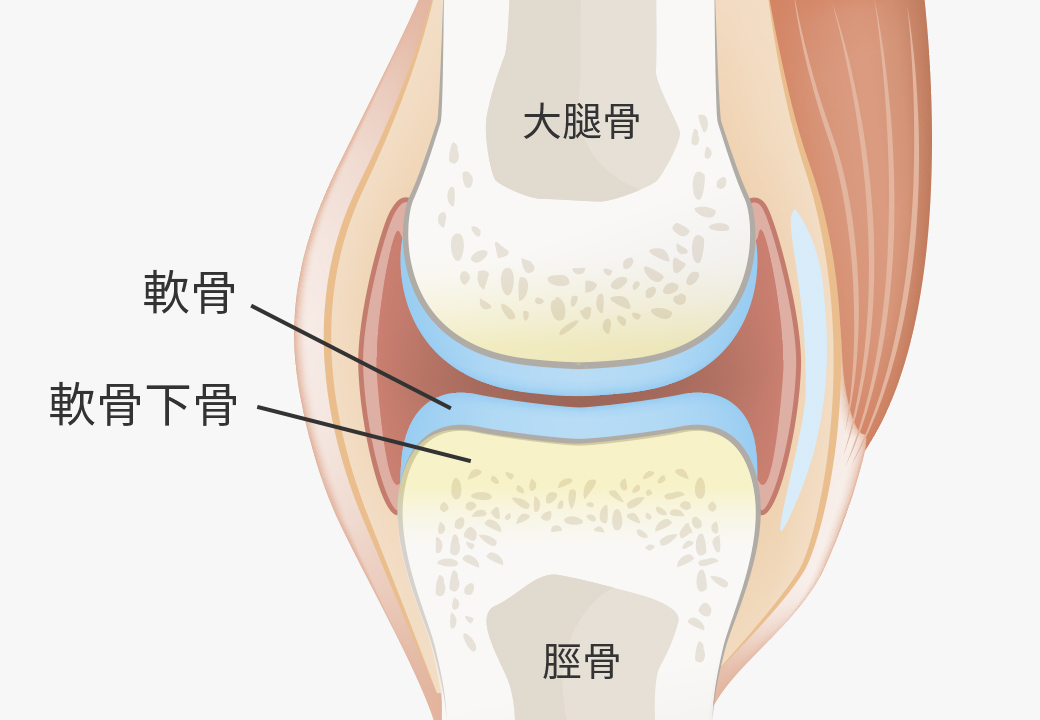
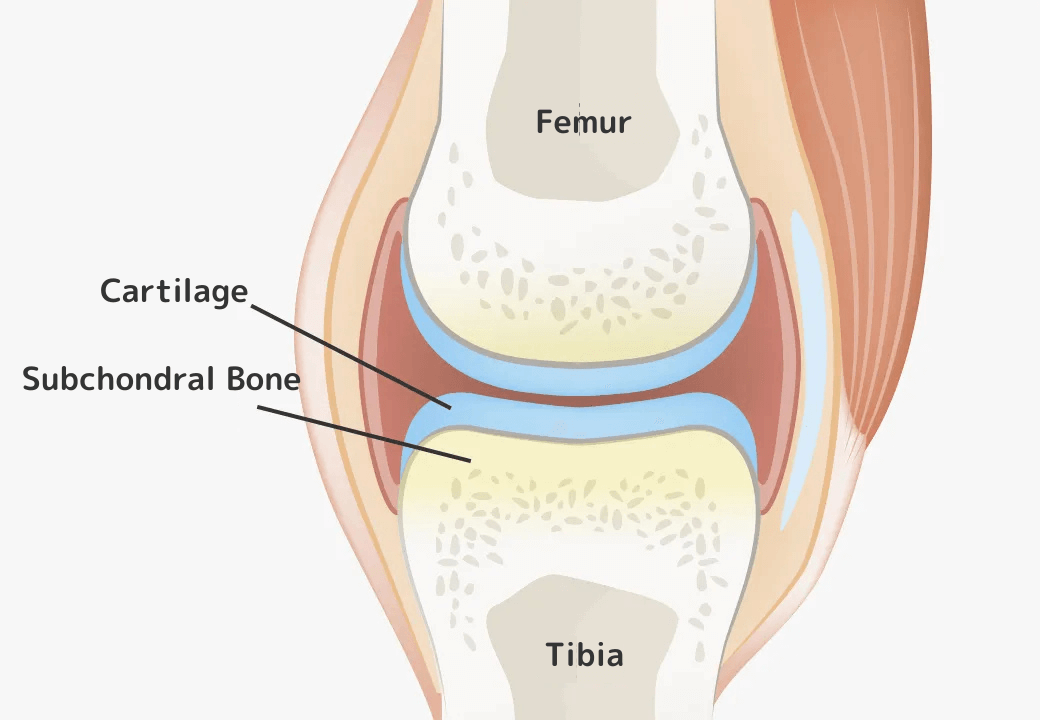
関節の軟骨には土台があり、それを軟骨下骨(なんこつかこつ)といいます。
この軟骨下骨に幹細胞を分化誘導することで土台を整え、その上にたくさんの軟骨を生成することが可能となり、さらに痛みに対しても最大限の効果を発揮できるようになりました。
関節の軟骨を再生するためには、軟骨の土台となる
「軟骨下骨」を整えることが重要なんだね。
当院の特徴②
冷凍せずに投与に合わせてその都度培養するので、幹細胞の高い生存率を誇ります。
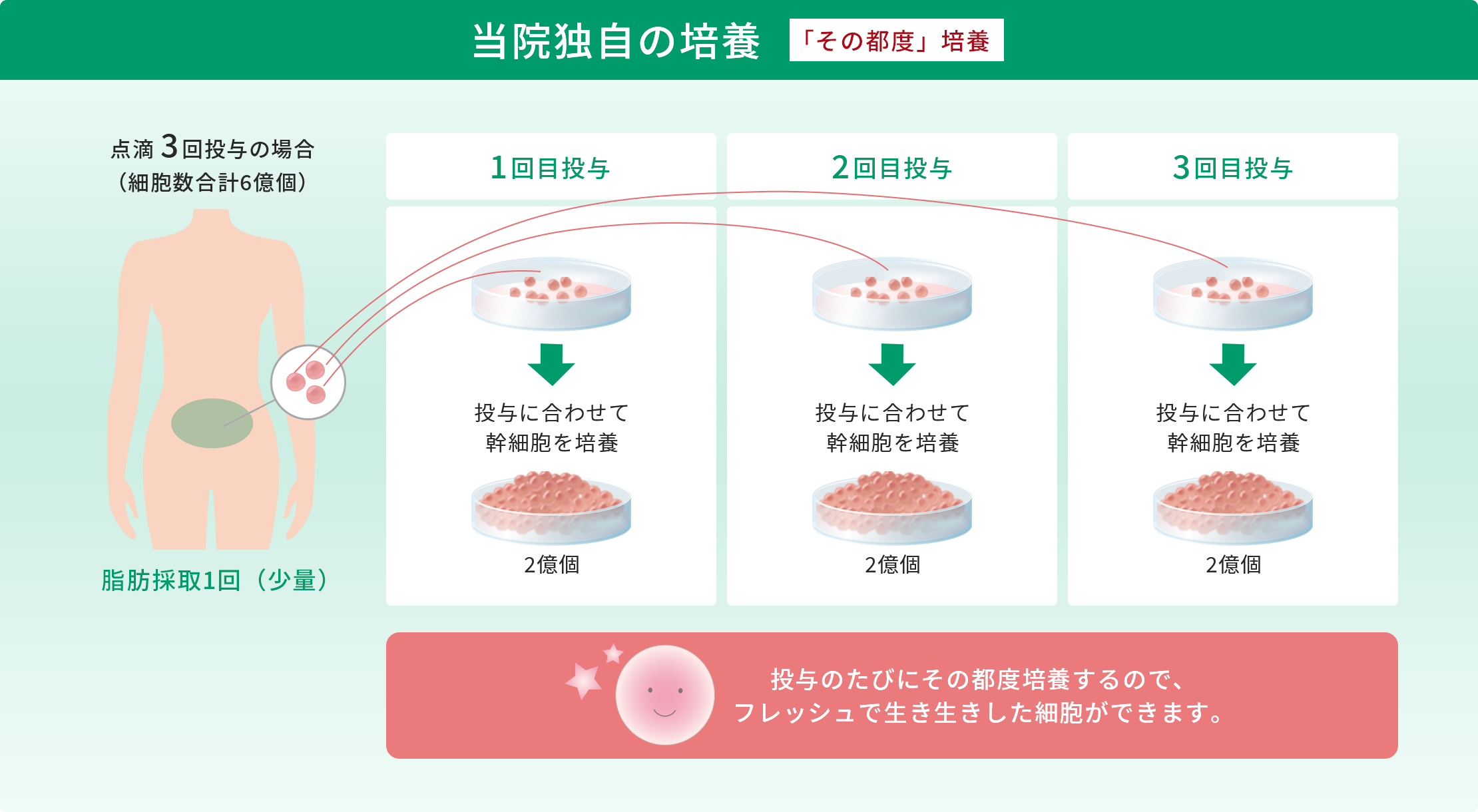
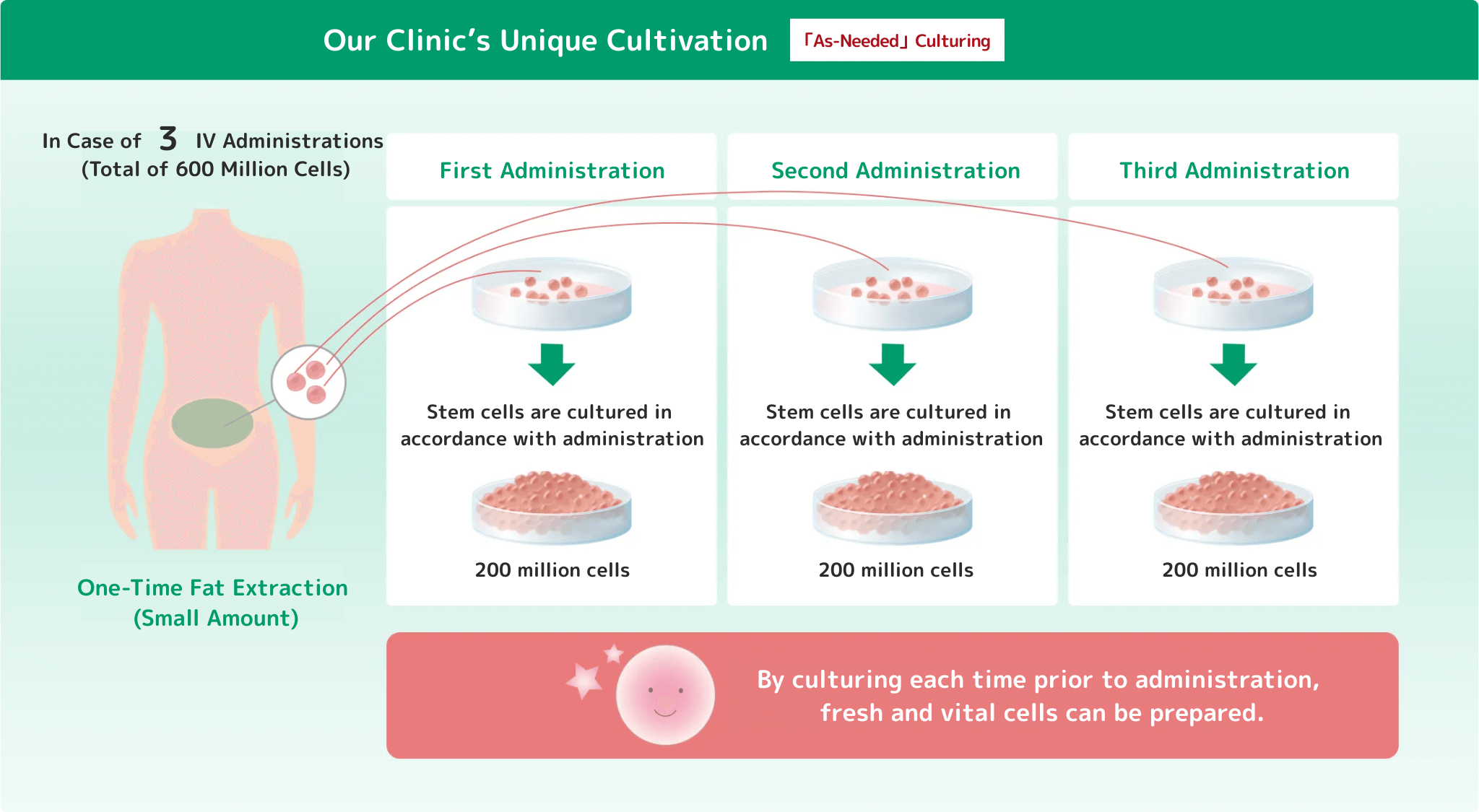
投与に合わせて「その都度」培養するのは、実は手間がかかるんだ。でも投与時の生存率が高まるから当院ではこの方法を採用しているんだ!
培養したての細胞は、フレッシュで生き生きしているね!生存率も活動率も高い細胞が毎回投与できるのは、当院独自なんだね。

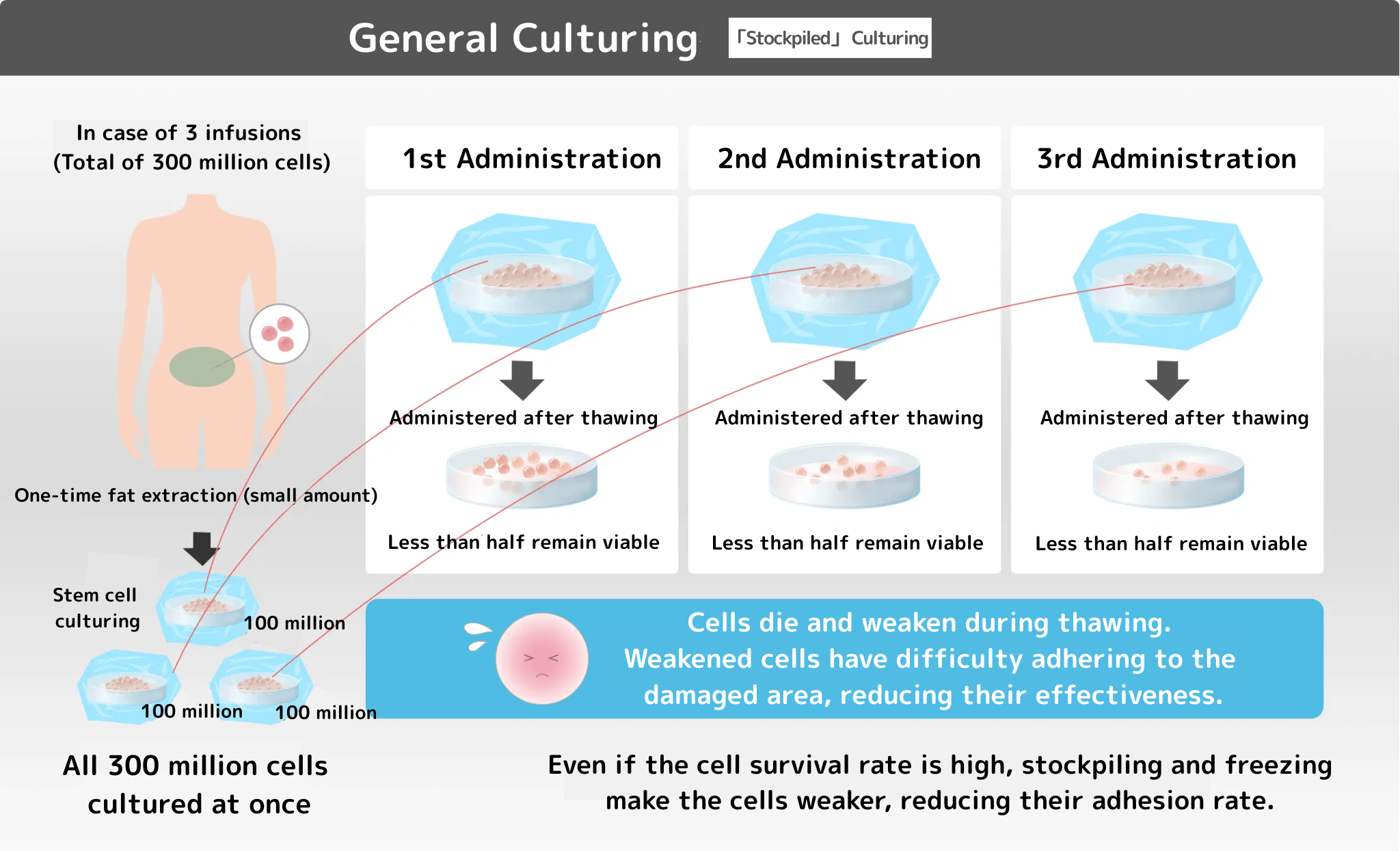
冷凍保存の期間が長くなると、だんだん細胞が死んでいき、生き残った細胞も質が低下していくんだ。
食品も冷凍すると味や品質が低下するよね!
料理も細胞も「その都度」作った“できたて”を使うのが一番だね!
その通り!当院独自の「その都度」培養と一般的な「作り置き」培養では、全くクオリティが違うことになるね。
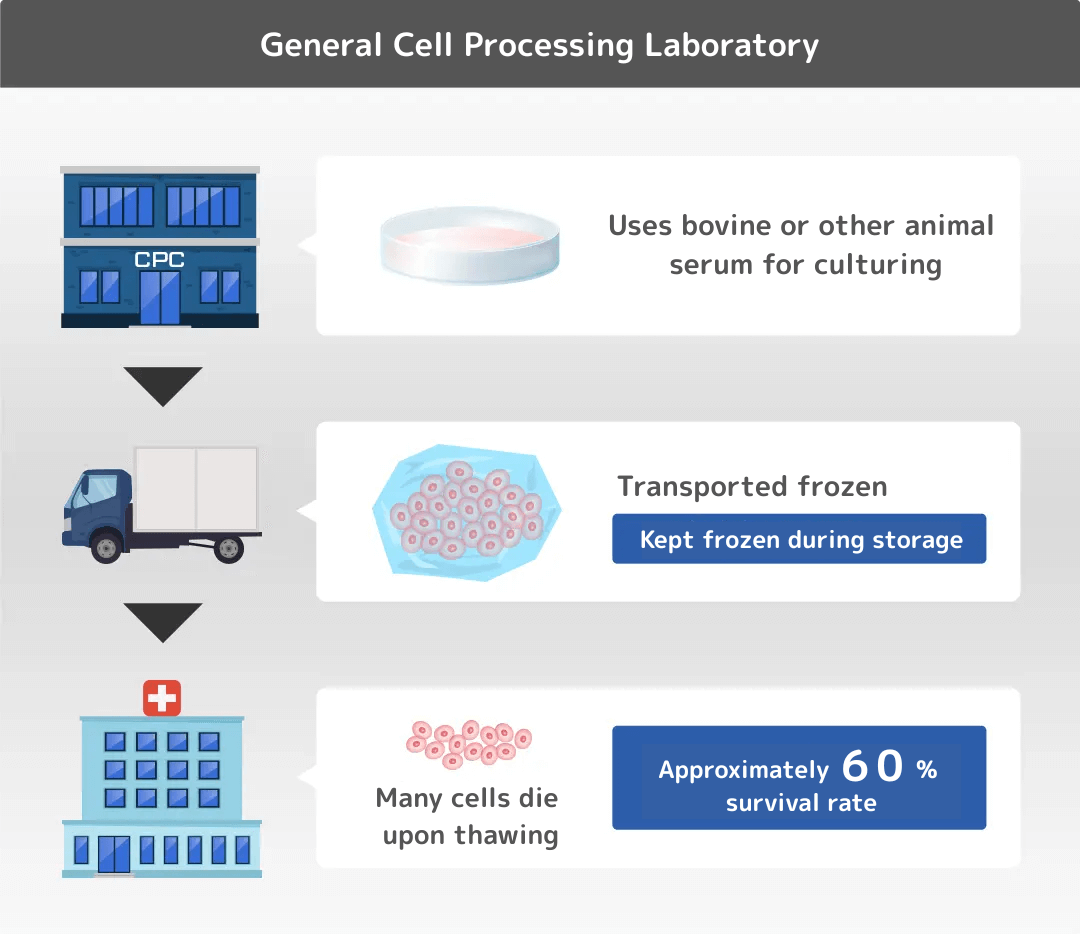
さらに一般的に細胞加工室で作り置きされた冷凍保存の細胞は、他の医療機関に運ぶ際にも冷凍保存されたまま輸送されます。
運ばれた細胞は医療機関で解凍されますが、解凍の時にも多くの細胞が死滅し弱くなります。

当院の特徴③

当院ではあくまでご自身の細胞と
血液のみを使用することにこだわっています
当院では、ご自身の血液で培養するため、不純物や化学薬品などを含まず高い安全性と生存率が実現しています。施設によっては、牛の血液や無血清培地という人工の血液を使用して培養するところもあります。
一般的に、研究用の培養を行う際には牛の血液や無血清培地が使われておりますが、実際に人体へ投与する臨床の場合には、やはりアレルギーや狂牛病等の懸念もあります。
また、自身の血液を使用して幹細胞を培養するには高い培養技術を必要としますが、自身の血液で培養された幹細胞は強い生命力を持ち、損傷した部位をしっかりと修復し高い再生力の期待できる治療を可能としてくれます。

自身の血液を使って培養することはとても難しいんだけど、その方が生き生きした細胞が育つんだよ。
やっぱり自身の細胞と血液を使う方が
相性がいいんだね。
当院の特徴④

化学薬品・添加物は使いません!
当院の特徴⑤
再生医療を知る上で幹細胞の生存率と活動率の理解がとても重要になります。一口に幹細胞の再生医療といっても、医療機関によって細胞の培養方法がバラバラで一律ではありません。ということは、幹細胞がどれだけ生き生きしていて効果があるのかということも医療機関によってバラバラということになります。
つまり、医療機関によって幹細胞の生存率と活動率が異なり、生存率と活動率が低くなれば、思うような効果が見込めないということになります。
では生存率と活動率について説明します。
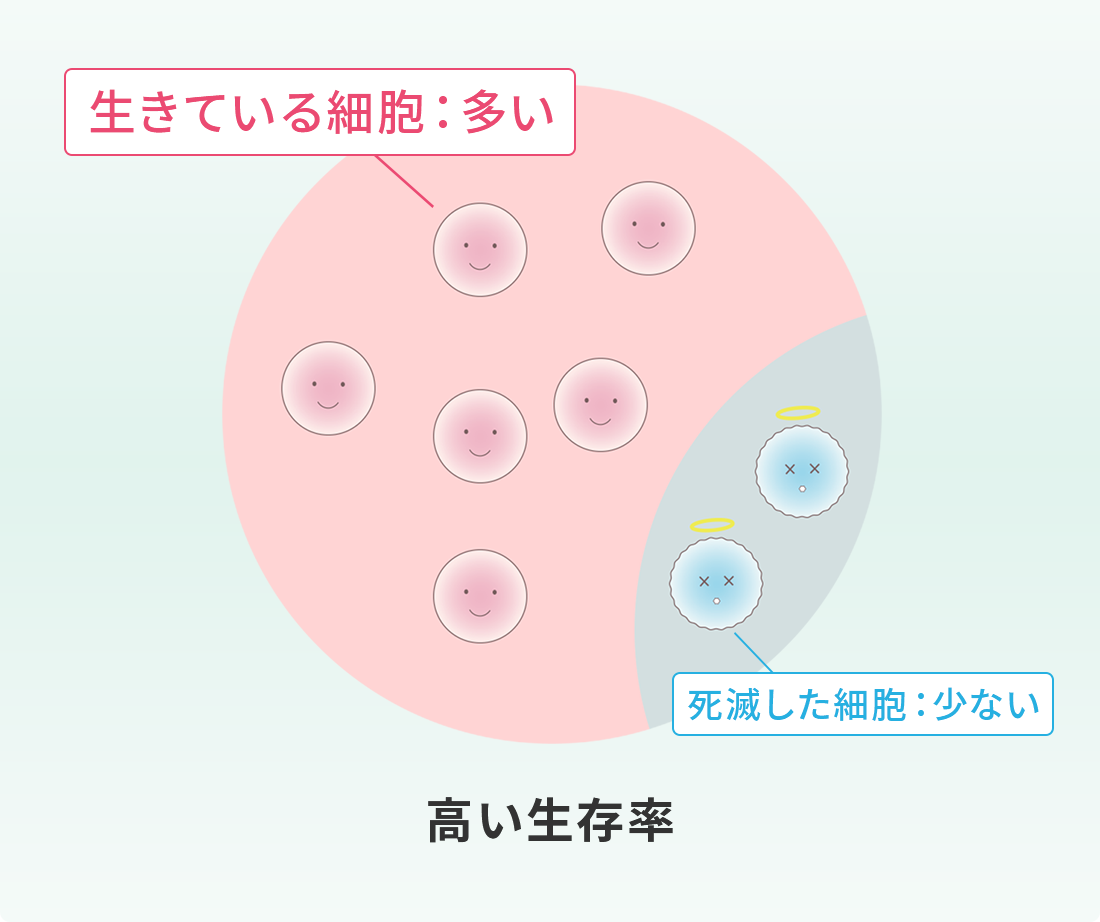
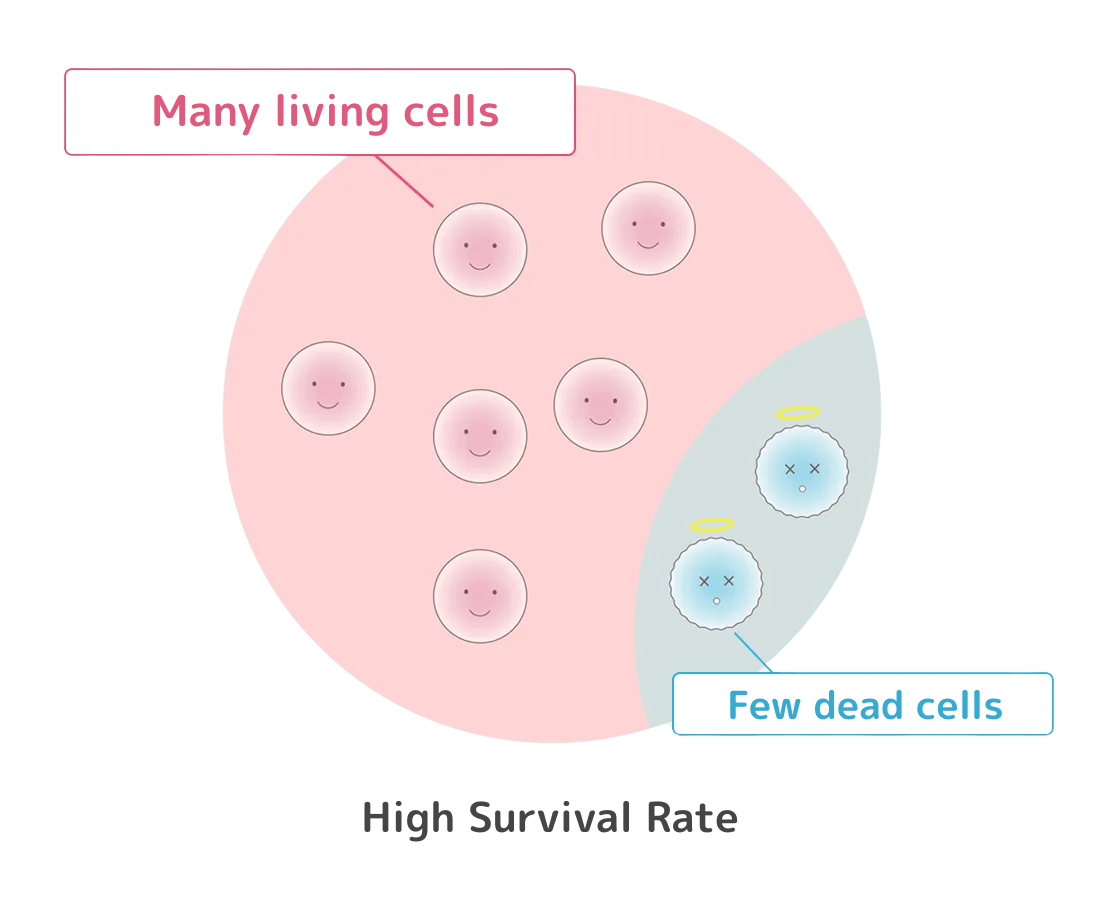
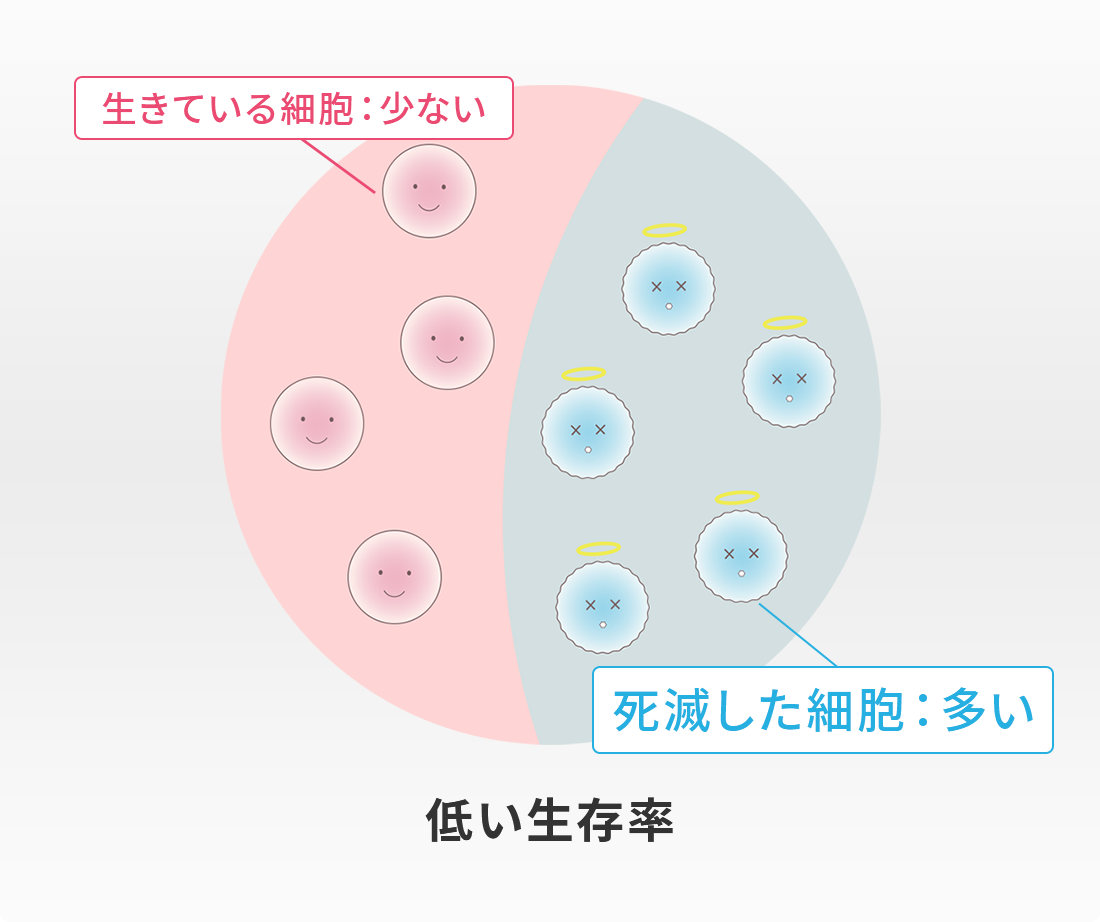
生存率とは、培養された幹細胞のうち生きている割合をいいます。
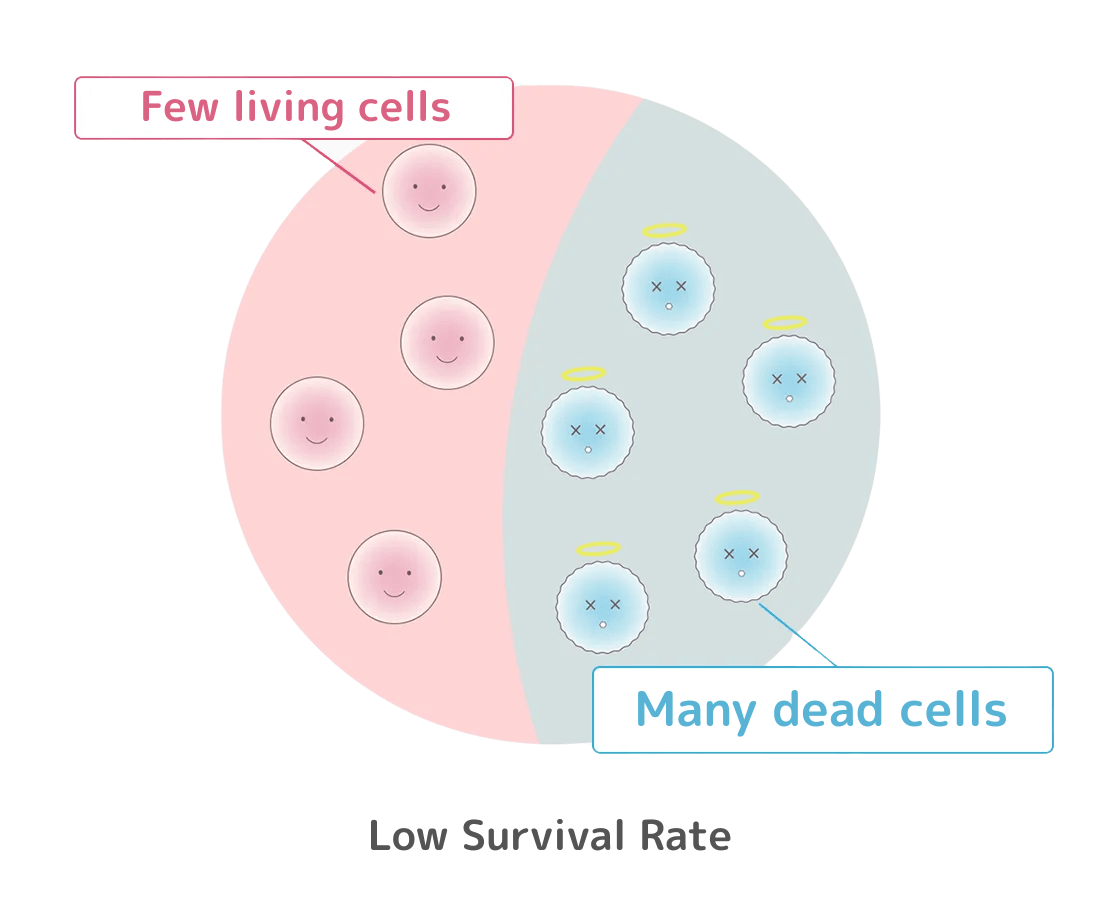
活動率とは、生きている幹細胞がどれだけ元気であるかの割合をいいます。
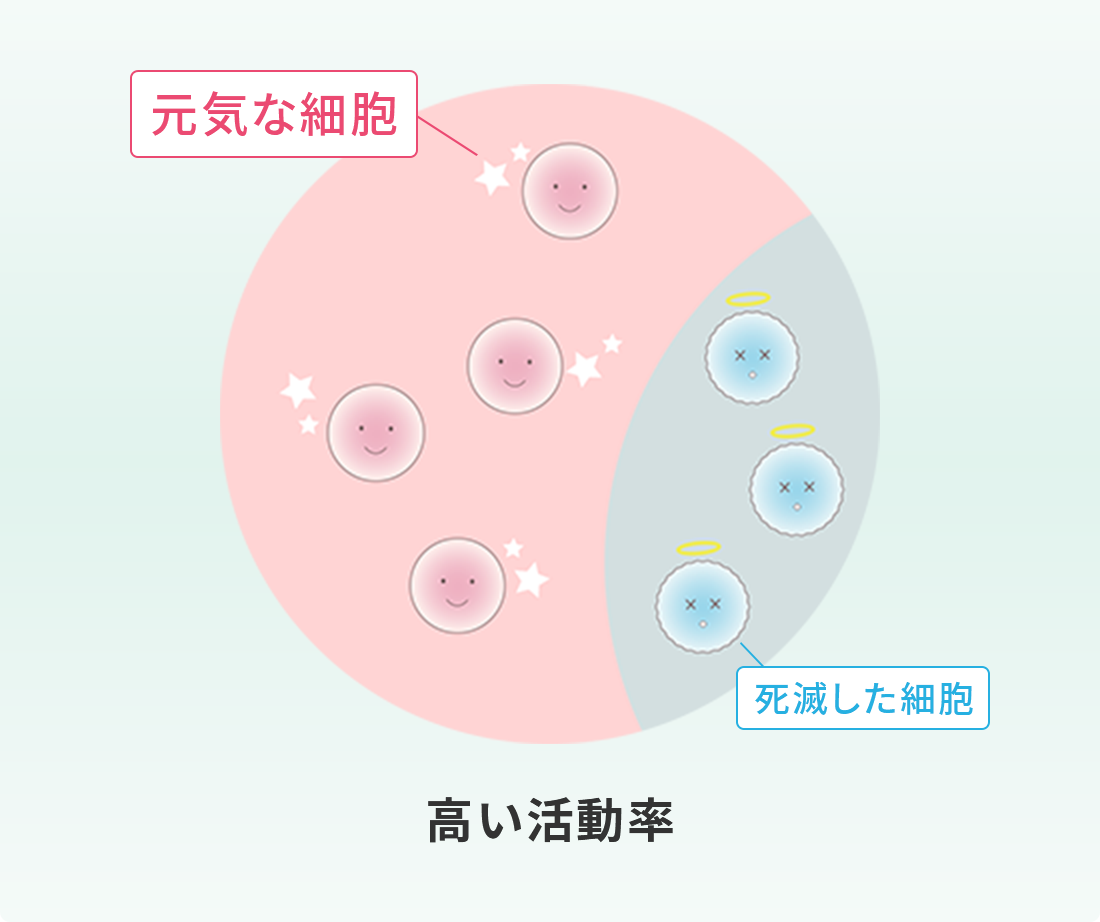
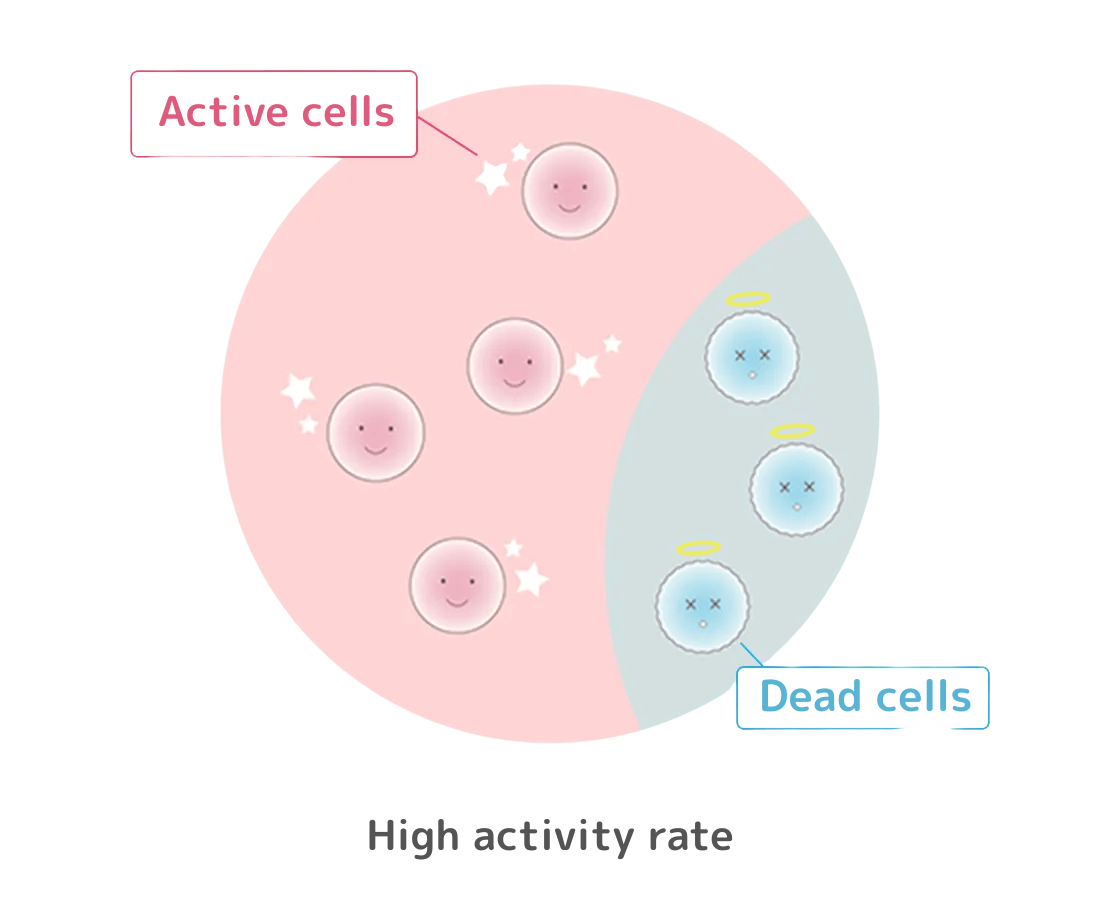
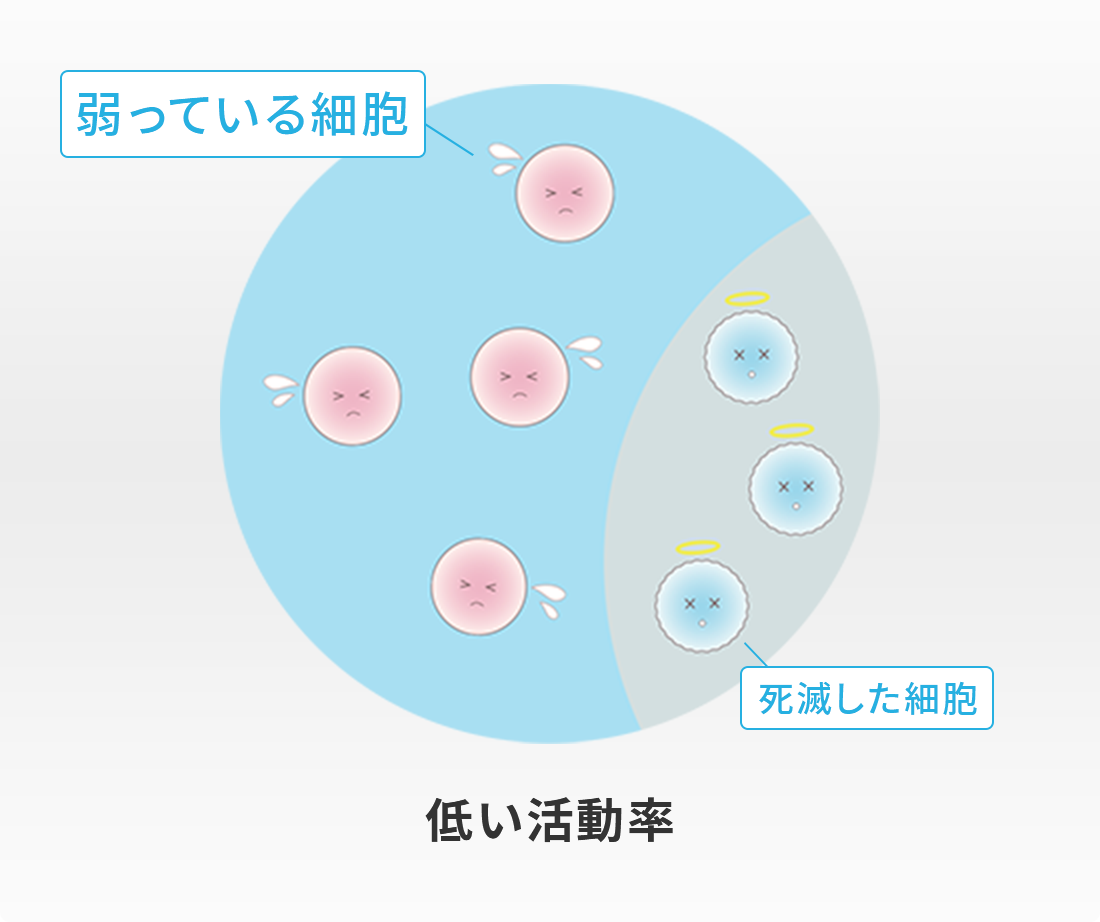
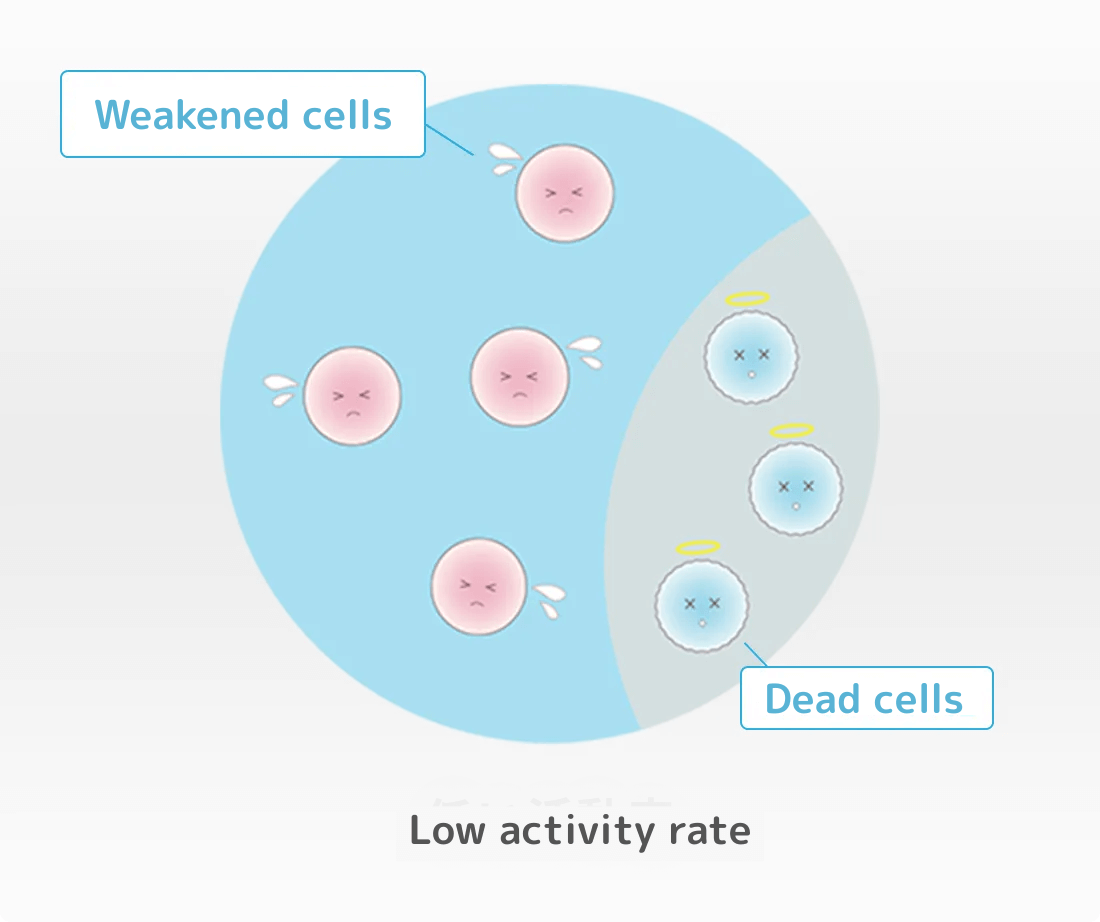
同じ生存率であっても、生きている細胞が
弱ければ定着率も落ちます。
いくら生存率が高くても、生きている細胞が元気がなくて弱ければ、幹細胞の効果を十分に発揮することができません。つまり、生存率が高くても活動率の低くなった弱い細胞が多いと、せっかくの幹細胞治療も効果が薄れて幹細胞の定着率も低くなり、治療成績も悪くなってしまいます。
当院の特徴⑥
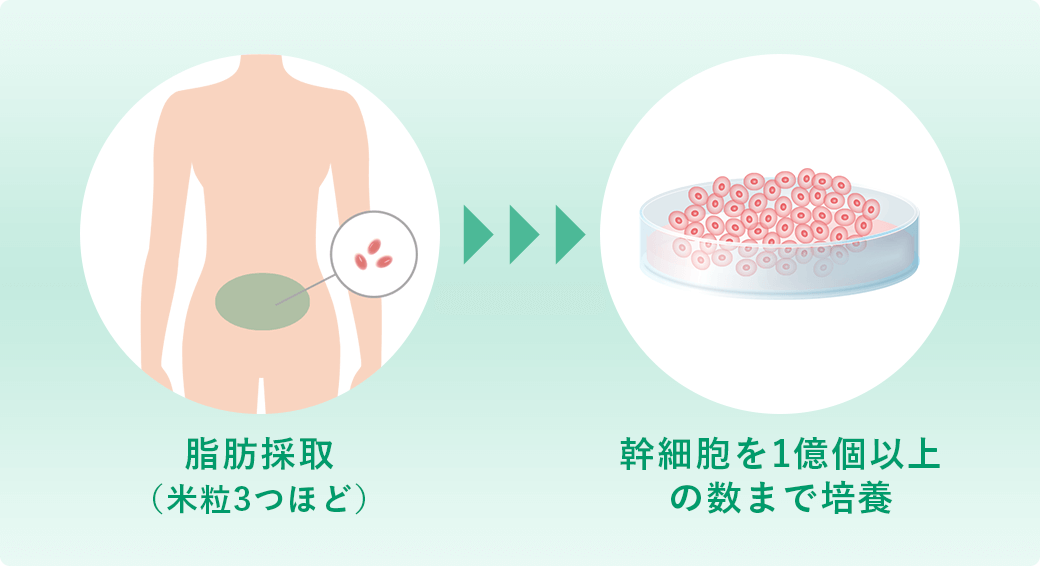
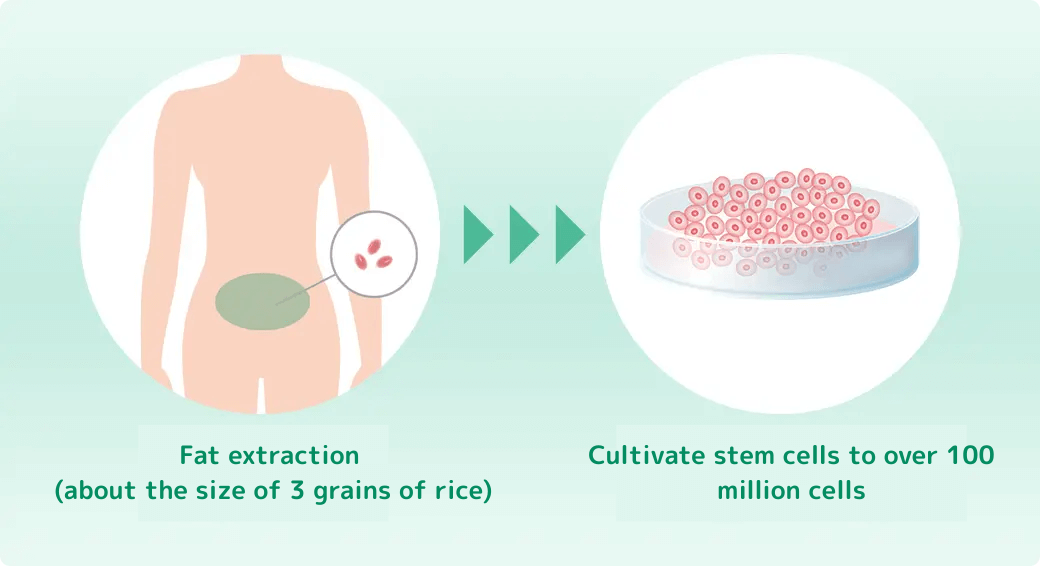
下腹部周辺を1センチほど切開し、脂肪(米粒2~3粒程度)を採取します。採取した脂肪細胞から幹細胞を抽出・培養し、1000万個~1億個に増やしてから体内に投与します。(点滴投与、関節内注射、脊髄腔内注射で投与する細胞の数は変わります)
培養して幹細胞を増やすため、採取する細胞が少なくて済む上、傷も小さく、痛みもほとんどないため、身体への負担は少なくてすみます。
当院の特徴⑦
冷凍せずに投与に合わせてその都度培養するので、幹細胞の高い生存率を誇ります。
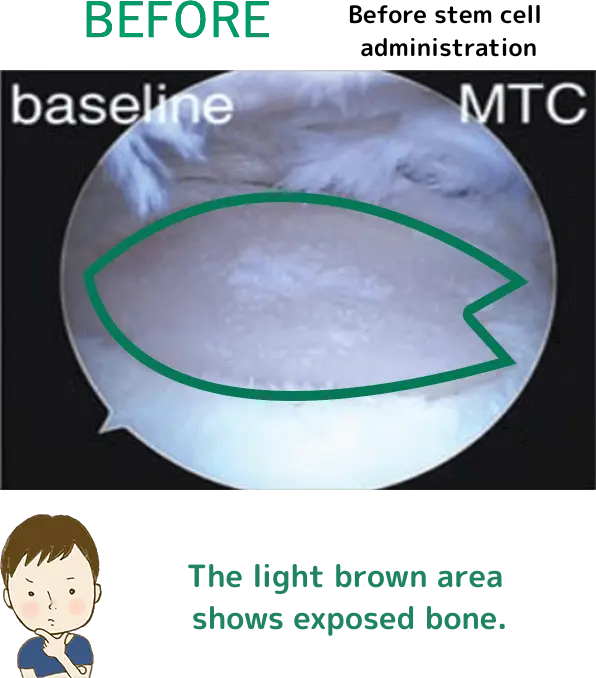



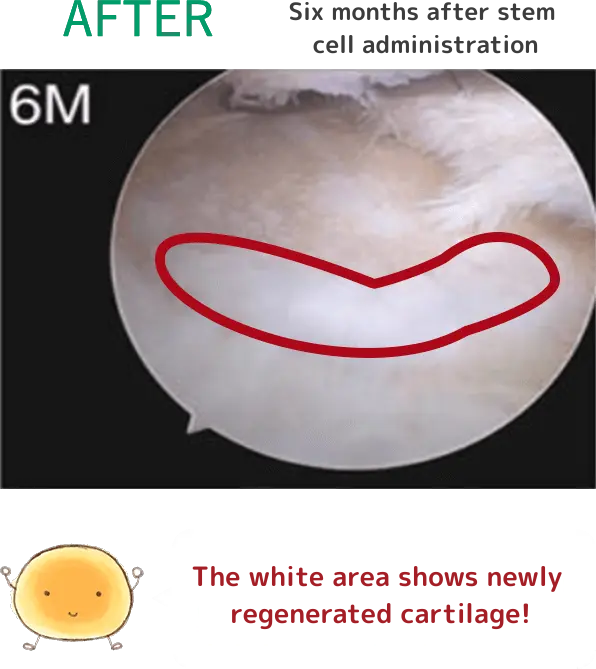
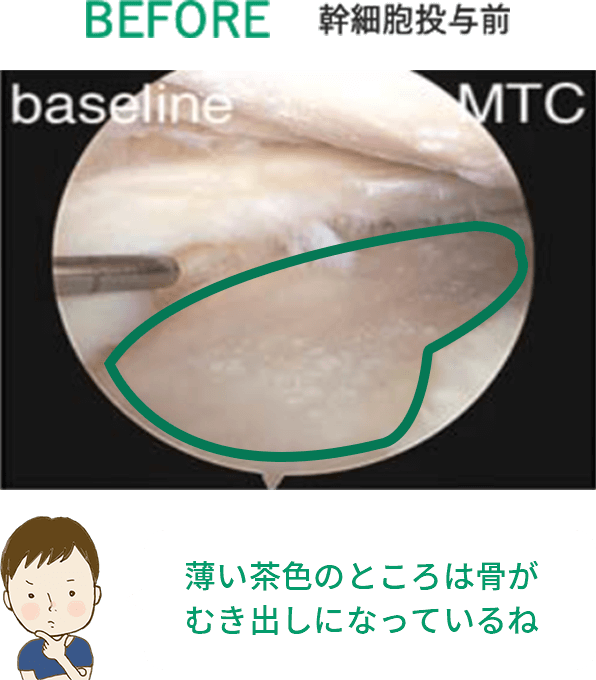
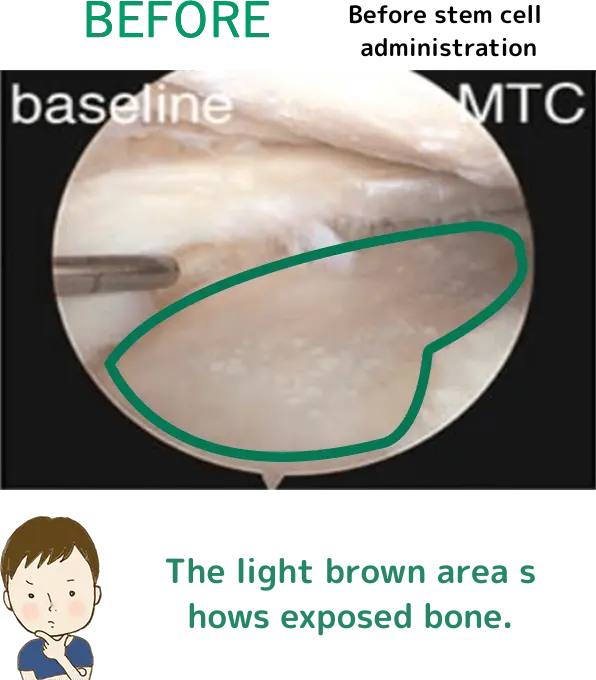

治療詳細情報
治療内容
自己脂肪由来間葉系幹細胞を用いた細胞治療(膝関節内注射)。
冷凍せずに投与に合わせてその都度培養するので、幹細胞の高い生存率を誇ります。
治療期間・回数
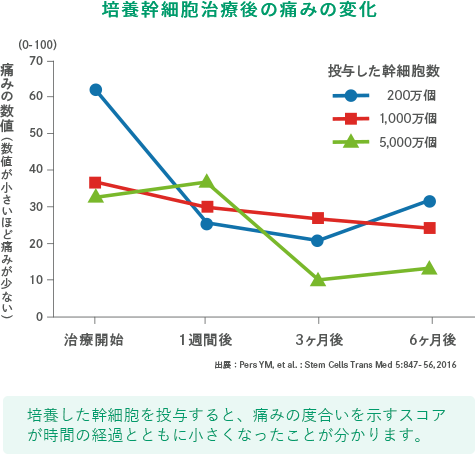
研究結果によると、効果は投与後3〜6ヶ月から現れます。
費用
・2,500万個:1,320,000円(税込)
・5,000万個:1,540,000円(税込)
・1億個:1,980,000円(税込)
※自由診療となります
※別途、カウンセリング料(初診料)3,300円(税込)と血液検査料11,000円(税込)が必要です。
※1回投与の価格となります。投与回数が増えると割引が適用されます。
主なリスク・副作用
・治療部位の痛み、腫れ、内出血(一般的に数日で改善)
・感染症(極めて稀ですが、細胞培養時や投与時に感染が起こる可能性があります)
・アレルギー反応(自家細胞のため極めて稀です)
・効果の個人差(症状や年齢により効果に差が出る場合があります)
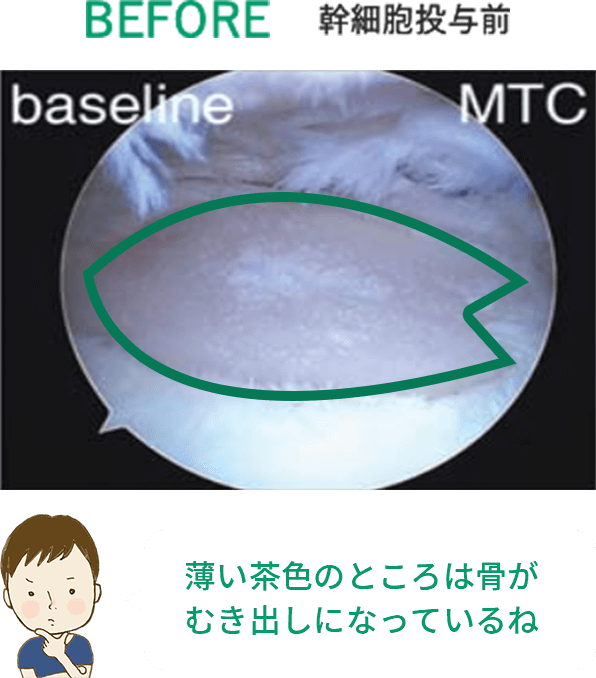
※上記の画像は、論文「Intra-articular injection of mesenchymal stem cells for the treatment of osteoarthritis of the knee: a proof-of-concept clinical trial」に 掲載されていた画像の引用となります。 この研究では高用量(1億個)の幹細胞投与群で最も良い結果が得られています。効果には個人差があります。詳細については当院へお問い合わせください。
1千万個と比べると、
1億個の幹細胞を投与した方が
軟骨がたくさん出来ているんだよ!

 投与する幹細胞の数は多いほど
投与する幹細胞の数は多いほど
治療成績がいい
写真を見ると、投与した幹細胞が多い方が
軟骨が沢山再生されているのがハッキリわかるね!
関節の中に投与する幹細胞の数は1千万個程度というのが一般的なんだ。でも、当院では患者の症状に応じて、冷凍保存をしていないフレッシュな幹細胞を1億個以上投与できるんだよ。
投与する幹細胞の数が多いほど治療成績が良いというのは、海外の臨床データでも実証されているんだ。
さらに…!


厳格な管理のもと培養された幹細胞が、
実際どうなのかを第三者の目でしっかり
品質の評価がされているんだ!
ダイヤモンドの指輪が本物なのか、またどの程度の品質なのかを証明する鑑定書みたいだね。
一度すり減って失った軟骨は
自分の力だけでは元に戻ることはありません
様々な原因により股関節の軟骨が傷むことで炎症が起こり、歩く時や立ち上がる時に、足の付け根や太ももの前側およびお尻に痛みが伴います。股関節の変形が進行すると関節の動きが悪くなり、靴下が履きづらい、足の爪が切りづらい、正座が難しい、寝ている時でも痛みを生じるなどの状態になります。
さらに変形が進行すると、左右の脚の長さが変わり、足を引きずるような歩行(跛行)になります。そして、一度すり減ってなくなった軟骨は、自分の力では元に戻ることはできないのです。

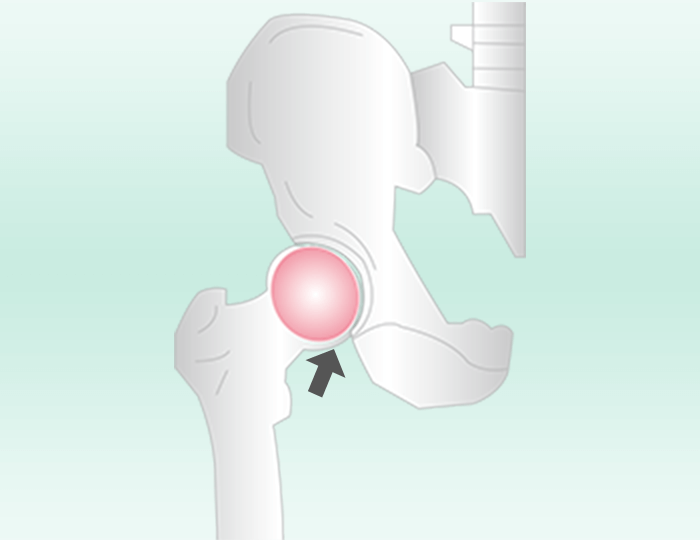
関節のすき間が保たれている
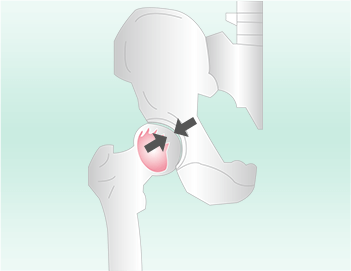
関節のすき間が狭くなる
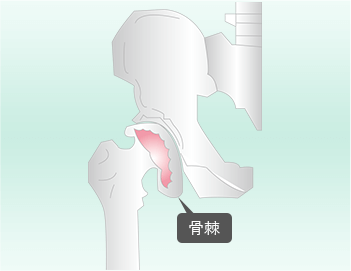
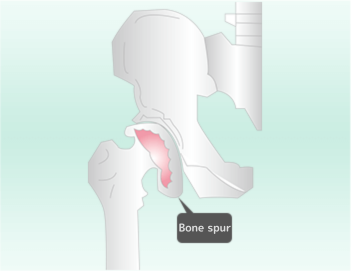
骨が変形する
PRP(多血小板血漿)療法は、体内の血小板から生成される成長因子(傷を修復させる力)を活用する治療法です。この方法は、元来備わっている「治る力」を高める治療です。
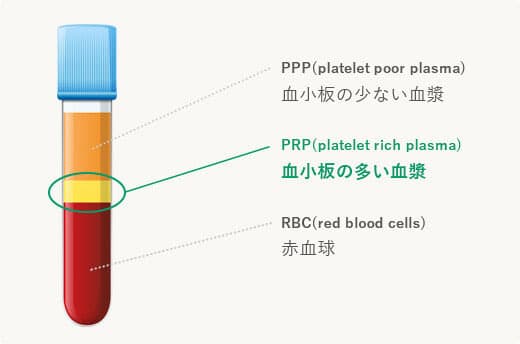
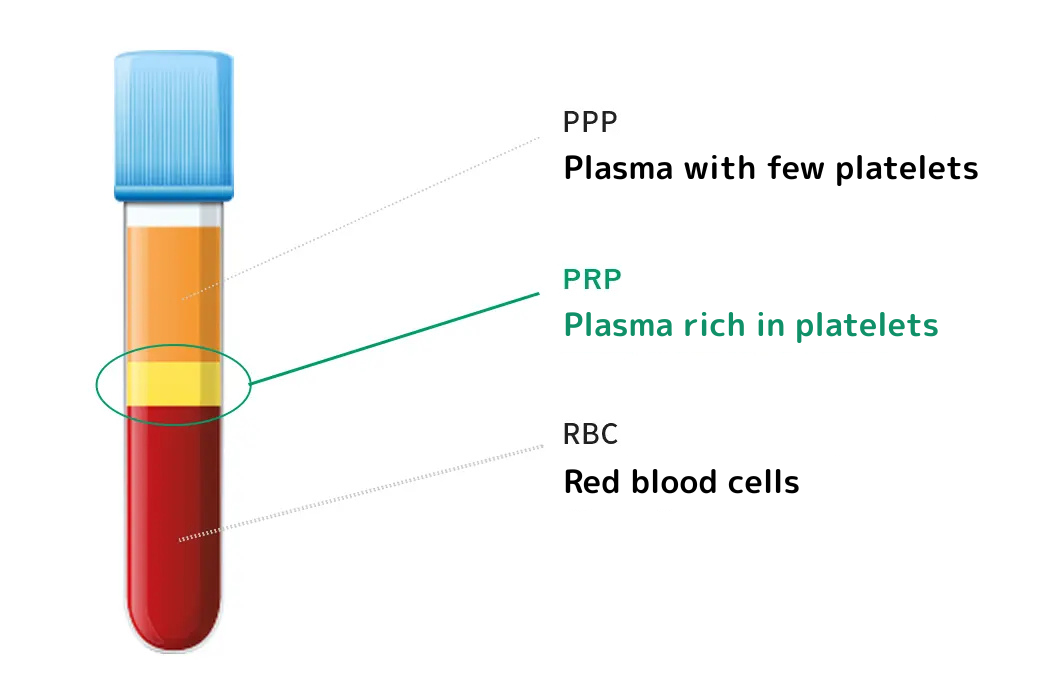
採血
遠心分離し血漿成分を抽出
患部へ注射
幹細胞治療では、幹細胞が軟骨細胞に変化し、すり減った軟骨を修復および再生することが可能です。一方、PRPの中には幹細胞が含まれていないため、軟骨の再生能力は持っておらず、関節の炎症を抑える効果のみとなります。
股関節の軟骨をつくることができるのは幹細胞だけということだね。PRPは自分の血液で、効果の強いヒアルロン酸をつくった感じだね。
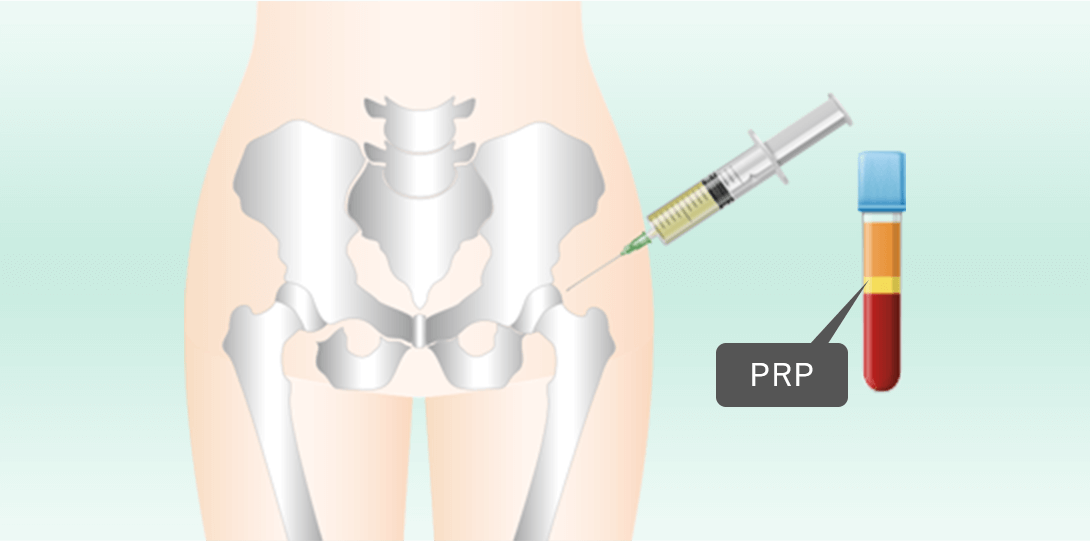
血小板を多く含むPRPを
取り出し、股関節に注入
幹細胞がなく、軟骨はできない
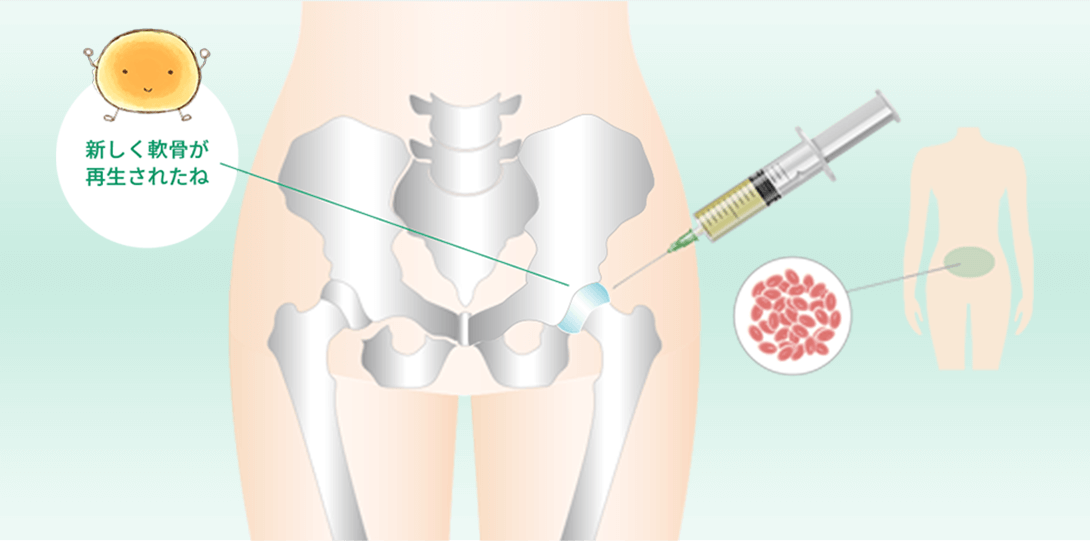
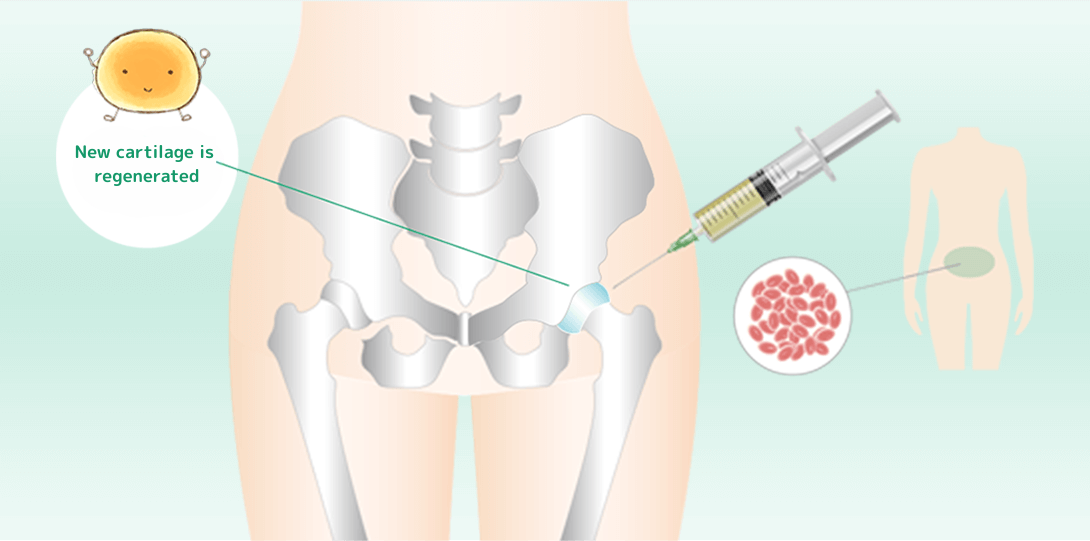
身体から幹細胞を取り出し、
股関節に注入
幹細胞から軟骨がつくられる
股関節の変形が進行し、痛みなどにより歩行や日常生活への影響が大きくなると、人工関節置換術などの手術を選択せざるを得なくなります。しかし、手術は身体への負担が大きいため、手術を受けたくない方や受けられない方は保存療法の継続を選択される場合も多くあります。歩くことが困難になると外出頻度が減り、体力や筋力が低下していき、車椅子生活や寝たきりの状態に陥ることも少なくありません。
人工関節のような大きな手術を受けることは、身体的や精神的に大きな負担がかかります。また、人工関節術を受けても完全に痛みが取れない可能性もあり、難しい判断を迫られている患者様をたくさん見てきました。
当クリニックでは、以下の手順で幹細胞治療を実施しています。

01
医師が患者様の状態を詳しく調査し、幹細胞治療が適しているかを確認します。確認後、具体的な治療プロセスと内容を説明し、同意が得られた場合、採血を行い感染症等の有無を検査します。その後、同意書をご提出いただき、治療を開始します。

02
患者様の下腹部に局所麻酔を行い、米粒3粒程度の脂肪組織を採取いたします。

03
当院は厚生労働省へ届出し、受理された細胞培養センターで採取された脂肪組織を、治療に必要な特定の細胞加工物に専門的に加工します。

04
・局所投与(約5分~)
「再生医療」をご存知ですか?


1次性、2次性、先天性股関節脱臼、臼蓋形成不全など
原因が不明で関節が変形するもので欧米に多く見られます。
加齢変化・体重増加・労働環境・スポーツなどによる過負荷
日本では90%がこのタイプで、主な原因は先天異常や後発的な疾患に続いて発症する関節症です。
代表的な先天異常は、先天性股関節脱臼や臼蓋形成不全で女性に多く見られます。その他の原因は生まれつき以上が認められるものや、事故やその他の怪我を原因とする後遺症、ペルテス病、大腿骨頭壊死、関節リウマチなどが含まれます。
原因の特定はできませんが、生まれつき股関節が緩かったり、股関節の形状が不完全な場合に脱臼することがあります。これは遺伝的な要素も関連している可能性があります。
骨盤側の臼蓋という部分の発育不全などにより、大腿骨頭を十分に覆うことができていない状態を言います。この臼蓋は、生まれつき成長が不完全で臼蓋が浅い状態と、成長過程で臼蓋が適切に発達しない後天性の状態が存在します。

関節のすき間が保たれている

関節のすき間が狭くなる


骨が変形する
体重減少、筋力トレーニング、杖の使用などがあります。
片足で立った場合、股関節には体重の3倍の力が加わるので体重コントロールはとても大切です。
非ステロイド性消炎鎮痛剤がよく使われます。
手術を受ける際に注意が必要なのは、感染症、血栓症、出血、神経障害などがあり、合併症のリスクが存在します。
中でも血栓症は重篤な合併症として命にも関わることがあるため注意が必要です。
保存療法の効果が認められず、日常生活に大きな影響を及ぼす場合に手術の検討が行われます。
手術には痛みが伴い、合併症のリスクもあるため、慎重な計画と進行が必要です。
内反骨切り術と外反骨切り術は、大腿骨の転子部をくさび状に切断し、骨頭の位置を調整する手術です。この手術が適応なのは、骨頭が扁平に変形して軟骨が摩耗した状態の場合です。初期から進行期が適応となり、切断された骨をプレートで固定します。
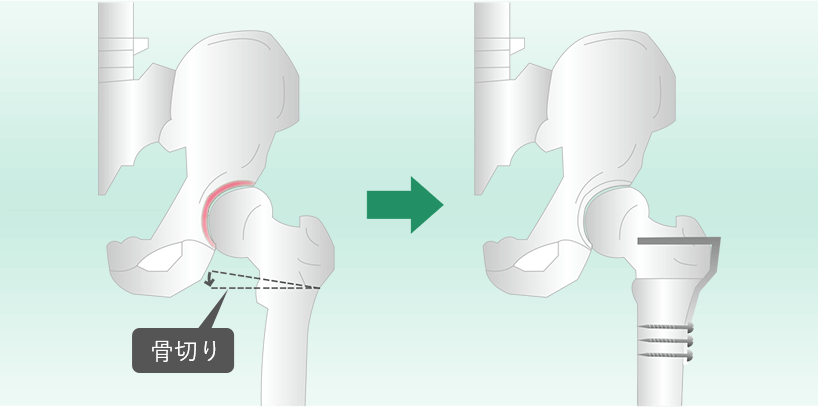
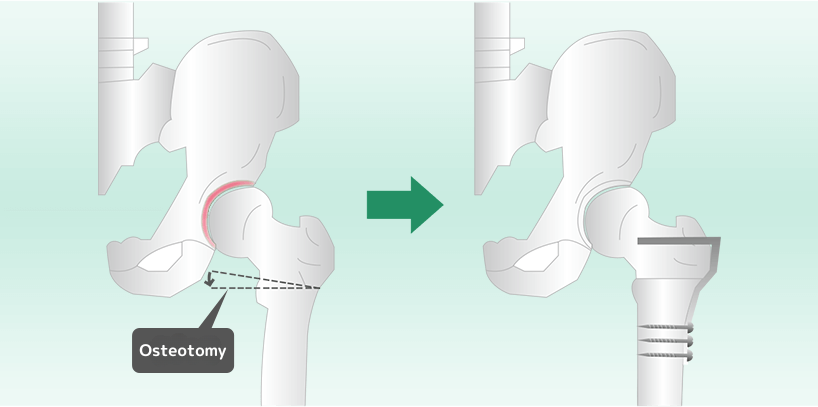
大腿骨の転子部をくさび状に骨を切り、骨頭を内側に傾けます
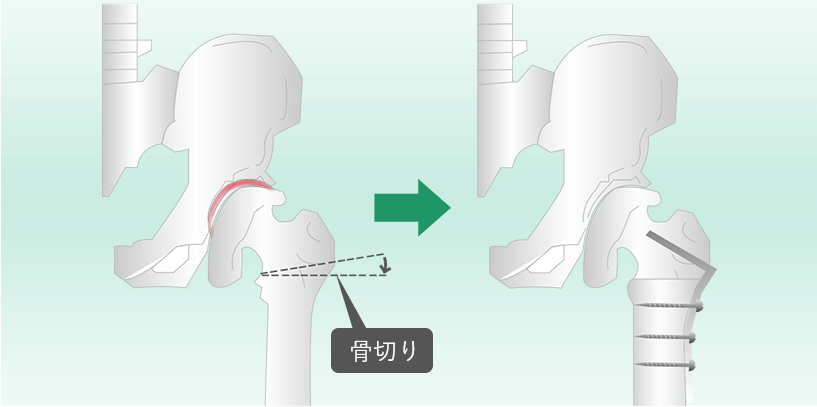
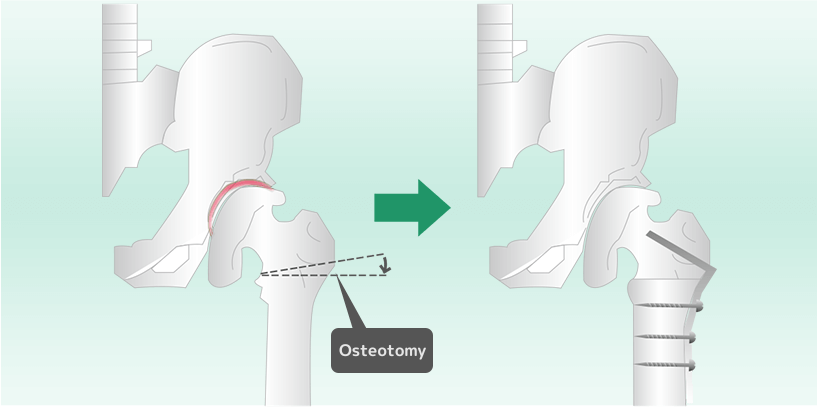
大腿骨の転子部をくさび状に骨を切り、骨頭を外側に傾けます
寛骨臼回転骨切り術は、被覆の少ない股関節の骨盤部(寛骨臼)を球状にくり抜き、大腿骨頭を覆うように関節の形を整える手術です。この手術は臼蓋形成不全が高度な方が適応となります。比較的初期の変形性股関節症に対して実施されます。
この手術により、将来的に人工関節をしなくても過ごせる可能性が高まります。ただし、この手術は初期(痛みが軽度)である必要があり、治療期間は入院を含めて約6ヶ月かかるため、手術を決断するのが難しい場合もあります。
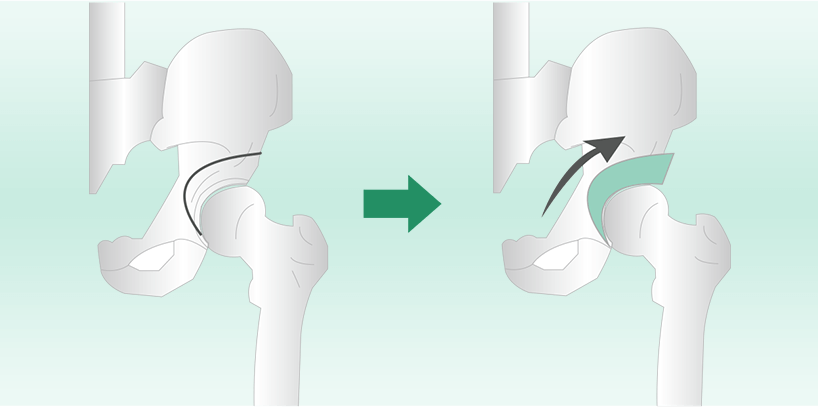
骨盤からはみ出ている骨頭を骨盤の寛骨臼で覆います
人工股関節置換術(THA)は、臼蓋と呼ばれる受け皿の部分にカップを装着し、大腿骨側に金属のステムを固定する手術です。ステムの固定には、関節の状態や患者の年齢に応じてセメントを使用するかどうかが決定されます。
通常、約15年が経過するとインプラントが緩むことがあるため、再置換術が必要になることがあります。再置換術では、既存の人工関節を取り外し、新しい人工関節を挿入します。この手術には全身麻酔が必要で、入院期間は通常約1ヶ月かかります。
しかし、一部の症例では入院期間が3ヶ月に延長されることもあります。重要な注意点として、人工関節の手術を受けても痛みが残る可能性が挙げられます。
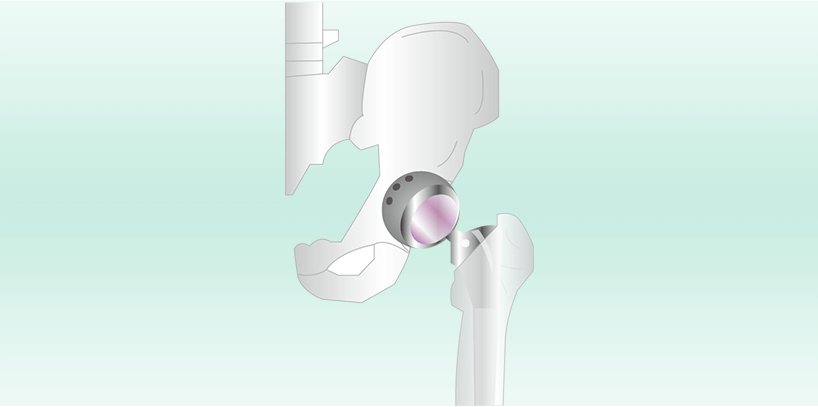
臼蓋にカップをつけ、大腿骨側にはステムという金属のインプラントを固定します
第二種・第三種再生医療等
提供計画 届出済
リペアセルクリニックは、第二種・第三種再生医療提供計画を厚生労働省に届出し、受理されました。



当クリニックでは、国内では数少ない自己の幹細胞を用いた「変形性関節症」「脳卒中」「糖尿病」「肝障害」「肌の再生」などの最先端の再生医療および、PRP(多血小板血漿)の関節内投与を再生医療安全確保法のもと、自由診療を提供しています。再生医療とは、厚生労働省が認めた特定認定再生医療等委員会において、厳しく審査が行われ、治療の妥当性・安全性・医師体制などが適切と認められる事ではじめて厚生労働省に治療計画を提出することができます。
また、変形性股関節症の診断を受けていても症状が顕著に現れない方がおられます。痛みが無く日常生活への影響がない場合でも、軟骨の摩耗と股関節の変形は徐々に進行します。