厚生労働省届出済医療機関
第二種・第三種再生医療等提供計画 届出済
リペアセルクリニックは、第二種・第三種再生医療提供計画を厚生労働省に提出し受理されました。
-

自己脂肪由来幹細胞を用いた脳血管障害の治療
-

自己脂肪由来幹細胞を用いた糖尿病の治療
-

自己脂肪由来幹細胞を用いた肝障害の治療
-

自己脂肪由来幹細胞を用いた関節症治療
-

自己脂肪由来幹細胞を用いた顔面萎縮症、皮膚再生治療
-

自己脂肪由来幹細胞を用いた脊髄損傷の治療
-

自己脂肪由来幹細胞を用いた慢性疼痛の治療
-

多血小板血漿(PRP)を用いた変形性関節症の治療
-

多血小板血漿(PRP)を用いた筋腱炎、靭帯炎の治療
-

多血小板血漿(PRP)を用いた皮膚再生療法
-
悪性腫瘍の予防に対する活性化NK細胞を用いた細胞治療
-
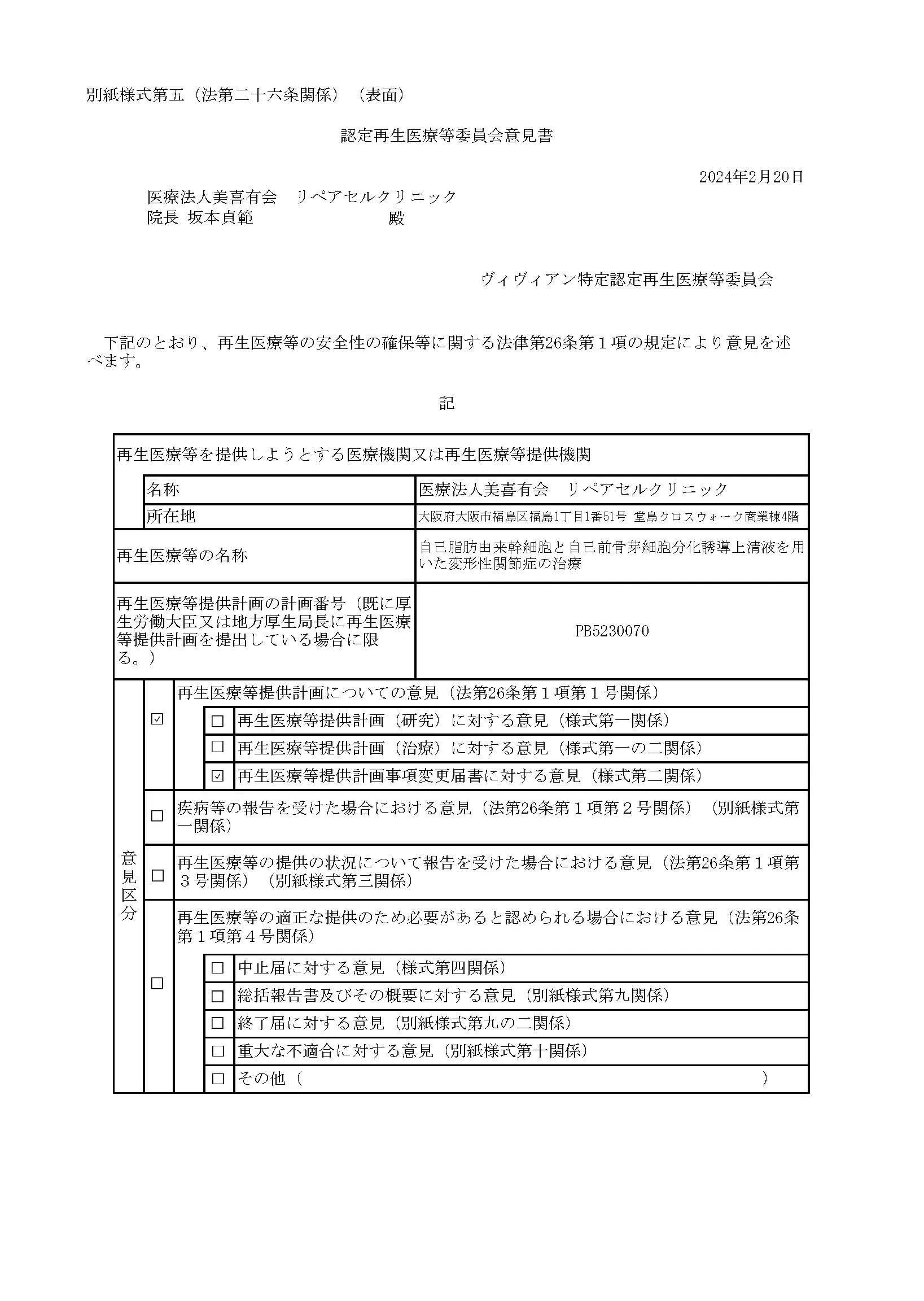
自己脂肪由来幹細胞と自己前骨芽細胞分化誘導上清液を用いた変形性関節症の治療
























これによりまだ国内では認可の少ない、自己の幹細胞を点滴で体内に巡らせ内臓などを再生させる治療、「変形性関節症」などの再生医療および、PRP(多血小板血漿)の関節内投与、さらにPRPや幹細胞を用いた肌の再生を、再生医療等安全確保法のもと、自由診療にて提供できるようになりました。自己の幹細胞を用いる再生医療は、厚生労働省が認めた特定認定再生医療等委員会において、治療の妥当性・安全性・医師体制・細胞加工管理体制など厳しく審査を行い、適切と認められる事ではじめて厚生労働省に治療計画を提出することができ、そこで受理され番号を付与されて、ようやく治療を行うことが可能となります。
蘇らせる
「再生医療」とは?
ケガをして傷がふさがる、傷跡が少しづつ薄くなる・・
当たり前のようですが、実はそこには細胞のチカラが働いています。
それはあなたの身体の細胞が、
弱ったところを修復するために皮膚になろう骨になろうとしているのです。
その細胞のチカラを最大限に引き出して治療を行うことを
「再生医療」と呼びます。
リペアセルクリニック大阪院の特長
当クリニックは、 疾患・ 免疫・美容という分野すべてで自己細胞を用いた 最先端の医療を行うことができる国内でも珍しい部類の厚生労働省への届 出が受理された医療機関です。
CPC (細胞加工施設) の高い技術により、 冷凍しない方法で幹細胞を投与できるので高い生存率を実現。ご自身の細胞や血液を利用するため、アレルギーや拒絶反応といった副作用の心配が少ないです。
大阪院はカフェのような落ち着いた雰囲気で治療を受けていただける
くつろぎの空間をご用意しております。
- 2億個の細胞を
投与可能※但し適応による - 高い安全性(化学薬品不使用)
- 入院不要
日帰り - 身体への
負担が少ない - 高い技術力を
もったCPC - くつろぎの
空間

症例紹介
-
- 半月板の症例
- 幹細胞治療の症例
- PRP治療の症例
10段階中10あった痛みが1まで改善、ロードバイクも楽しめるようになった! 「ロードバイクを楽しんでいたら急に膝が痛くなって...」 そう話される患者様は、アクティブな生活を送っておられました。スノーボードなども楽しまれていた患者様は、1年前のサイクリング中に、右膝に痛みを感じられたそうです。 近くの整形外科で、MRI検査を受けたところ、外側半月板損傷と、初期の変形性関節症と診断されました。ヒアルロン酸注射などの治療を続けられましたが、痛みは良くならず、大切な趣味も、控えざるを得ない状況でした。内視鏡手術を勧められましたが、「半月板が縫合できない場合は切除しなければならない」「切除すると関節症が進行する可能性がある」という説明に不安を感じ、別の方法を探されて、当院の再生医療に出会われました。 実は、半月板損傷の手術では、縫合できるケースは、全体の1割程度しかありません。多くの場合、損傷部分を切除することになりますが、これにより膝のクッションがなくなり、10年後には、3割の方が変形性関節症を発症してしまいます。 一方、幹細胞治療では、軟骨の再生と半月板の修復が期待でき、大切な半月板を残すことで、新しく作られた軟骨の保護も可能です。そのため、半月板損傷を伴う初期の関節症には、特に効果的な治療法といえます。 当院では、冷凍せずに培養する方法で、95%以上という高い細胞生存率を実現しています。一般的な医療機関では、細胞を冷凍保存して使用するため、解凍時のダメージで、生存率が60%まで低下してしまいます。 また、無添加・牛血清不使用の培養法により、わずか米粒2~3粒の脂肪から、1億個以上の元気な細胞を培養できる技術も、他の施設には見られない強みです。 再生医療分野で、10,000症例以上の臨床経験を積み重ねてきた当院では、独自の培養技術と施術法により、多くの患者様の痛みを改善してきました。 リペアセルクリニックは「半月板損傷」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。 MRI所見 MRI検査で、右膝の外側半月板の損傷と軽度の軟骨損傷を確認しました。 <治療効果>右膝に5000万個細胞を計2回投与+PRP 5000万個の細胞を2回に分けて投与させていただきました。 治療から半年後には、10段階中10あった痛みが1まで改善。「最近はロードバイクも痛みなく楽しめるようになりました」と喜んでいただけました。 このように半月板損傷の幹細胞治療は良好な結果が得られやすく、将来の関節症への進行も防げます。半月板を残しながら痛みから解放されたい方は、ぜひご相談ください。 https://www.youtube.com/watch?v=Nt41VJrX1ss <治療費> ・関節1部位 幹細胞数 ( 2500万個~1億個 ) 投与回数( 1回 )132万円( 税込 )/2500万個 ・PRP治療 16.5万円( 税込 ) <起こりうる副作用> ・脂肪採取部の内出血や創部感染、傷跡などが起こることがあります。 ・症状によりMRIやCTなどの検査を受けて頂く事があります。 ※こちらでご紹介している症例は一部の患者様です。掲載以外の症例も多数ございます。ご自身の症状については、お気軽にご相談ください。 半月板損傷の再生医療についてはこちらで詳しく説明しています。↓ 再生医療医師監修:坂本貞範
2025.03.15 -
- 脊髄損傷の症例
- 幹細胞治療の症例
「諦めなかった勇気が新たな可能性を開く」 遠く北陸から、⾞椅⼦で来院された 60 代の男性患者様の症例をご紹介します。 半年前、不運なバイク事故で頸椎を損傷され、その瞬間に⼈⽣が⼀変してしまいました。事故直後は、⼿⾜が全く動かせない状態で、緊急⼿術を受けられましたが、回復は思うように進みませんでした。 事故から 1 ヶ⽉経ち、わずかに⼿⾜を動かせるようになってきた⽮先、震災の影響で、リハビリが⼗分に受けられなくなってしまったのです。その結果、⼿⾜の硬さ(拘縮)も進⾏し、⾞椅⼦での⽣活を余儀なくされ、⽇常⽣活の多くで、介助が必要な状態でした。 脊髄損傷の回復は、通常 1 年程度で停滞し、それ以上の改善は望めないというのが、医学の常識です。しかし「まだ諦めたくない」という強い思いを胸に、新たな可能性を求めて、当院の再⽣医療を選ばれました。 診察すると、患者様の神経には、まだわずかながら回復の兆しがありました。このような段階での幹細胞治療は、効果が期待できることをお伝えし、治療を開始しました。 当院の幹細胞治療の特徴は、新鮮な細胞を脊髄に直接届ける点にあります。「脊髄腔内ダイレクト注射」という特殊な⽅法で、幹細胞を髄液の流れに乗せて、損傷部位へと届けます。この治療法は、国の正式な認可を受けており、実施できる施設は国内でもごくわずかです。 さらに、当院で使用する脂肪由来幹細胞は、冷凍せずに培養しています。一般的な医療機関では、冷凍保存が多く、解凍時のダメージで活性が大きく低下してしまいますが、当院では、投与のたびに新鮮な細胞を培養するため、95%以上の細胞が生きた状態で投与できます。 リペアセルクリニックは「脊髄損傷」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。 MRI所見 MRI検査で、C3・C4の頚椎損傷が見られました。 <治療効果>脊髄腔内に直接2500万個細胞を計3回投与 脊髄くも膜下腔に 2500 万個の細胞を 3 回投与した結果、喜ばしい変化が現れ始めました。 「膝から下の熱さや痛みを感じるようになった」「硬くて曲がらなかった膝が動くようになった」「両⾜が上がるようになった」「左⼿が頭まで届くようになった」など、⽇常⽣活の質を⼤きく向上させる改善が⾒られました。 脊髄損傷の後遺症は、従来の医療では改善が難しい領域でした。しかし、再⽣医療の進歩により、多くの患者様に新たな希望をお届けできるようになっています。この症例は「諦めない」という患者様の勇気と、医学の可能性が結びついた、希望の物語です。同様の後遺症でお悩みの⽅は、ぜひ⼀度ご相談ください。⼀⼈でも多くの患者様の回復のお⼿伝いができるよう、これからも誠⼼誠意、治療に取り組んでまいります。 再生医療分野で豊富な経験を持つ専門医たちが、10,000症例以上の実績に基づく確かな技術と独自の培養方法で、患者様一人一人に最適な治療プランを提供しています。 <治療費> 幹細胞 投与回数(1回) 242万円(税込) <起こりうる副作用> ・脂肪採取部の内出血や創部感染、傷跡などが起こることがあります。 ・症状によりMRIやCTなどの検査を受けて頂く事があります。 ※こちらでご紹介している症例は一部の患者様です。掲載以外の症例も多数ございます。ご自身の症状については、お気軽にご相談ください。 脊髄損傷の再生医療についてはこちらで詳しく説明しています。↓ 再生医療医師監修:坂本貞範
2025.03.14 -
- 股関節の症例
- 幹細胞治療の症例
- PRP治療の症例
両股関節の痛みが、想像以上に改善して嬉しい! 「5年前から両方の股関節に痛みがあり、最近は杖が必要になったほど悪化しました」 そんな辛い状況を抱えて、当院を受診された患者様は、近くの整形外科で、両側の変形性股関節症と診断されていました。最近のレントゲンでは、軟骨が完全に消失し、末期の変形性関節症へと進行。特に痛みの強い右股関節については、人工関節手術を勧められたそうです。 しかし、患者様は再生医療に興味を持たれ、インターネットで調べるうちに、当院で両側の関節を同時に治療できることを知り、受診を決意されました。 当院の特徴は「細胞の質と量」へのこだわりです。冷凍せずに培養する方法で95%以上という高い細胞生存率を実現しています。一般的な医療機関では細胞を冷凍保存して使用するため、解凍時のダメージで生存率は60%以下になってしまいます。 さらに、当院独自の分離シートを用いることで、無添加で幹細胞を取り出すことができ、細胞を傷つけない、安全性の高い培養を実現。わずか米粒2~3粒ほどの脂肪から、1億個もの元気な細胞を培養できるため、両側の関節や複数の関節を、一度に治療することが可能です。これにより、患者様の体への負担や治療期間を、大幅に軽減できます。 股関節は、膝と違って隙間が狭いため、細胞を届けることが難しい部位です。当院では「ピンポイント注射」という独自の治療法を用いています。この方法では、エコーと特殊なレントゲン装置を使って、損傷部位を正確に特定し、複数の方向から細く柔軟な特殊針を使って、確実に幹細胞を患部に届けます。この当院独自の方法により、他の医療機関では難しいとされる、股関節への幹細胞治療が可能になりました。 再生医療分野で、10,000症例以上の経験を重ねてきた当院では、症状の程度や関節の状態に応じて、最適な細胞数と投与回数を見極めています。特に重度の症例には、十分な量の細胞を複数回にわたって投与することで、より確実な効果を引き出せることがわかっています。 リペアセルクリニックは「膝の痛み」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。 レントゲン所見 レントゲンでは、両股関節が狭くなっていることを確認いたしました。 <治療効果>両股関節に1億個細胞を3回投与+PRP 症状の強い右股関節に、6000万個の細胞を3回に分けて、左股関節には、4000万個を3回に分けて投与しました。 半年後には、10段階中10だった右股関節の痛みが2に、9だった左股関節の痛みが1まで改善。「両方の股関節を一度に治療でき、想像以上に痛みが楽になって本当に嬉しいです」と喜んでいただけました。 複数の関節の痛みでお悩みの方、体への負担を抑えて効果的な治療をご希望の方は、ぜひご相談ください。当院の経験と技術で、あなたの痛みを和らげるお手伝いをさせていただきます。 <治療費> ・関節1部位 幹細胞数 ( 2500万個~1億個 ) 投与回数( 1回 )132万円( 税込 )/2500万個 ・PRP治療 16.5万円( 税込 ) <起こりうる副作用> ・脂肪採取部の内出血や創部感染、傷跡などが起こることがあります。 ・症状によりMRIやCTなどの検査を受けて頂く事があります。 ※こちらでご紹介している症例は一部の患者様です。掲載以外の症例も多数ございます。ご自身の症状については、お気軽にご相談ください。 変形性股関節症の再生医療についてはこちらで詳しく説明しています。↓ 再生医療医師監修:坂本貞範
2025.03.13 -
- 脳卒中の症例
- 幹細胞治療の症例
ほとんど動かなかった左腕の可動域が広がり、日常生活がしやすくなった! 吹奏楽の演奏中に、突然左手が動かなくなり、めまいや呂律困難が現れて、右脳梗塞と診断された50代女性が、発症から5ヶ月後に、当院を受診されました。 急性期の抗凝固療法を終えた後、リハビリ病院での懸命な訓練により、装具装着で500mの歩行が可能になりました。しかし、5ヶ月経っても、左腕はほとんど動かすことができず、回復の兆しが見られないことに、強い不安を感じていたそうです。そんな時、知人から再生医療の話を聞き、当院を訪れることを決意されました。 脳卒中の再生医療は、発症からの時間が短いほど、効果が期待できるため、私たちはすぐに治療を開始することをお勧めしました。 当院では、冷凍せずに培養する方法で、95%以上という高い細胞生存率を実現しています。一般的な医療機関では、細胞を冷凍保存して使用するため、解凍時のダメージで生存率が60%以下になってしまいますが、当院では、投与のたびに新鮮な細胞を培養することで、ホーミング効果を最大限に引き出します。ホーミング効果とは、体内に入った幹細胞が、損傷部位から発せられるシグナルを感知して、自動的に集まり、組織を修復する能力のことです。治療では、独自の分離シートを用いた無添加の培養環境で、わずか米粒2~3粒ほどの脂肪から、2億個もの質の高い細胞を培養。1億個の細胞を2回に分けて投与するより、2億個を1回で投与する方が、高い効果を得られます。これらを点滴投与することで、損傷した脳組織の修復を促します。 再生医療に10,000症例以上の実績を持つ当院では、脳梗塞発症後間もない時期でも、抗凝固薬を内服中の患者様でも、負担の少ない治療が可能です。 リペアセルクリニックは「脳卒中」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。 MRI所見 MRIでは、右大脳白質領域に、右内包・放線冠にかけて脳梗塞がみられました。 <治療効果>2億個細胞を計3回投与 当院の治療実績では、1億個の細胞を2回に分けて投与するよりも、2億個を1回で投与する方が高い効果を示すことがわかっています。この患者様には、発症後の時期を考慮して、2億個の細胞を3回に分けて点滴投与することにしました。 驚くべきことに、2回目の治療終了時点で「ほとんど動かせなかった左手で、引き戸を閉めることができるようになった」「装具なしで、階段を下りられるようになった」「左肩、肘の可動域が大幅に広がり、日常生活がしやすくなった」など、目覚ましい改善が見られました。 発症から半年近く経過し、神経の回復が停滞していた状態から、これほどの機能回復が見られたことは、医学的にも驚異的と言えます。 脳卒中後の後遺症から、回復の兆しが見られず、不安な日々を過ごされている方は、ぜひ一度カウンセリングにお越しください。新たな可能性をご提案できるかもしれません。 患者様に投与後の症状の変化を記録していただきました。 <治療費> 幹細胞点滴 投与回数(1回) 242万円(税込) <起こりうる副作用> ・脂肪採取部の内出血や創部感染、傷跡などが起こることがあります。 ・症状によりMRIやCTなどの検査を受けて頂く事があります。 ※こちらでご紹介している症例は一部の患者様です。掲載以外の症例も多数ございます。ご自身の症状については、お気軽にご相談ください。 脳卒中の再生医療についてはこちらで詳しく説明しています。↓ 再生医療医師監修:坂本貞範
2025.03.12
坂本理事長のブログ
藤間医師のブログ
スタッフブログ
トピックス
-
- 脳卒中
- 頭部
脳挫傷などの頭部外傷は、数年経過してから後遺症が現れることがあります。 最近記憶力が落ちた、集中できなくなったと感じる症状は、過去の脳挫傷が原因で後遺症が現れているかもしれません。 本記事では、脳挫傷後に数年経過してから現れる後遺症の種類や症状、後遺症に気づくきっかけについて詳しく解説します。 また、後遺症が判明した場合に利用できる支援制度や交通事故の場合の法的な問題まで、幅広く対応方法をご紹介します。 脳挫傷の後遺症でお悩みの方やそのご家族の方に、少しでも安心していただける情報をお届けします。 脳挫傷は後遺症として残りやすい傾向にある 頭部に強い衝撃を受けた際に脳組織が損傷する「脳挫傷」は、後遺症が残りやすい傾向があります。 脳挫傷が後遺症として残りやすい主な理由は以下の通りです。 脳神経細胞は一度損傷すると完全な修復が難しく、再生能力が限られている 損傷は受傷部位だけでなく周辺組織にも影響を及ぼすことがある 初期検査では検出できない微細な損傷が時間経過とともに症状として現れることがある 脳の各部位が特定の機能を担っているため、損傷部位によって症状が異なる 重要なのは、脳挫傷の重症度と後遺症の程度が必ずしも比例しないことです。 一見すると軽症に見えても、後に深刻な後遺症が現れる可能性があります。 とくに高次脳機能障害が軽度の場合などは、日常生活や仕事の中で少しずつ症状に気づくことがあります。 頭部に衝撃を受けた場合は、症状がなくても医療機関での診察と経過観察を行うことが重要です。 脳挫傷(頭部外傷)の数年後に現れやすい後遺症 脳挫傷を含む頭部外傷では、受傷直後から症状が現れるケースだけでなく、数ヶ月から数年経過してから症状が顕在化することがあります。 これは遅発性後遺症・遅発性脳障害と呼ばれることもあり、患者さまやご家族が戸惑うことが少なくありません。 脳挫傷の数年後に現れやすい後遺症は個人差が大きく、脳のどの部位が損傷を受けたかによっても異なります。 数年後に現れやすいとされる後遺症は以下の通りです。 遅発性脳障害 高次脳機能障害 外傷性てんかん 身体性機能障害 本章では、それぞれの後遺症について詳しく解説していきます。 遅発性脳障害 頭部外傷後、数ヶ月から数年、あるいは数十年経過してから現れる神経変性疾患を遅発性脳障害と呼びます。 脳挫傷に限らず、頭部外傷によって引き起こされる可能性がある後遺症です。 現れる症状は、高次脳機能障害や外傷性てんかん、人格変化、PTSDなどさまざまです。 代表例として「慢性外傷性脳症(CTE)」があり、かつては「ボクサー脳症」として知られていました。 慢性外傷性脳症(CTE)」は主にボクシングやアメリカンフットボールなどで繰り返しの頭部外傷を受けた人に見られますが、稀に単発の重度頭部外傷後にも発症します。 症状の出現に個人差があるため、頭部外傷の既往がある方は定期的な経過観察が重要です。 高次脳機能障害 高次脳機能障害とは、脳挫傷などの頭部外傷によって引き起こされる認知・記憶・行動などの機能障害です。 特徴的なのは、受傷直後には明らかな症状が現れず、数ヶ月から数年後に日常生活や仕事の中で徐々に気づかれることがあるという点です。 とくに症状が軽い場合、脳挫傷直後に異常を自覚できないことが多く、時間の経過とともに症状が顕在化します。 会社や学校復帰後、複数作業の処理が困難になったり、新しい情報を記憶するのが難しくなったりといった、社会生活で変化に気づくケースが少なくありません。 異変を感じたらすぐに専門医への受診をおすすめします。 外傷性てんかん 頭部外傷後、数ヶ月から数年経過してから外傷性てんかんが発症することがあります。 外傷性てんかんには発症時期によって分類があります。 受傷後24時間以内や1週間以内に発作が起きる「超早期・早期てんかん」 受傷後1週間以上経過してから発症する「晩期てんかん」 早期てんかんは晩期てんかんと比較して予後が良好なケースが多く見られますが、個人差があります。 一方、晩期てんかんはより長期的な治療が必要になることが多く、中には難治性てんかんに進展する場合もあります。 症状としては痙攣発作や意識障害が典型的であり、発作が繰り返されることで日常生活に支障をきたします。 重要なのは、脳損傷の大きさだけではてんかんの重症度は判断できないという点です。損傷部位以外が二次的にてんかんの原因となるケースもあります。 専門医による適切な診断と継続的な抗てんかん薬による治療が必要になるので、症状が現れた場合は、すみやかに神経内科や脳神経外科を受診しましょう。 身体性機能障害 脳挫傷を含む頭部外傷後に生じる身体性機能障害の代表的なものが、運動麻痺です。 これは脳の運動をつかさどる部位(大脳皮質運動野や内包、橋など)が損傷を受けることで起こります。 運動麻痺はその範囲によって以下のように分類されます。 四肢麻痺:両側の四肢(両腕と両脚)が麻痺する状態 片麻痺:一側の上下肢(片方の腕と脚)が麻痺する状態 単麻痺:一肢のみ(片方の腕または脚)が麻痺する状態 また、麻痺の程度は重症度によって以下のように分けられます。 高度:運動性・支持性がほとんど失われ、基本動作ができない状態 中等度:運動性・支持性が相当程度失われ、基本動作にかなりの制限がある状態 軽度:運動性・支持性が多少失われ、動作の巧緻性や速度が損なわれている状態 症状は時間経過とともに改善することもありますが、重度の場合は後遺症として残ることもあります。 身体性機能障害は日常生活や就労に大きな影響を与えることがあり、重症度に応じたリハビリテーションや支援が必要です。 数年後に脳挫傷の後遺症に気づくきっかけとなる症状 脳挫傷を含む頭部外傷を受けた後、数年経過してから後遺症に気づくことは珍しくありません。 とくに高次脳機能障害は、日常生活の中で少しずつ顕在化することが多いのが特徴です。 後遺症に気づくきっかけは、主に日常のさまざまな場面での「以前とは違う」という変化として現れます。 仕事や学業のパフォーマンスの低下、人間関係での摩擦の増加、日常生活での計画立案や実行の困難さなど、脳の機能低下が具体的な形で現れるようになります。 これらの症状は当初、単なる疲れや加齢、ストレスによるものと考えられがちですが、実は脳挫傷の後遺症である可能性があります。 以下では、数年後に気づくことが多い主な症状について、仕事・学業、人間関係、日常生活の3つの側面から詳しく解説していきます。 仕事や学業での困難|記憶力低下・複数作業の困難さ 脳挫傷後の数年経過後に気づかれやすい症状として、仕事や学業での困難があります。 とくに「記憶力の低下」は多くの患者さまが自覚する症状です。 新しい情報を覚えられない 覚えてもすぐに忘れてしまう 以前なら簡単に思い出せたことが出てこない など また「複数の作業を同時に行う難しさ」も特徴的です。 会議中にメモを取りながら発言の内容を理解する、話をしながら資料を探すなど、以前は何気なくできていた同時並行作業が困難になります。 集中力も続かなくなり、作業の切り替えにも時間がかかるようになります。 こうした変化によって、仕事のミスが増える、納期に間に合わない、学業成績が低下するなどの問題が生じ、本人が「何かおかしい」と感じるきっかけになることが少なくありません。 人間関係の変化|感情コントロール・対人関係の問題 脳挫傷の後遺症として、感情のコントロールが難しくなることがあります。 これは前頭葉の機能低下によるもので、以前は抑制できていた感情が抑えられなくなる症状です。 些細なことでイライラする 急に怒りっぽくなる 感情の起伏が激しくなる 泣きやすくなる など 具体的には、些細なことでイライラする、急に怒りっぽくなる、感情の起伏が激しくなる、泣きやすくなるなどの変化が現れます。 また、感情表現が乏しくなる「感情の平板化」が起こることもあります。 これらの変化は対人関係に大きな影響を与えます。家族や同僚、友人との関係に摩擦が生じ、「性格が変わった」と周囲から指摘されることも少なくありません。 本人は自分の変化に気づいていないこともあり、周囲からの指摘で初めて後遺症の可能性に気づくケースもあります。 日常生活での支障|計画性の低下・疲れやすさ 脳挫傷の後遺症は日常生活にも様々な支障をきたします。 予定の管理ができなくなる、 優先順位をつけられなくなる 数時間で極度の疲労を感じる 集中力が持続しない これらの「計画性の低下」と「疲れやすさ」は特徴的な症状です。 その他、時間や場所の感覚が鈍くなる、物事への関心が薄れる、意欲の低下などの症状も現れることがあります。 これらの変化が複合的に起こることで、日常生活全般に支障をきたし、生活の質が低下します。 交通事故から数年後に脳挫傷の後遺症が現れた場合 交通事故などによる脳挫傷の後遺症が数年後に現れるケースは少なくありません。 当初は軽症と思われていた症状が時間の経過とともに悪化したり、新たな症状が出現したりすることがあります。 このような「遅発性」の後遺症は、法的・医学的に複雑な問題を引き起こすことがあります。 脳挫傷による主な後遺症には以下のようなものがあります。 後遺症の種類 主な症状 高次脳機能障害 記憶障害 集中力低下 判断力・計画力の低下 情緒的変化 身体性機能障害 身体の麻痺 手足のしびれ 歩行障害 バランス感覚の低下 外傷性てんかん けいれん発作 意識障害 認知機能の低下 遅発性脳障害 進行性の認知症状 人格変化 運動障害 感覚器の機能障害 視力低下 聴力障害 嗅覚・味覚異常 平衡機能障害 めまい 吐き気 バランス感覚の喪失 慢性頭痛 持続的な頭痛 光・音への過敏症状 交通事故から数年経過して後遺症が判明した場合、損害賠償請求の期限や、事故と症状の因果関係の立証など、法的な問題に直面することがあります。 本章では、これらの課題について詳しく解説します。 損害賠償請求の期限|民法の規定 交通事故から数年後に脳挫傷の後遺症が判明した場合、損害賠償請求が可能かどうかは「消滅時効」という概念が重要になります。 民法では不法行為による損害賠償請求権に関して、第724条で「被害者またはその法定代理人が損害および加害者を知った時から3年間」※と規定しています。 ※出典:民法 第七百二十四条 さらに第724条の2では、「人の生命または身体を害する不法行為」については、この期間が「5年間」に延長※されます。 ※出典:民法 第七百二十四条の二 つまり、脳挫傷の後遺症を自覚した時点から5年以内であれば、法律上は損害賠償請求が可能となります。 また第724条では「不法行為の時(事故発生時)から20年間」という長期の時効期間も設けられています。 ただし、後遺症が発生してから年月が経過するほど、その症状と事故との因果関係を証明することは難しくなります。 時効が成立していなくても、因果関係の立証ができなければ賠償請求は認められない可能性が高いのが実情です。 数年後に因果関係を立証するのは簡単ではない 脳挫傷の後遺症と交通事故との因果関係を数年後に立証することは、非常に困難です。 一般的に交通事故による症状は事故直後から現れ、時間の経過とともに改善していくと考えられています。 そのため、「数年後に症状が出現した」と主張しても、「事故との関連性が不明」と反論されるケースが多いのです。 因果関係を立証するためには、以下の条件が必要と考えられます。 事故(受傷)の事実が客観的に確認できること 日常生活または社会生活に明らかな制約があること その制約の主な原因が脳損傷による障害であること 事故直後からの診断画像や診断書など医学的証拠があること 特に重要なのは、事故後早期の段階でMRIやCTなどの画像検査で脳損傷の所見が確認されていること、そして継続的に医療機関を受診していた記録が残っていることです。 これらの証拠がなければ、後遺症と事故との因果関係を証明することは極めて困難になります。 脳挫傷の後遺症が数年後に判明した場合の対応方法 脳挫傷の後遺症が数年経過してから判明した場合でも、適切な対応で症状改善や生活の質向上が期待できます。 対応の基本は三つの側面から考えることが重要です。 専門的な医療機関での診断と適切なリハビリテーション 家族を含めた周囲の理解とサポート体制の構築 利用可能な公的支援制度の活用です。 後遺症の種類や重症度は個人差が大きいため、患者さま一人ひとりの状況に合わせた総合的なアプローチが必要になります。 本章では、これらの対応方法について詳しく解説していきます。 医療機関の受診とリハビリ 脳挫傷の後遺症を疑う症状に気づいたら、まずは脳神経外科や神経内科などの専門医療機関を受診しましょう。 医師に対して「以前に頭部外傷があった」ことを必ず伝え、現在の症状を詳しく説明することが重要です。 診断では、MRIやCTなどの画像検査に加え、神経心理学的検査などが行われることがあります。 診断が確定したら、症状に応じた適切なリハビリテーションプログラムが提案されます。 機能回復のためには、高次脳機能障害には認知リハビリテーション、運動麻痺には理学療法など、症状に合わせた専門的なリハビリの継続が重要です。 家族や周囲のサポート 脳挫傷の後遺症、特に高次脳機能障害は目に見えない障害であるため、家族や周囲の理解とサポートが非常に大切です。 患者さまの変化を理解し、無理な要求を避け、できることを少しずつ増やしていく姿勢を持ち接することで、症状の改善を目指せます。 また、家族会などの自助グループに参加することで、同じ悩みを持つ家族との情報交換や精神的なサポートも得られます。 日常生活では、環境を整理して混乱を減らす、メモやスケジュール表を活用するなどのサポートも効果的です。 後遺症が判明した際に利用できる支援制度 脳挫傷の後遺症が判明した場合、以下のような公的支援制度を利用することができます。 高次脳機能障害の相談窓口:各都道府県に設置されており、相談支援を行うほか、適切な医療機関や支援機関の紹介を行っています。 障害者手帳の申請:症状に応じて、身体障害者手帳や精神障害者保健福祉手帳の交付対象となる場合があり、医療費助成や税金の減免などの支援を受けられることがあります。 介護保険サービス:40歳以上の方で、症状が介護保険の特定疾病に該当する場合、介護保険サービスを利用できることがあります。 障害福祉サービス:自立支援医療や就労支援サービスなど、障害者総合支援法に基づくサービスを利用できる場合があります。 これらの制度を効果的に活用するために、地域の障害福祉課や高次脳機能障害の相談窓口に連絡することをおすすめします。 【まとめ】脳挫傷(頭部外傷)は数年後に後遺症が現れる可能性がある 脳挫傷は後遺症が残りやすい傾向があり、受傷直後だけでなく数年後に症状が顕在化することがあります。 主な後遺症として高次脳機能障害、遅発性脳障害、外傷性てんかん、身体性機能障害などが挙げられます。 後遺症に気づくきっかけは、記憶力低下や複数作業の困難さ、感情コントロールの問題、計画性の低下や疲れやすさなど、日常生活の様々な場面での変化として現れます。 数年後に後遺症が判明した場合でも、専門医療機関での診断・リハビリ、家族のサポート、公的支援制度の活用など適切な対応で症状改善が期待できます。 頭部に衝撃を受けた方は、症状の有無にかかわらず医療機関を受診して、経過を観察しましょう。 脳の疾患による後遺症に対して、近年では改善・回復効果が期待できる治療方法として再生医療が注目されています。 当院「リペアセルクリニック」では、患者様自身の幹細胞を採取・培養して投与する幹細胞治療を実施しています。 幹細胞は神経・血管・骨・軟骨などに変化する性質があり、その幹細胞を培養して数を増やすことで、いろいろな組織に変化する性質を利用して脳細胞を再生。 これによって一度機能しなくなった脳細胞が復活し、脳卒中の後遺症の改善が期待できます。 脳の再生医療による脳卒中の治療は、早ければ早いほど脳機能の回復が期待できますが、一定時間が経ってしまっても効果を発揮します。 再生医療について興味をお持ちの方は、お気軽に当クリニックまでご相談ください。
2025.03.08 -
- 脳梗塞
- 脳卒中
- 頭部
脳挫傷の後遺症が治るのか、不安な方はいませんか。 脳挫傷とは、頭部へ強い衝撃が加わることで、脳が損傷し出血や腫れを引き起こした状態です。 損傷部位や衝撃を受けた範囲によって、症状の程度や回復具合は異なります。 本記事では、脳挫傷の後遺症や後遺症の回復に影響する要因について、詳しく解説します。 後遺症について不安がある方は、ぜひこの記事を参考にしてください。 脳挫傷の後遺症は治るのか|回復の可能性について 脳挫傷では、脳組織の破壊がみられない、損傷の程度が軽度であれば、症状は徐々に回復する可能性があります。 しかし、損傷が重度の場合や適切な治療が遅れた場合は、後遺症が残ることもあります。 脳は人体の他の部位に比べて再生能力が乏しいため、損傷度合いが大きい場合は完全再生が難しいことが理由です。 また、回復の程度は脳の損傷部位・範囲・深さや、リハビリテーションなどによって大きく異なります。 脳挫傷になった際の年齢や合併症の有無などの要因も、後遺症の出現に大きく関係するため、患者様自身に合った治療を受けることが重要です。 脳挫傷の原因・症状を解説 脳挫傷の原因は、交通事故や転倒などで、頭部に強い衝撃が加わることです。 脳の損傷部位や程度によって、以下の症状が現れます。 頭痛 嘔気・嘔吐 意識障害 麻痺 感覚障害 言語障害 脳挫傷は、受傷後1~2日経過してから症状が現れることもあるため、事故直後は無症状だった場合も経過に注意が必要です。 頭部を強打した場合は、たとえ無症状でも必ず医療機関を受診し、医師の指示に従って経過観察を行ってください。 脳挫傷の後遺症 脳挫傷になると、以下の後遺症が現れる場合があります。 軽度の脳挫傷であれば、適切な治療と経過観察により、数日で症状が改善する場合もあります。 しかし、重症の場合は生命に関わる状態になったり、重い後遺症が残ったりする可能性があります。 重い後遺症は日常生活に支障をきたす可能性が高いため、症状に気づいた時点で早急に医療機関を受診しましょう。 高次脳機能障害 脳挫傷の後遺症の1つに、高次脳機能障害があります。高次脳機能障害とは、「脳損傷に起因する認知障害※」のことであり、主に以下の4つの機能が障害されます。 ※引用:高次脳機能障害情報・支援センター 記憶障害 注意障害 遂行機能障害 社会的行動障害 記憶力や注意力が低下したり、物事を上手く実行できなかったりする症状のため、周囲から見ても症状がわかりにくいのが特徴です。 運動機能障害 脳挫傷になると、身体の麻痺やしびれをはじめとした、以下の症状が現れる運動機能障害を引き起こす場合があります。 手足のしびれ 身体の麻痺 筋力低下 歩行障害 運動機能障害は継続的なリハビリテーションで、徐々に症状が回復していく可能性があります。 感覚障害 脳挫傷の後遺症に、以下の6種類の感覚障害がみられる場合があります。 感覚障害の種類 症状 感覚過敏 外部からの刺激が過剰に感じ、不快感を伴う 異常感覚 電気が走っているような感覚がみられる 錯感覚 触られると痛みやぴりぴり感を感じる 神経痛 神経の刺激により引き起こされる痛みを感じる 感覚鈍麻 五感(視覚・聴覚・嗅覚・味覚・触覚)が鈍くなる 感覚脱失 五感(視覚・聴覚・嗅覚・味覚・触覚)を感じなくなる しびれや痛みなどの症状は、感覚障害から引き起こされる場合と運動障害に起因しているケースがあります。 感覚障害と運動障害を併発している場合もあるため、医療機関を受診して原因を調べることが必要です。 遷延性意識障害 遷延性意識障害(植物状態)は、重篤な脳挫傷の後遺症の1つです。 日本脳神経外科学会は、以下の6項目が3カ月以上続いた状態を「遷延性意識障害」と定義しています。 自力移動が不可能である 自力摂食が不可能である 屎尿失禁状態にある 声を出しても意味のある発語が不可能である 簡単な命令(眼を開く、手を握るなど)にはかろうじて応じることもあるが、それ以上の意思疎通は不可能である 眼球はかろうじて物を追っても認識は出来ない 遷延性意識障害は、適切な治療を受けても症状の改善がみられない状態を指します。 外傷性てんかん 脳挫傷の後遺症に、外傷性てんかんがあります。 外傷性てんかんとは、脳から発せられる身体を動かす指令が正常時とは異なってしまう疾患で、以下の症状が現れます。 けいれんが起こる 意識を消失する 記憶が飛ぶ てんかん発作は、多くの場合は繰り返し症状が現れます。早期に適切な治療を開始し、てんかんの発生頻度を低下させまることで症状をコントロールすることが重要です。 平衡機能障害 脳挫傷では、平衡機能障害が後遺症として現れる場合があります。平衡機能障害は身体のバランスが取りづらくなる状態で、以下の症状がみられます。 めまいやふらつき 歩行困難 立位の不安定性 めまいやふらつきの症状が重くなると、転倒リスクが高まるため注意が必要です。 平衡機能障害が後遺症で出た場合は、医師の指示のもとリハビリテーションやバランス運動を行い、平衡感覚の改善を目指しましょう。 頭痛 脳挫傷になると、慢性的な頭痛が現れる場合があります。 頭痛がひどい場合には、光や音に敏感になったり、吐き気を催したりするケースもあります。 受傷直後より痛みが激しくなった場合は、脳挫傷の悪化も考えられるため、早急に医療機関を受診してください。 脳挫傷の後遺症の回復に影響する要因 脳挫傷の後遺症の回復には、以下の要因が影響します。 損傷した部位や範囲 損傷の深さ 受傷時の年齢 既往歴 合併症の有無 脳挫傷は損傷部位によって現れる症状が異なり、後遺症の回復にも個人差があります。 後遺症の回復には早期治療がカギとなるため、少しでも身体に異変を感じたら、医療機関を受診し治療を受けましょう。 脳挫傷の後遺症の治療・リハビリテーション 脳挫傷の後遺症の治療やリハビリテーションは、受傷してからの日数によって異なります。 急性期から治療やリハビリテーションを開始すると、後遺症が回復する可能性が高まります。 時期や症状に合った治療を受け、後遺症の回復を目指しましょう。 急性期のリハビリテーション 脳挫傷の急性期は、全身状態が不安定で生命の危険性もあるため、感覚刺激やポジショニング(正しい姿勢の保持)を主としたリハビリテーションを行います。 急性期は昏睡状態や意識障害が生じている場合が多く、集中治療室で全身状態を厳重に管理されている場合がほとんどです。 肺炎・褥瘡・関節拘縮といった二次的な合併症の予防をしつつ、早期の機能回復を目指しリハビリテーションを実施します。 回復期のリハビリテーション 急性期を脱し全身状態の安定がみられる回復期は、以下の4機能に分けてリハビリテーションを進めていくことが大切です。 運動機能 日常生活動作 認知機能 行動異常 脳挫傷をはじめとした頭部外傷では、初期の意識障害が長期にわたるほど高次脳機能障害が重症化しやすく、後遺症の回復が難しくなる傾向があります。 維持期(生活期)のリハビリテーション 脳挫傷の維持期は生活期と呼ばれ、後遺症と上手く付き合うためのリハビリテーションを行います。 脳挫傷は後遺症の回復の程度に個人差が大きく、社会生活へ復帰するまでの期間も異なり、数ヶ月から数年、あるいはそれ以上かかる場合もあり様々です。 運動機能や認知機能へアプローチするリハビリテーションを継続しながら、日常生活動作の再獲得を目指しましょう。 脳挫傷の後遺症と上手く付き合うための生活の工夫 脳挫傷の方は、以下を参考に生活を工夫し、後遺症と上手く付き合うことが大切です。 環境を整備する リハビリで自身に合った身体の動かし方を知る 家族や友人、職場へ症状を伝えておく 気になる症状がある場合は早めに医療機関を受診する 受傷直後に無症状であった脳挫傷でも、経時的に後遺症が現れる場合があります。 脳挫傷の症状がみられる場合は、家族や友人など周囲の人に症状の程度を伝えておき、必要時にサポートを受けることも大切です。 高次脳機能障害や認知機能の低下により、新たな症状に気づかないケースもあるため、少しでも気になる症状がある場合は早めに医療機関を受診しましょう。 【まとめ】脳挫傷の後遺症は回復する可能性がある!早期リハビリテーションの実施が重要 脳挫傷は組織が損傷していなければ、後遺症の回復が期待できます。 後遺症の回復には、早期治療や継続的なリハビリテーションの実施が重要なため、症状がみられたら早急に医療機関を受診しましょう。 ただし、発症してから一定期間が過ぎてしまった場合、リハビリテーション以外に後遺症に対して効果のある治療法がないのが現実です。 脳挫傷を含む脳卒中の症状の多くは、発症後数ヶ月はリハビリを行えば改善が見込めますが、慢性期を過ぎてしまった場合は効果が低くなっていきます。 そのようなケースに対して回復効果が期待できるのが再生治療です。 当院(リペアセルクリニック)では、損傷した部位の修復や再発予防が期待できる、再生医療による治療を実施しています。 後遺症でお困りの方は、お気軽に当院(リペアセルクリニック)へご相談ください。
2025.03.08 -
- 脳卒中
- 頭部
高次脳機能障害とは、脳の一部がダメージを受けたために、思うような行動が取れなくなったり、注意力や記憶力に問題を生じたりする障害です。 高次脳機能障害は完治が難しいと考えられていますが、リハビリを受けることで症状の回復が見込めます。 「どのくらいの期間で回復できるか知りたい」と不安を抱える方も多いのではないでしょうか。 この記事では、高次脳機能障害の回復期間やリハビリプログラムについて解説しています。 高次脳機能障害を根本的に解決できる可能性がある再生医療についてもまとめていますので、参考にしてみてください。 高次脳機能障害の回復期間の目安は1年!リハビリが早いほど改善傾向あり 高次脳機能障害とは、脳の損傷に伴って記憶力・注意力・思考力・言語能力・感情など、認知脳機能に障害が起こる後遺症の一種です。 主な原因は脳卒中(脳梗塞・脳出血・くも膜下出血など)や、交通事故などが原因となりがちな頭部外傷とされています。 高次脳機能障害は外見からはわかりにくく、周囲の方や患者さまご本人も障害に気づきにくいのが特徴です。 適切なリハビリを受けると、症状が回復する可能性があります。 リハビリ後に6カ月で74%、1年で97%の方に改善がみられる 発症からリハビリ開始までの期間が短いほど改善に期待できる この項目では、高次脳機能障害の具体的な回復期間について解説します。 リハビリ後に6カ月で74%、1年で97%の方に改善がみられる 高次脳機能障害のリハビリを受けた方で、一定の効果がみられた割合は以下の通りです。※ ※出典:高次脳機能障害者支援の手引き(改訂第2版) 発症から半年:74% 発症から1年:97% 高次脳機能障害は、発症早期に適切な訓練を受けるのが重要です。 多様な種類のリハビリがあるので、医療機関や福祉施設など、さまざまなサービスと連携して行います。 リハビリの効果には個人差がありますが、合計1年を目安とした訓練を受けるのが望ましいです。 発症からリハビリ開始までの期間が短いほど改善に期待できる 高次脳機能障害は、発症からリハビリ開始までの期間が短いほど、改善に期待ができます。 発症からリハビリを受けた期間と、症状が改善した患者様の割合を以下にまとめました。※ ※出典:平成13年度高次脳機能障害支援モデル事業 年次報告 (北海道・札幌市) 発症から6カ月以内に訓練開始:46%が改善 6か月から1年以内に訓練開始:32%が改善 1年以上経ってから訓練開始:14%が改善 高次脳機能障害は外見からはわかりにくく、患者さま本人やご家族も障害に気づかない場合や、気付くのが遅れる場合もあります。 上記のデータでは、発症から時間が経ってしまうと十分な効果を得にくい傾向があることがわかります。 リハビリは医療機関やリハビリテーションセンターで受けられるので、心配な方は受診を検討してください。 高次脳機能障害から回復・社会復帰するまでのリハビリプログラム 高次脳機能障害のリハビリは、患者さまの日常生活の自立を促すために行われます。 医学的リハビリテーションプログラム 生活訓練プログラム 就労移行支援プログラム 発症直後は、心理カウンセリングや薬物治療などの医学的リハビリプログラムで、認知障害に対して適切な処置を行います。 時間の経過とともに日常生活や就労に必要な技能の習得を目指すのが一般的です。 以下では、高次脳機能障害から回復・社会復帰するまでのリハビリプログラムを詳しく紹介します。 医学的リハビリテーションプログラム 医学的リハビリテーションプログラムとは、病院や診療所などで行います。 高次脳機能障害の発症後は、とくに重視されていて時間の経過とともに、徐々に他のリハビリプログラムに切り替わります。 以下では、高次脳機能障害の症状とリハビリの内容をまとめました。 記憶障害の症状とリハビリ内容 注意障害の症状とリハビリ内容 遂行機能障害の症状とリハビリ内容 社会的行動障害の症状とリハビリ内容 一つづつみていきましょう。 記憶障害の症状とリハビリ内容 高次脳機能障害の症状である記憶障害の症状は以下の通りです。※ ※出典:医学的リハビリテーションプログラム | 国立障害者リハビリテーションセンター 最近の出来事を思い出せない 約束事を忘れてしまう 同じ事を繰り返して質問する 新しいことが覚えられない 記憶障害のリハビリでは、どのような記憶に問題が生じているか、どの程度の時間は記憶できるのかなどを把握しながら進めるのが重要です。 具体的なリハビリの内容を以下にまとめました。 内的記憶戦略法:言語の関連付けやイラストなどで物事を覚えやすくする 外的補助手段:ノートや手帳、スマートフォンなどを使用して記憶を補う 上記の訓練を繰り返し行ったり、思い出しやすい環境を整えたりします。 注意障害の症状とリハビリ内容 注意障害も高次脳機能障害の症状の一つに挙げられます。 主な症状は以下の通りです。※ ※出典:医学的リハビリテーションプログラム | 国立障害者リハビリテーションセンター 落ち着きがなくなる 周囲の状況を判断せずに行動を起こす 作業が長い時間続けられない 同時に複数の作業が難しい 注意障害では、集中し続けるのが難しく、作業が途切れがちです。 訓練は簡単な課題からはじめたり、個室で決まった支援者と作業したりするなどの集中しやすい環境を整えるのが重要です。 具体的にはパズルやまちがい探し、教育関連のテキスト、電卓の計算、校正作業などを行います。 遂行機能障害の症状とリハビリ内容 遂行機能障害の症状は以下の通りです。※ ※出典:医学的リハビリテーションプログラム | 国立障害者リハビリテーションセンター 約束の時間に間に合わない 仕事を途中で投げ出してしまう メモや手帳を活用して、記憶障害を補うことが難しい 遂行機能障害では、患者さま自身の能力や置かれている状況を把握する能力や計画する能力などと深い関わりがあります。 また、記憶障害や注意障害が原因の可能性も考えられるので、どのような能力に問題があるのか掴むのが重要です。 リハビリではワークブックや組み立てキット、書類の作成や社会生活におけるスケジュール管理などを通じて以下の訓練を行います。 必要な行為や動作の練習 計画を一緒に考える マニュアルを利用して手順通りに作業を行う 遂行機能障害は、段取りを考えるのが難しい一方で、習慣化した動作をとるのは得意な場合があります。 行動を習慣化するのも一つの手です。 社会的行動障害の症状とリハビリ内容 社会的行動障害は欲求や感情のコントロールが難しくなるのが主な症状です。※ ※出典:医学的リハビリテーションプログラム | 国立障害者リハビリテーションセンター 興奮して大声を出す 自傷行為 自分が中心でないと満足しない リハビリでは、静かでたくさんの人に囲まれない環境を整えた上で、どのような物事がきっかけで症状が現れるかや対処法を患者さまと考えます。 生活訓練プログラム 生活訓練プログラムとは、日常生活が安定したり、積極的な社会参加ができるようになったりすることを目指します。 患者さま本人だけでなく、ご家族にも働きかけます。 以下では、生活訓練プログラムの内容をまとめました。 生活リズムの確立 生活で必要な管理能力の向上 社会生活技能の獲得 社会的コミュニケーション能力の向上 障害の自己認識と現実的な目標設定 必要とする支援の明確化 家族への支援体制 順番に紹介します。 生活リズムの確立 生活訓練プログラムでは、生活リズムを整えるのが重要です。 高次脳機能障害では、記憶力や意欲の低下によって、日課を組み立てて行動するのが難しい場合があるためです。 施設に入所して規則正しい生活を身につけ、日中の訓練と訓練の空き時間を少なくすると安定する傾向にあります。 生活で必要な管理能力の向上 生活管理能力の向上も生活訓練プログラムの一つに挙げられます。 患者さま自身が進んで日課をこなすために、施設では以下の訓練を行います。 スケジュール帳の活用 目印や案内の表示に沿って行動する その日のスケジュールを確認する時間をとる チェック表や薬ボックスを使用して服薬を管理する 小遣い帳を使用して金銭を管理する スケジュール帳や薬ボックスなど、シンプルでわかりやすいものを使用して、自己管理の習慣化を図ります。 社会生活技能の獲得 社会生活技能では、地域での生活や患者さまの目標に沿って外出や生活体験の実習を行います。 具体的な内容は買い物や交通機関の利用、調理などです。 支援者から実習の場で評価や助言があるので、次回に活かせるようにしましょう。 社会的コミュニケーション能力の向上 社会的なコミュニケーション能力を向上するために、施設の患者さま同士でグループワークを行います。 意見の交換や役割分担などは、コミュニケーション能力の向上に効果的です。 グループワークでは、福祉制度を学んだり、外出の計画をしたりします。 また、他の施設の患者さまと共に日課をこなし、交流するのも重要な訓練です。 障害の自己認識と現実的な目標設定 生活訓練プログラムでは、障害の認識を深め、現実的な目標が設定できるようになる支援も行っています。 具体的な内容は以下の通りです。 外出や課題の訓練のフィードバックを受ける 患者さま同士のトラブルがあった際、支援者による客観的なフィードバックを受ける 一般企業や就労継続支援事業所にて実習する 実習の結果は、職員から直接本人に伝えてもらうとより高い効果が期待できます。 必要とする支援の明確化 必要とする支援の明確化も生活訓練プログラムの一つです。 患者さま本人の希望と支援者が提案する支援内容や方向性の間にギャップが生じる場合があるためです。 現在は何が必要かを考え、支援者の提案に患者さまが消極的でも実際に試してみましょう。 スムーズに適応する可能性があります。 家族への支援体制 生活訓練プログラムでは、ご家族の支援も重要です。 患者さまが障害を負ったことへのショックは大きく、受け止めるまでには時間がかかるでしょう。 主な内容は以下の通りです。 ご家族の不安や負担の軽減を図る 患者さまの障害について理解してもらう 相談を受ける サポートや介護の情報提供 家族懇談会の開催 ご家族が孤立しないよう、継続的に支援を受けられます。 就労移行支援プログラム 就労移行支援プログラムは、一般企業や在宅で働きたいとお考えの患者さまを対象に、障害者支援施設が行います。 必要な知識や能力を高めるトレーニングを行う 施設内外で職場実習を行い、さまざまな職業の体験 患者さまの能力にあった仕事探し 職場や患者さまに連絡をとり、就職後も長く働けるような支援を行う 日頃の生活リズムや訓練を通じて、適性を見極めるのが重要です。 希望と現実の間にギャップがある場合は、長期的な目標と短期的な目標を設定し、段階的にステップアップしていくことが一般的です。 高次脳機能障害の回復に向けた選択肢「再生医療」について 再生医療の幹細胞治療は損傷した組織や機能回復を促し、高次脳機能障害の回復に期待ができる治療法です。 幹細胞は、損傷した脳細胞の修復や再生を促すのが主な働きです。 幹細胞治療では、患者さまから採取した幹細胞を培養し、1000万個~2億個に増やしてから体内に投与します。 当院(リペアセルクリニック)では、高次脳機能障害の治療事例も多数ございます。 例えば以下記事で紹介している60代の男性は、脳梗塞発症後のさまざまな後遺症にお悩みでした。 幹細胞治療を受けた数週間後には、以下のような症状の改善がみられました。 左手のしびれ:完全に取れる 不整脈:治まる 呂律がまわりにくい:若干感じるがかなり改善 考えていることがスムーズに話せない:スムーズな発語が可能に 一般的な治療では、回復までに1年が目安と紹介しましたが、再生医療では数週間で大きな効果が期待できます。 このままの治療で症状がよくなるのか不安に感じている方は、お気軽にご相談ください。 【まとめ】高次脳機能障害の回復期間は1年が目安!リハビリ開始は早いほど改善に期待できる 高次脳機能障害の回復期間は1年が目安です。また、治療の開始は発症から早いほど症状の改善に期待できます。 高次脳機能障害リハビリプログラムは、発症後すぐに行う医学的リハビリテーションプログラムから始め、症状に合わせて日常生活や就労の訓練を行います。 ご自身の症状や目標に合わせて、適切なプログラムを選択し、継続的にリハビリに取り組むことが大切です。 ただし、高次脳機能障害を含む脳卒中の後遺症は一定の期間が過ぎてしまうと、リハビリ以外に有効な治療法がなく、そのリハビリも慢性期を過ぎると劇的な効果は期待できなくなります。 そのような状況において、リハビリ以外の選択肢として「再生医療」が新たな治療の選択肢として注目されています。 再生医療の効果にも個人差はありますが、例えば以下のような後遺症に対して、少しでも改善が期待できる選択肢です。 また、再生医療の治療効果は、脳卒中の発症後から早期であればあるほど改善が期待できます。 高次脳機能障害を根本的に治療したいとお考えの方は、当院の再生医療をご検討ください。
2025.03.08 -
- 脳梗塞
- 脳卒中
- 頭部
症状が軽い脳梗塞に対して「症状が軽ければ治るのか?」という疑問を抱いている方も多いのではないでしょうか。 脳梗塞の症状が軽い、あるいは症状が無いものは「無症候性脳梗塞」と呼ばれます。 本記事では、無症候性脳梗塞の危険性や見逃せない前兆、そして予防法と治療選択肢についてご紹介します。 軽い脳梗塞について疑問や不安がある方は、ぜひこの記事を参考にしてください。 無症候性脳梗塞とは?症状が軽い脳梗塞のリスク 脳梗塞の中には自覚症状がほとんどないタイプがあることをご存知でしょうか。 症状がない、あるいは軽い脳梗塞として「無症候性脳梗塞」と呼ばれる疾患があります。 無症候性脳梗塞の危険性 症状が軽いケースはラクナ脳梗塞が多い傾向にある 無症候性脳梗塞で後遺症を残さないためには早期発見が重要 本章では、無症候性脳梗塞について詳しく解説します。 無症候性脳梗塞の危険性 無症候性脳梗塞は、自覚症状がほとんどない、あるいは全くない脳梗塞の一種で、脳の血流が一時的に途絶えた状態です。 主にMRIやCTなどの画像検査で偶然発見されることが多く、脳ドックなどで初めてわかるケースが少なくありません。 しかし、自覚症状がないからといって安心はできません。無症候性脳梗塞を持つ人は持たない人に比べて脳卒中を発症するリスクが高くなります。 症状が軽いケースはラクナ脳梗塞が多い傾向にある 脳梗塞には主に、アテローム血栓性脳梗塞・心原性脳塞栓症・ラクナ梗塞の3種類に分類されます。 この中で、症状が軽いケースはラクナ脳梗であることが多いです。 ラクナ梗塞は、脳の細い血管(穿通枝)が詰まることで起こる脳梗塞で、脳の深部の白質部分に小さな病変ができるのが特徴です。 症状が軽い傾向にあるラクナ梗塞ですが、繰り返し発症すると次第に認知機能障害や歩行障害、排尿障害などを引き起こす可能性があります。 これは小さな梗塞が積み重なることで、脳の機能に徐々に影響を及ぼすためです。 無症候性脳梗塞で後遺症を残さないためには早期発見が重要 無症候性脳梗塞自体は発見された時点では後遺症がないことが多いのですが、放置すると新たな脳梗塞につながる可能性があります。 脳梗塞を繰り返すことで徐々に脳の機能に影響を及ぼし、最終的には認知機能の低下や運動障害などの後遺症につながることもあります。 後遺症を残さないためには早期発見と適切な治療が非常に重要です。 早期発見ができれば、生活習慣の改善などを行い、新たな脳梗塞の発症リスクを大幅に下げることができます。 軽い脳梗塞の前兆・初期症状と危険因子について 軽い脳梗塞や無症候性脳梗塞は自覚症状がほとんどないため発見が難しいものですが、重度の脳梗塞へと進行する前に何らかの前兆が現れることがあります。 これらの前兆や初期症状を見逃さないことが、深刻な事態を防ぐ鍵となります。 脳梗塞の前兆「一過性脳虚血発作(TIA)」 脳梗塞の初期症状を見逃さないための「FASTチェック」 脳梗塞の原因と危険因子 脳梗塞を少しでも早く発見できるよう、前兆や初期症状への理解を深めましょう。 脳梗塞の前兆「一過性脳虚血発作(TIA)」 一過性脳虚血発作(TIA: Transient Ischemic Attack)は、脳梗塞と同じ症状が一時的に起こり、通常は数分から数時間以内、多くは24時間以内に自然消失する状態を指します。 すぐに症状が消失したからといって、決して軽視してはいけません。 一過性脳虚血発作を経験した人の約3割※が、後に本格的な脳梗塞を発症します。 ※出典:先進医療.net「脳卒中の前触れ発作『一過性脳虚血発作(TIA)』とは」先進医療.net, 2018年1月5日 一時的な症状であっても、次の発作は軽いとは限らず、重度の脳梗塞になる可能性があります。 脳梗塞の初期症状を見逃さないための「FASTチェック」 脳梗塞が疑われる場合、迅速な行動が必要です。 脳梗塞を含む脳卒中の主な症状を簡単に確認できる方法「FASTチェック」を紹介します。 F(Face):顔の片側が下がる、または笑うと片側だけ動かない A(Arm):片方の腕が上がらない、または力が入らない S(Speech):言葉がはっきり話せない、ろれつが回らない T(Time):上記のFASの症状が見られたら発症時刻を確認し、すぐに救急車を呼ぶ 「FAS」の部分でひとつでも当てはまる症状があれば、脳卒中の可能性が高いと言われています。 脳卒中は症状が出てからの時間経過が治療効果を大きく左右するため、T(Time)が特に重要です。 「様子を見よう」と判断せず、すぐに119番通報し、救急車を呼ぶ行動が命を守ることにつながります。 脳梗塞の原因と危険因子 脳梗塞の主な原因は、動脈硬化や心臓の問題です。 動脈硬化には、頸動脈などの太い血管に起こるタイプ(アテローム硬化)と、脳内の細い血管に起こるタイプ(細動脈硬化)があります。 また、心房細動などの不整脈も、脳梗塞の重要な原因のひとつです。 脳梗塞の危険因子としては、以下のものが挙げられます。 高血圧:最大の危険因子で、長期間の高血圧は血管の壁を痛め、動脈硬化を促進する 糖尿病:血管を傷つけ、動脈硬化を進行させる 脂質異常症:悪玉コレステロールが多いと、血管の壁に脂肪が蓄積する 肥満:内臓脂肪からは血栓ができやすくする物質が出る 喫煙:血管を収縮させ、血液の粘性を高める 過度の飲酒:血圧上昇や不整脈の原因になる 運動不足:心臓や血管の機能を低下させる ストレス:血圧上昇や生活習慣の乱れにつながる これらの危険因子を持つ人は、無症候性脳梗塞や軽い脳梗塞のリスクも高いため、適切な生活習慣の改善と医学的管理が重要です。 特に複数の因子を併せ持つ場合は、より注意が必要となります。 軽い脳梗塞の予防方法 無症候性脳梗塞や軽い脳梗塞は、将来的な脳血管疾患のリスクを高める重要なサインです。 そこで未然に防ぐ予防法と、すでに軽い脳梗塞を経験している場合の再発防止策について紹介します。 生活習慣の見直しで脳梗塞を防ぐ 抗血小板薬で血液をサラサラにする 脳梗塞に対する再生医療について 本章では、日常生活での予防法から薬物療法、そして最新の再生医療までを解説します。 生活習慣の見直しで脳梗塞を防ぐ 無症候性脳梗塞や軽い脳梗塞の予防には、日常的な生活習慣の改善が効果的です。 以下のポイントに注意しながら、健康的な生活習慣を心がけましょう。 血圧管理: 目標値は140/90mmHg未満、家庭血圧135/85mmHg未満を目指す 食生活改善: 塩分摂取を1日6g未満に抑え、野菜、海藻類、食物繊維を積極的に摂取する 適度な運動: 1日30分程度のウォーキングなど有酸素運動を週3回以上 禁煙: タバコは血管を収縮させ、血液の粘性を高める 適量の飲酒: 純アルコール約20g程度(ビール500mlまたは日本酒1合)を上限とし、週に2日は休肝日を設ける 水分補給: 脱水を防ぐためこまめに水分を摂取する 定期的な健康診断: 年に一度は検査を受け、リスク因子を早期発見する これらの生活習慣の改善は、すぐに効果が現れるものではありませんが、継続することで確実に脳梗塞のリスクを下げることができます。 特に複数の危険因子を持つ方は、総合的な生活改善が重要です。 抗血小板薬で血液をサラサラにする 無症候性脳梗塞が見つかった場合、医師の判断により抗血小板薬の服用を勧められることがあります。 抗血小板薬は、血小板の働きを抑制し、血栓形成を予防することで脳梗塞の発症や再発リスクを低減します。 しかし、血液をサラサラにする抗血小板薬の使用には、出血リスクの増加という副作用(デメリット)もあります。 服用中は歯科治療や手術の際に事前申告が必要で、定期的な検査による効果と副作用のバランス確認が重要です。 自己判断での服用や中止は絶対に避けてください。 脳梗塞の再発予防には再生医療をご検討ください 脳梗塞の再発に関しては、幹細胞を活用した再生医療など新たな治療方法もあります。 再生医療の分野では、損傷した神経組織の修復を目指す研究が進められており、自己由来や他家由来の幹細胞を用いた細胞治療などが開発されています。 脳梗塞の再発予防をお考えの方は、再生医療も選択肢の一つとしてご検討ください。 当院「リペアセルクリニック」では、患者さま自身の幹細胞を採取・培養して投与する治療を行っています。 ご自身の幹細胞を利用するため、従来の手法に比べて副作用などのリスクが低いのが特徴です。 再生医療について詳しく知りたい方は、以下をご覧ください。 脳卒中は手術しなくても治療できる時代です。 脳梗塞の重症度を測る指標「NIHSS」 脳梗塞の重症度を客観的に評価する指標として、医療現場では「NIHSS(National Institutes of Health Stroke Scale)」※が広く用いられています。 ※出典:岡山市立市民病院 脳疾患センター 「解りやすいNIHSSの評価」 これは国際的に標準化された神経学的評価法で、意識レベル、視野、顔面麻痺、運動機能、言語機能など11項目を数値化し、合計0〜42点で重症度を判定します。 一般的に、0〜4点は「軽症」、5〜15点は「中等症」、16〜20点は「中重症」、21点以上は「重症」と分類されます。 無症候性脳梗塞や軽い脳梗塞はNIHSSスコアが低く(0〜4点程度)、日常生活に大きな支障がないレベルですが、それでも将来的なリスクがあることを忘れてはいけません。 医師による定期的な評価と適切な予防策が重要です。 【まとめ】症状が軽い無症候性脳梗塞は後遺症なしで治る可能性がある 無症候性脳梗塞は、自覚症状がほとんどないまま進行する脳梗塞で、MRIやCTなどの画像検査で偶然発見されることが多い疾患です。 発見時点では後遺症がなくても、放置すると繰り返し脳梗塞になる可能性があるため油断はできません。 予防・治療法としては、高血圧管理や生活習慣の改善、医師の判断による抗血小板薬の服用などがあります。 症状が軽い無症候性脳梗塞を早期発見できた場合は、適切な対策を講じて後遺症を予防しましょう。 しかし現在の医療において、慢性期を過ぎた脳卒中の後遺症にはリハビリテーション、再発予防には生活習慣改善といったように、根本的な解消を実現することは難しいのが現実です。 脳梗塞を含む脳卒中の再発予防に対しては、再生医療という選択肢もあり、特に当院が提供している幹細胞治療は注目を集めています。 脳卒中の再発率は高いものの、幹細胞治療は将来的に脳梗塞や脳出血を起こすかもしれない弱った血管を修復することが可能で、それが「脳卒中の再発を予防」につながります。 脳梗塞の再発予防や後遺症でお悩みの方で根本的な改善を望む方は、当院「リペアセルクリニック」にご相談ください。
2025.03.08